Общий холестерин и его фракции. Холестерин: что это такое? Триглицериды и питание
Следует стремиться увидеть в каждой вещи то, чего еще никто не видел и над чем еще никто не думал.
Г.К. Лихтенберг
О холестерине сегодня, наверное, известно всем - одним больше, другим меньше. Да и как может быть иначе, если в ряду важнейших биологических соединений, таких как гемоглобин, ДНК, АТФ, холестерин занимает вполне достойное место. Он входит в состав тканей и клеток, без его участия не могут обойтись клеточные мембраны, он служит предшественником стероидных гормонов и желчных кислот. Холестерин можно обнаружить практически в любой животной пище - в яичном желтке и в печени, в молоке, в сале и в сливочном масле. А вот в мире растений он найден только в незрелой свекле...
Что же мы знаем сегодня о холестерине? Специалисты разных профессий ответят на этот вопрос неодинаково. Что ж, тем любопытнее будет узнать разные точки зрения на свойства и роль холестерина.
Холестерин глазами химика
Химик бы сказал, что во второй половине XVIII века Пулетье де ля Саль впервые обнаружил холестерин в желчных камнях человека. В начале следующего столетия, а точнее, в 1816 г. Мишель Шеврель, много и плодотворно работавший с жирами, описал свойства этого соединения и дал ему то название, которым мы пользуемся и сегодня. Слово «холестерин» он образовал от греческих слов с hole
- «желчь» и stereos
- «твердый», то есть нечто твердое, что есть в желчи. Но затем тот же Шеврель обнаружил холестерин не только в камнях, но и просто в желчи человека и животных. Вслед за тем в 1834 г. холестерин находят в мозге, в крови, в пораженных атеросклерозом артериях человека. Стало ясно, что химические свойства холестерина следует изучить основательно...
В конце пятидесятых годов прошлого века было доказано, что холестерин - это спирт, способный образовывать эфиры с уксусной, бензойной, стеариновой и другими кислотами. Затем удалось установить, где именно находится гидроксильная группа, обнаружить двойную связь, определить особенности структуры. Но только в следующем веке, в 1932 г., А. Виндаус установил точную формулу холестерина. Кратко ее можно записать как C 27 H 46 O.
Желающие поглядеть, как выглядит формула холестерина, могут обратиться к рис. 1, из которого следует, что химические свойства этого вещества определяются прежде всего наличием гидроксильной группы, а также двойной связи. Именно гидроксильная группа взаимодействует с органическими кислотами, образуя эфиры, которые весьма и весьма распространены в живом организме.

Рис 1. Формула холестерина
Рентгеноструктурный анализ позволил определить размеры молекулы холестерина: 0,72х0,45х2,0 нм. Он практически не растворяется в воде, кислотах и щелочах, незначительно - в растворах мыл, несколько больше - в растворах солей желчных кислот и хорошо - в этиловом спирте, бензоле, хлороформе, петролейном эфире. По скольку в молекуле холестерина есть двойная связь, то возможны реакции насыщения (образуется дигидрохолестерин, или холестанол) и взаимодействие с галогенами (образуются холестерин-дигалогениды). При окислении в зависимости от условий возникают кетоны, гидроксиды и кислоты.
В целом же химические свойства холестерина изучены далеко не достаточно.
Холестерин глазами физика
Физик сообщит, что, с его точки зрения, холестерин
- это белое вещество, существующее в виде кристаллического порошка или монокристаллов. Кристаллы холестерина - прозрачные блестящие ромбические пластинки, которые плавятся при 149 °С. У вещества нет ни запаха, ни вкуса.
У кристаллов холестерина, выращенных из раствора, триклинная структура, причем объем элементарной решетки равен 5,0326 нм, в ней восемь молекул, расположенных таким образом, что голова одной направлена к хвосту соседней.
Холестерин чуть более плотен, чем вода. Его молекула оптически активна (в растворе хлороформа угол вращения плоскости поляризации - 39,5°).
Холестерин, входящий в состав биологических мембран, увеличивает или уменьшает их вязкость, меняет проницаемость и т. д. Эти свойства холестерина пока только изучаются.
Холестерин глазами биолога
Биолог прежде всего заметит, что холестерин очень важен для жизнедеятельности любого животного. Больше всего холестерина в нервной ткани и надпочечниках - там его до 6 % общей массы. В целом же на это вещество приходится примерно 0,2 % веса человека (скажем, если вы весите 70 кг, то в вас около 140 г холестерина).
Промежуточный обмен холестерина происходит главным образом в печени, причем в желчь он уходит, так сказать, в чистом, неэтерифицированном виде; немало холестерина и в мышцах, но там почти треть его находится в виде эфира. В гладкой мускулатуре человека холестерина в два-три раза больше, чем в скелетной.
Холестерин
- предшественник биосинтеза физиологически активных веществ (желчных кислот, стероидных гормонов, витамина D3), но его роль в живом организме этим далеко не ограничивается. Относительно истинной роли выдвигалось много различных теорий, однако ни одна из них не дает полной картины. Впрочем, все исследователи сходятся на том, что холестерин и его эфиры важны в первую очередь для работы мембран, а следовательно, и клеток в целом. Вероятно, этим и объясняется такая распространенность его в живом организме.
Холестерин глазами биохимика
Биохимика, надо полагать, более всего интересует биосинтез холестерина в живом организме. Это сложный процесс, и мы ограничимся только несколькими его стадиями.
С помощью радиоизотопных методов сейчас неплохо изучены главные пути биосинтеза холестерина
, в самом начале которого находится уксусная кислота. Многие соединения - глюкоза, лейцин, валин, пировиноградная кислота, этанол и т. д.- вначале превращаются в уксусную кислоту; отсюда и начинается путь к холестерину. Этот путь долог, он состоит из двадцати с лишним последовательных реакций. Четыре самые важные стадии показаны на рис. 2: от ацетил-коэнзима А через меваноловую кислоту, сквален и ланостерин к холестерину. Эти основные стадии биосинтеза надежно доказаны; многие же промежуточные реакции все еще мало изучены.

Рис 1. Четыре важнейшие стадии биосинтеза - от ацетил-коэнзима А (производное уксусной кислоты) до холестерина
Хотя биосинтез идет почти во всех органах и тканях, главная роль принадлежит желчи. Холестерин энергично образуется также в кишечнике. Есть точка зрения, что самая высокая синтезирующая активность у тех тканей, в которых легко образуются новые клетки (слизистая кишечника) или липопротеидные мицеллы (печень).
Холестерин глазами физиолога
Физиолог, вероятно, весьма долго перечислял бы те физиологические процессы, в которых участвует холестерин. Нам остается назвать лишь самые важные.
Холестерин поступает в желудочно-кишечный тракт двумя путями: либо с пищей, либо в составе кишечного сока и желчи. Дальнейшая его судьба не так ясна, как хотелось бы. Всасывается лишь часть холестерина; какая именно часть (так называемый коэффициент всасывания) - важный физиологический показатель. Выделяется же холестерин преимущественно также в кишечник, где он превращается в копростанол.
Тот холестерин, который попадает в организм, поступает в лимфатическую систему, однако не в свободном состоянии, а в составе сложных биологических образований: хиломикронов и липопротеидов очень низкой плотности (ЛПОНП), причем в хиломикронах холестерин находится преимущественно в виде эфиров пальмитиновой и олеиновой кислот.
Далее холестерин попадает в плазму крови. Тут его можно найти в мицеллярных частицах - липопротеидах, структура которых неплохо изучена. В зависимости от плотности липопротеиды делят на четыре класса: уже упоминавшиеся хиломикроны и ЛПОНП, а также липопротеиды низкой плотности (ЛПНП) и липопротеиды высокой плотности (ЛПВП), Наименее плотные и самые крупные хиломикроны транспортируют в кровь триглицериды, поступающие при всасывании из кишечника. ЛПНП (или, иначе, Р-липопротеиды) участвуют в доставке холестерина в кровь, а ЛПВП выводят холестерин из организма.
А еще холестерин есть в эритроцитах и лейкоцитах. Зачем он нужен красным кровяным тельцам, не вполне ясно; известно, впрочем, что холестерин эритроцитов легко обменивается с холестерином плазмы.
Главный поставщик холестерина в кровь - это печень
. Там активно идет его синтез, и в то же время печень - первый барьер для кишечных хиломикронов и ЛПОНП, поступающих в кровь из лимфатической системы.
К сказанному биохимик, вероятно, добавит, что холестерин - предшественник кортикостероидов и эстрогенов, важнейших гормонов, которые образуются в некоторых тканях и железах внутренней секреции. А обмен холестерина в организме регулируется нервной системой - и центральной, и вегетативной.
Холестерин глазами медика
Возможно, читатель с особым нетерпением ждет именно этой главы. В конце концов, все наслышаны о холестерине, о его роли в развитии некоторых заболеваний - так что же думает по этому поводу современная медицина?
Пожалуй, самый важный медицинский вопрос - выяснить роль холестерина как в развитии, так и в предотвращении (именно так!) патологических процессов. Начнем с первого - с опасностей, вызванных гиперхолестеринемией. Это длинное слово означает повышенный , более 2,6 г/л. Средняя же реальная его концентрация - от 1,9 до 2,1 г/л.
Для человека характерна первичная (семейная) гиперхолестеринемия, связанная с генетическими факторами, и вторичная, вызванная внешними условиями; вторая форма более распространена.
Широкой публике наиболее известна , поражающим внутренние стенки сосудов. Самые опасные формы атеросклероза - это ишемическая болезнь сердца и нарушение мозгового кровообращения. Вряд ли можно утверждать, что повышение уровня холестерина в плазме крови непременно влечет за собой атеросклероз, но это несомненный фактор риска, причем весьма серьезный. По современным представлениям, важно не столько абсолютное содержание холестерина, сколько его соотношение в упомянутых выше ЛПВП и ЛПНП, так как они главным образом и переносят холестерин в организме: ЛПНП вводят, а ЛПВП выводят холестерин через стенки сосудов. Естественно, что нарушение работы этих липопротеидов ведет к заболеванию, а содержание в них холестерина очень важно для диагностики, прежде всего коронарной болезни.
Липидный обмен часто нарушается при диабете, и при этом обычно возникает гиперхолестеринемия
. Точные данные привести трудно, поскольку диабетом страдают люди, разного возраста и биохимического типа, но в общем избыток холестерина в крови при заболевании диабетом настораживает врача, даже если пациент молод. Между тем прямой взаимосвязи между сахарным диабетом и уровнем холестерина в организме нет, и если даже уровень холестерина повышен, то это скорее всего вторичное изменение, вызванное нарушением обмена триглицеридов.
Теперь про . У нормального человека жир составляет от 6 до 12 % массы тела. Если жира больше, то мы имеем дело с ожирением, которое, как правило, связано просто с перееданием. Так вот, многочисленные исследования установили четкую корреляцию между ожирением и содержанием холестерина в крови: синтез холестерина в организме усиливается. Уже по этой причине лишний вес не ведет к добру, а поскольку многое тут зависит от самого человека, то надо поддерживать форму - и не только диетой и голоданием, но и (что, может быть, еще важнее) активным физическим трудом и спортом. Тратьте свои жировые запасы в движении!
Еще одна неприятность, связанная с холестерином,- это желчнокаменная болезнь. Пересыщение желчи холестерином всегда ведет к образованию камней, преимущественно холестериновых, и в желчном пузыре, и в желчных протоках. Исследования последних лет показали, что в этом случае важно не столько общее содержание холестерина в желчи, сколько изменение ее фазового состава. Желчь представляет собой липидный комплекс, в который входят фосфолипиды (преимущественно лецитин), холестерин и желчные кислоты (у взрослых людей - холевая кислота). В нормальном состоянии холестерин удерживается в желчи фосфолипидами и желчными кислотами, но когда нарушается работа печени, то меняется соотношение компонентов и в желчи могут образоваться включения в виде капель жира и эфиров холестерина, а также начаться кристаллизация холестерина. Диаграмма состава холестерин - лецитин - желчные кислоты (рис. 3) дает наглядное представление о фазовом составе желчи. В норме он должен находиться в той небольшой области, которая на рисунке закрашена. Если же состав выходит за границы этой зоны, то образование камней весьма вероятно (такую желчь называют литогенной). В литогенной желчи в свою очередь могут происходить фазовые переходы. Так, иногда из-за набухания липидов появляются жидкие кристаллы. Если выдерживать желчь в таком жидкокристаллическом состоянии, из нее может кристаллизоваться холестерин, а это значит, что застойные явления способствуют образованию камней, хотя, конечно, есть немало и других факторов, прежде всего биохимических. Во всяком случае, для медицинской практики (и не только применительно к ) необходимо изучать фазовый состав и кристаллизацию желчи.

Рис 3. Диаграмма состава холестерин - лецитин - желчные кислоты. Небольшая закрашенная область соответствует норме, вне ее границ возникает опасность желчнокаменной болезни
Итак, когда холестерин в избытке - это плохо. Однако и значительное падение концентрации холестерина в плазме крови тоже может вести к заболеваниям, но уже иного характера. Допустимой низшей границей, принятой за норму, считается 1,5 г/л для взрослого человека. Когда холестерина меньше, то возрастает риск таких заболеваний, как гипертиреоз (повышение активности щитовидной железы), аддисонова бодезнь (поражение коры надпочечников), кахексия (истощение) и т.д. Например, в результате продолжительного голодания может возникнуть кахексия, при которой уровень холестерина в крови уменьшается до 1 г/л, что в свою очередь ведет к дальнейшему снижению содержания жиров в организме. Гипохолестеринемия появляется и при заболеваниях печени - катаральной желтухе, циррозе, инфекционном гепатите. Однако механизмы, нарушающие биосинтез холестерина, остаются пока неясными.
Холестерин глазами диетолога
Мнение диетолога в этом вопросе очень важно, поскольку значительная часть холестерина поступает в наш организм с пищей. С какой же именно?
Прежде всего надо назвать куриные яйца. Много, хотя и несколько меньше холестерина в печени и мозге животных, в сыре, сметане, икре и т, д. Так что же, избегать этих продуктов?
Эксперимент показал, что два яйца, съеденные одно за другим (465 мг холестерина), равно как диета, при которой такие же два яйца съедали в течение недели, не изменяли существенно состояния организма. И хотя для снижения концентрации холестерина обычно рекомендуют диеты с низким содержанием названных продуктов, прямого, выраженного влияния пищевого холестерина на состояние здоровья однозначно установлено не было.
На уровень холестерина заметно влияет состав пищевых жиров. Если в рационе много растительных масел, то содержание холестерина уменьшается; напротив, употребление в большом количестве животных жиров ведет к повышению концентрации холестерина в плазме крови. Чтобы нейтрализовать его, на 1 г насыщенных жиров надо включать в диету 2 г ненасыщенных жиров. И в любом случае нельзя злоупотреблять салом, сливочным маслом, сливками и т.п.- насыщенные жиры, входящие в их состав, не должны превышать 10 % от рациона в целом.
Активный биосинтез холестерина в печени обусловлен не только характером жиров, но и вообще излишне высоким потреблением продуктов, поставляющих энергию, а также общим ожирением организма; впрочем, про вред тучности мы уже говорили. Напомним только, что снижение веса всегда приводит и к падению уровня холестерина в крови...
А вот содержание углеводов в полноценном рационе мало влияет на синтез холестерина. Что же касается белков, то от них, по-видимому, практически не зависит ни уровень холестерина, ни развитие атеросклероза.
Несколько слов о кофе. Если вы пьете больше двух чашек кофе в день, то в известной мере рискуете: уровень холестерина при переходе от двух чашек к четырем возрастает на 20 %. Однако если вы вовсе откажетесь от кофе, это может вовсе не повлиять на концентрацию холестерина в плазме крови.
До сих пор нельзя сказать определенно, как влияет (и влияет ли вообще) на биосинтез холестерина голодание. Пользоваться этим способом лечения, в том числе и для борьбы с избыточным весом, необходимо только при контроле уровня холестерина, то есть под постоянным наблюдением врача.
Подведем промежуточные итоги. Холестерин, когда его содержание соответствует норме, полезен и необходим, а отклонения в ту или иную сторону заведомо неблагоприятны
. Причем отклонения в сторону увеличения встречаются намного чаще; например, они отмечены у 60 % обследованных американцев. Некоторые врачи считают даже, что ограничивать потребление жиров (по калорийности до 30 % в рационе) надо уже с двухлетнего возраста - и тогда опасность коронарной болезни сердца станет со временем существенно меньше. Вообще же, если холестерина в крови стало меньше на 1 %, то риск упомянутого заболевания снижается на 2 %...
Но почему мы назвали итоги промежуточными? Да потому, что сегодня мы имеем лишь самые общие представления о роли холестерина в жизнедеятельности, и впереди у исследователей тьма работы. Но что ясно и несомненно - так это особое, исключительно важное место, которое отведено холестерину среди других биологически активных веществ. Поэтому есть смысл тратить на него силы и время.
Холестерин
Холестерин или холестерол – это стероид, характерный только для животных организмов. Относится к классу стеринов (стерилов). Для стеринов характерно наличие гидроксильной группы в положении 3, а также боковой цепи в положении 17. У холестерина – все кольца находятся в транс-положении; кроме того, он имеет двойную связь между 5-м и 6-м углеродными атомами. Следовательно, холестерин является ненасыщенным спиртом:
Ядро, образованное гидрированным фенантреном (кольца А, В и С) и циклопентаном (кольцо D). Циклопентанпергидрофенантрен (общая структурная основа стероидов)
Кольцевая структура холестерина отличается значительной жесткостью, тогда как боковая цепь – относительной подвижностью. Итак, холестерин содержит спиртовую гидроксильную группу при С-3 и разветвленную алифатическую цепь из 8 атомов углерода при С-17. Химическое название холестерина 3-гидрокси-5,6-холестен. Гидроксильная группа при С-3 может быть этерифицирована высшей жирной кислотой, при этом образуются эфиры холестерина (холестериды)
В печени синтезируется более 50% холестерола, в тонком кишечнике - 15- 20%, остальной холестерол синтезируется в коже, коре надпочечников, половых железах. В цитоплазме холестерин находится преимущественно в виде эфиров с жирными кислотами, образующих вакуоли. В плазме крови как неэтерифицированный, так и этерифицированный холестерин транспортируется в составе липопротеинов. В сутки в организме синтезируется около 1 г холестерола; с пищей поступает 300-500 мг. Он является компонентом клеточных мембран, предшественником при синтезе желчных кислот, стероидных гормонов, витамина D.
История открытия. В 1769 году Пулетье де ла Сальполучил изжелчных камнейплотное белое вещество («жировоск»), обладавшее свойствамижиров. В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещенияАнтуаном Фуркруав 1789 году. В 1815 годуМишель Шеврёль, тоже выделивший это соединение, назвал его холестерином («холе» - желчь, «стерин» - жирный). В 1859 годуМарселен Бертлодоказал, что холестерин принадлежит к классу спиртов, после чего французы переименовали холестерин в «холестерол». В ряде языков (русском, немецком, венгерском и др.) сохранилось старое название - холестерин.
Синтез холестерина начинается с ацетил-КоА. Биосинтез холестерина можно разделить на четыре этапа. На первом этапе (1) из трех молекул ацетил-КоА образуется мевалонат (С6). На втором этапе (2) мевалонат превращается в «активный изопрен», изопентенилдифосфат. На третьем этапе (3) шесть молекул изопрена полимеризуются с образованием сквалена (С30). Наконец, сквален циклизуется с отщеплением трех атомов углерода и превращается в холестерин (4). На схеме представлены только наиболее важные промежуточные продукты биосинтеза.
1. Образование мевалоната. Превращение ацетил-КоА в ацетоацетил-КоА и затем в З-гидрокси-З-метилглутарил-КоА (3-ГМГ-КоА) соответствует пути биосинтеза кетоновых тел (подробно см. рис. 305), однако этот процесс происходит не в митохондриях, а в эндоплазматическом ретикулуме (ЭР). 3-ГМГ-КоА восстанавливается с отщеплением кофермента А с участием 3-ГМГ-КоА-редуктазы, ключевого фермента биосинтеза холестерину (см. ниже). На этом важном этапе путем репрессии биосинтеза фермента (эффекторы: гидроксистерины), а также за счет взаимопревращения молекулы фермента (эффекторы: гормоны) осуществляется регуляция биосинтеза холестерина. Например, фосфорилированная редуктаза представляет собой неактивную форму фермента; инсулин и тироксин стимулируют фермент, глюкагон тормозит; холестерин, поступающий с пищей, также подавляет 3-ГМГ-КоА-редуктазу.
2 . Образование изопентенилдифосфата. Мевалонат за счет декарбоксилирования с потреблением АТФ превращается в изопентенилдифосфат, который и является тем структурным элементом, из которого строятся все изопреноиды.
3 . Образование сквалена. Изопентенилдифосфат подвергается изомеризации с образованием диметилаллилдифосфата. Обе С5-молекулы конденсируются в геранилдифосфат и в результате присоединения следующей молекулы изопентенилдифосфата образуют фарнезилдифосфат. При димеризации последнего по типу «голова к голове» образуется сквален. Фарнезилдифосфат является также исходным соединением для синтеза других полиизопреноидов, таких, как долихол и убихинон.
4.
Образование холестерина. Сквален,
линейный изопреноид, циклизуется с
потреблением кислорода в ланостерин,
С30-стерин, от которого на последующих
стадиях, катализируемых цитохромом
Р450, отщепляются три метильные группы,
вследствие чего образуется конечный
продукт - холестерин. Описанный путь
биосинтеза локализован в гладком ЭР.
Синтез идет за счет энергии, освобождающейся
при расщеплении производных кофермента
А и энергетически богатых фосфатов.
Восстановителем при образовании
мевалоната и сквалена, а также на
последних стадиях биосинтеза холестерина
является НАДФН + Η+. Для этого пути
характерно то, что промежуточные
метаболиты можно подразделить на три
группы: производные кофермента А,
дифосфаты и высоко липофильные соединения
(от сквалена до холестерина), связанные
с переносчиками стеринов.

.

Этерификация холестерола. В некоторых тканях гидроксильная группа холестерола этерифицируется с образованием более гидрофобных молекул - эфиров холестерола. Реакция катализируется внутриклеточным ферментом АХАТ (ацилКоА: холестеролаиилтрансферазой). Реакция этерификации происходит также в крови в ЛПВП, где находится фермент ЛХАТ (лецитин: холестеролацилтрансфераза). Эфиры холестерола - форма, в которой они депонируются в клетках или транспортируются кровью. В крови около 75% холестерола находится в виде эфиров.
Используемая литература
Березов. Коровкин.
http://www.xumuk.ru/biochem/174.html
http://biokhimija.ru/lipidny-obmen/cholesterin.html
http://ru.wikipedia.org/wiki/%D0%A5%D0%BE%D0%BB%D0%B5%D1%81%D1%82%D0%B5%D1%80%D0%B8%D0%BD
Кафедра медицинской химии
Строение и биологическая роль холестерина.
Гиперхолестеринемия и атеросклероз.
(обзор литературы)
Выполнила:
студентка 2 курса
медико-профилактического факультета
специальности «Медицинская биохимия», 1 группы
Бабаха Вероника Александровна
Научный руководитель:
канд. хим. наук, доцент, Терах Е.И.
Новосибирск – 2015
Введение................................................................................................................3
Строение холестерина…………………………………………………………4
Биологическая роль……………………………………………………………5
Гиперхолестеринемия…………………………………………………………6
Лечение гиперхолестеринемии……………………………………………….7
Профилактикагиперхолестеринемии……………………………………….8
Атеросклероз…………………………………………………………………...8
Клиническая картина………………………………………………………….9
Последствия атеросклероза…………………………………………………..10
Основные принципы лечения………………………………………………...12
Заключение…………………………………………………………………….13
Список литературы……………………………………………………………14
Введение
Холестерин – загадка современной науки. О нем написаны тонны научной литературы. Загадочности поубавилось, но проблемы, связанные с холестерином, остались.
В 1769 г. Пулетье де ла Саль получил из желчных камней плотное белое вещество, обладавшее свойствами жиров. В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещения Антуаном Фуркруа в 1789 г. В 1815 г. Мишель Шеврёль, так же выделивший это соединение, назвал его холестерином. В 1859 г. Марселен Бертло доказал, что холестерин принадлежит к классу спиртов, после чего французы переименовали его в «холестерол». В ряде языков сохранилось старое название – холестерин.
Особое же внимание к холестерину было привлечено, когда обнаружилось, что большая часть населения в той или иной степени больна атеросклерозом (поражением сосудов в результате отложения в них холестерина).
Так для чего и зачем нужен холестерин и какова его биологическая роль? Этот вопрос интересует не только научных работников, но и тех, кому врачи посоветовали следить за его уровнем и беречь здоровье.
Строение холестерина
Холестерин (холестерол)– органическое соединение, жирорастворимый спирт, относящийся к классу стероидов. Молекулярная формула С 27 Н 46 О.
Углеродный скелет холестерина состоит их четырех колец: три кольца содержат по 6 атомов углерода и одно пять. От него отходит длинная боковая цепь. Нерастворим в воде, но может образовывать с ней коллоидные растворы, растворим в жирах и органических растворителях.
В чистом виде представляет собой мягкое белое вещество (жирные на ощупь жемчужные кристаллы в виде игл) без запаха и вкуса.
Это соединение обнаруживается в организме, как в виде свободного стерина, так и в форме сложного эфира с одной из длинноцепочечных жирных кислот. Свободный холестерин – компонент всех клеточных мембран и та основная форма, в которой холестерин присутствует в большинстве тканей. Исключение представляют кора надпочечников, плазма и атероматозные бляшки, где преобладают эфиры холестерина – холестериды.
Свободный холестерин – компонент всех клеточных мембран и та основная форма, в которой холестерин присутствует в большинстве тканей. Исключение представляют кора надпочечников, плазма и атероматозные бляшки, где преобладают эфиры холестерина.
Холестерин не растворим в воде, поэтому в организме его нельзя встретить в одиночестве, он передвигается с помощью различных белков. Комплексы, получающиеся в результате такого соединения, называются липопротеинами. Они имеют сферическую форму – внутри находится холестериновый эфир и триглицериды, а оболочка состоит из белка.
Биологическая роль холестерина
Около 80% холестерина вырабатывается самим организмом (печенью, кишечником, почками, надпочечниками, половыми железами), 20% поступает с пищей. В организме человека холестерин бывает в свободной форме- 80%, в связанной форме- 20%.
Холестерин необходим для выработки витамина D, который участвует в регуляции обмена кальция и фосфора в организме. Используется надпочечниками для синтеза адренокортикотропных гормонов, яичниками для образования эстрогенов и прогестерона (женские половые гормоны), семенниками для синтеза тестостерона (мужские половые гормоны). Играет важную роль в деятельности синапсов головного мозга и иммунной системы, включая защиту от раковых заболеваний.
Холестерин используется для синтеза холевой кислоты в печени даже в большем количестве, чем для образования клеточных мембран. Более 80% холестерина превращается в холевую кислоту. Ее синтез наряду с использованием некоторых других веществ, приводит к образованию солей желчных кислот, которые обеспечивают переваривание и всасывание жиров.
Так же холестерин служит строительным материалом для клеточных оболочек, делая их прочными и эластичными.
Гиперхолестеринемия
Гиперхолестеринемия– повышение уровня холестерина в крови. Является основным фактором риска развития атеросклероза. Так же может стать причиной таких заболеваний как ишемическая болезнь сердца, диабет, желчнокаменная болезнь, ожирение.
Распространенность в различных странах: Япония – 7%, Италия – 13%, Греция – 14%, США – 39%, Украина – 25%.
Выделяют первичную и вторичную формы гиперхолестеринемии.
Причиной возникновения первичной гиперхолестеринемии(не является следствием каких-либо заболеваний) получение по наследству от одного или обоих родителей аномального гена, который отвечает за синтез холестерина. Вторичные(развивается вследствие некоторых заболеваний) гиперхолестеринемии вызывают такие состояния как гипотиреоз (снижение функции щитовидной железы), сахарный диабет, обструктивные заболевания печени (заболевания, при которых нарушается отток из печени желчи), например, желчнокаменная болезнь (образование камней в желчном пузыре).
В развитии и прогрессировании гиперхолестеринемии являются те же факторы, что и при атеросклерозе, такие как малоподвижный образ жизни(гиподинамия), злоупотребление жирной, богатой холестерином пищей, злоупотребление алкоголем, курение.
В группу риска по гиперхолестеринемии входят лица мужского пола, мужчины старше 45 лет; люди, страдающие ожирением.
Гиперхолестеринемия чаще выявляется случайно, при лабораторных методах обследования, таких как биохимический анализ крови. В норме показатель холестерина в крови у женщин 1,92-4,51 ммоль/л; у мужчин 2,25-4,82 ммоль/л. Согласно официальным рекомендация Всемирной Организации Здравоохранения «нормальные» значения жировых фракций в крови должный быть таковы:
1. Общий холестерин- меньше 5,2 ммоль/л
2. Холестерин липопротеинов низкой плотности- меньше 3-3,5 ммоль/л
3. Холестерин липопротеинов высокой плотности- больше 1,0 ммоль/л
4. Триглицериды – 2,0 ммоль/л .
Внешние проявления гиперхолестеринемии являются ксантомы- плотные узелки, содержащие холестерин, над сухожилиями пациента, например, на кисти; ксантелазмы – отложение холестерина под кожей век в виде плоских узелков желтого цвета или не отличающихся по цвету от других участков кожи;липоидная дуга роговицы – белый либо серовато-белый ободок отложившегося холестерина по краям роговицы глаза. Появление липоидной дуги роговицы в возрасте до 50 лет свидетельствует о наличии наследственной гиперхолестеринемии.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В составе крови есть четыре наиболее значимые группы жиров:
1.
Холестерин и его эфиры
2.
Фосфолипиды
3.
Триглицериды
4.
Неэтерифицированные жирные кислоты.
Холестерин близок гормонам и желчным кислотам и включен в одну с ними группу стероидов. Связано это со структурной формулой холестерина, обладающей цикличностью.
Эфир холестерина
- это холестерин в соединении с жирной кислотой.
Триглицериды
– это липиды, которые в непрофессиональной среде именуют жирами. Триглицерид представляет собой молекулу глицерина и три молекулы жирных кислот.
Глицерин
присутствует в большинстве моющих и косметических препаратов и является многоатомным спиртом.
А жирные кислоты – это кислоты органического происхождения, которые включены в формулу жира и обычно обладающие углеводным хвостом (пятнадцать или даже семнадцать атомов углерода
).
Фосфолипиды
– это сложные липиды, в состав которых входят жирные кислоты, глицерин, фосфорная кислота и азотистый компонент. Эти вещества присутствуют в клеточных оболочках всех живых организмов на планете.
Если фосфолипид, триглицерид или холестерин соединяется с протеином , образуется сложное соединение – липопротеид
.
Холестерин необходим для работы организма, так как он контролирует проницаемость клеточной оболочки, а также контролирует выработку ферментов оболочки. Кроме этого, холестерин необходим для производства витаминов группы Д , стероидных гормонов, а также желчных кислот.
В организм холестерин попадает с продуктами питания (сливочное масло, яйца и другие продукты животного происхождения
), а также вырабатывается в кишечнике и в печени самого организма.
Для устранения из организма излишков холестерина в нем вырабатываются липопротеины высокой плотности. Они эвакуируют холестерин в печень, где тот расщепляется до состояния жирных кислот и выводится в кишечник.
Холестерин не обязательно вызывает появление атеросклероза , так как без этого вещества не может существовать никакая структурная единица человеческого тела. Плохо, если вместе с пищей в организм поступает столько холестерина, что организм самостоятельно с ним справиться не может.
При этом даже достаточно большое количество холестерина в крови не обязательно вызывает атеросклероз. Так как для появления заболевания нужно нарушение целостности внутренней поверхности сосудов. Подобное наблюдается при длительных нервных напряжениях, а также при гипертонии . Чем больше в крови липопротеидов высокой плотности, тем меньше вероятность заболевания.
Здоровью может навредить не только собственно холестерин, как комбинация его высокого уровня и малого количества липопротеидов высокой плотности, а также нарушения целостности сосудистой стенки. В связи с этим предпочтительнее удерживать количество холестерина в пределах нормы.
Нормы холестерина в крови:
Количество холестерина в крови увеличивается при сахарном диабете , атеросклерозе, недугах печени, гиперхолестеринемии генетического характера.
Устанавливается легкая гиперхолистеринемия
при уровне холестерина от 5,2 до 6,5 ммоль\л,
Средняя гиперхолестеринемия
при содержании от 6,7 до 7,8 ммоль\л,
Высокая гиперхолестеринемия
при содержании в крови более 7,8 ммоль\л.
Количество холестерина в крови может и понижаться при: тиреотоксикозе , остром панкреатите , кахексии . В том случае, если тиреотоксикоз появился у человека преклонного возраста, существует вероятность сохранения нормального количества холестерина.
Липопротеиды высокой плотности служат для транспорта фосфолипидов, жирных кислот, холестерина, а также триглицеридов. В этих структурах высок уровень протеина, этим объясняется прочность данных соединений. Попадая в стенку артерии, они не разрушаются, «выпуская» в кровь холестерин, а еще и притягивают дополнительные молекулы, выводя их в печень.
Нормы содержания липопротеидов высокой плотности в крови человека:
Увеличивается количество липопротеидов высокой плотности при хроническом алкоголизме .
А уменьшается уровень при лимфогранулематозе , недугах печени, а также при парентеральном получении питательных веществ.
Коэффициент атерогенности указывает на количество липопротеидов высокой плотности. Чем меньше коэффициент, тем выше уровень липопротеидов высокой плотности и тем меньше риск развития атеросклероза.
- Для людей от двадцати до тридцати лет - 2,5
- Для людей от сорока до шестидесяти лет, не имеющих симптомы атеросклероза – 3,0 – 3,5
- Для людей с ишемической болезнью сердца выше 4,0.
Холестерин – одно из важных веществ в организме. Он входит в состав всех клеточных мембран в тканях и органах. Это вещество является предшественником кортикостероидных и половых гормонов, желчных кислот, витамина D и других.
Вместе с тем холестерин может приносить и вред организму. Говорят о «плохом» и «хорошем» холестерине. Нарушение его баланса в составе разных классов липопротеидов приводит к развитию атеросклероза.
Что такое холестерин и липопротеиды
Холестерин синтезируется главным образом в печени, а также поступает в организм с пищей. При полноценном питании в организм человека поступает с пищей около 500 мг холестерина в сутки, и примерно столько же образуется в самом организме (50 % в печени, 15 % в кишечнике, остальная часть – в коже).
Молекулы холестерина из пищи всасываются в кишечнике и поступают в кровь. К тканям он переносится в составе особых белково-липидных комплексов – липопротеидов. В их состав входят белки – апопротеины, холестерин, а также другие липидные вещества – триглицериды. Чем больше в составе такого комплекса холестерина, тем ниже его плотность. По этому признаку различают липопротеиды низкой плотности (ЛПНП), очень низкой плотности (ЛПОНП) и высокой плотности (ЛПВП).
ЛПОНП синтезируются в печени. Из них образуются ЛПНП. Последние наиболее богаты холестерином. Они могут содержать до 2/3 общего холестерина плазмы крови. ЛПНП играют главную роль в транспорте холестерина в сосудистую стенку и в формировании .
Известно, что чем выше потребность организма в строительном материале для образования новых клеточных мембран, чем больше потребность в стероидных гормонах, тем ниже содержание ЛПНП в крови и тем меньше вероятность образования атеросклеротических бляшек в сосудах.
ЛПВП синтезируются в печени. Они содержат меньше холестерина по сравнению с ЛПНП. Эти липопротеиды осуществляют обратный транспорт холестерина из сосудов, органов и тканей, переводя его в другие липопротеиды или транспортируя прямо в печень с последующим удалением из организма с желчью. Чем выше уровень ЛПВП в крови и чем больше доля холестерина, содержащегося в них, тем меньше вероятность развития атеросклероза и больше возможность обратного развития атеросклеротических бляшек.
В организме человека около 70 % холестерина содержится в составе ЛПНП, 10 % – в составе ЛПОНП и 20 % – в составе ЛПВП.
«Плохой» и «хороший» холестерин
Повышение уровня в крови липопротеидов низкой плотности приводит к формированию в сосудах атеросклеротических бляшек.Холестерин, входящий в состав ЛПНП, оказывает атерогенное действие. В обиходе такой комплекс называют «плохой» холестерин. В противоположность этому, холестерин в составе ЛПВП называют «хорошим».
Увеличение уровня ЛПНП и содержания в них холестерина, с одной стороны, и понижение концентрации ЛПВП и содержания в них холестерина – с другой, создают условия для формирования атеросклеротических бляшек и прогрессирования связанных с этим заболеваний, в частности, .
Наоборот, снижение содержания в крови ЛПНП и повышение концентрации ЛПВП создают условия не только для остановки развития атеросклероза, но и для его регресса.
Раньше говорили: «Без холестерина нет атеросклероза». С учетом очень важной роли, которую играют липопротеиды в этом процессе, говорят: «Без липопротеидов нет атеросклероза».
Уровень холестерина в норме и при различных заболеваниях
В сыворотке крови, взятой натощак, имеются холестерин и три вида липопротеидов – ЛПОНП, ЛПНП и ЛПВП, в которых он содержится и которыми он переносится. Общий холестерин – это сумма трех указанных компонентов.
Нормальный уровень холестерина составляет не более 5,2 ммоль/л. Умеренная гиперхолестеринемия (повышение концентрации холестерина в крови) – до 6,5 ммоль/л. Уровень до 7,8 ммоль/л считается выраженной гиперхолестеринемией, при которой смертность от ишемической болезни сердца возрастает в 5 и более раз. Очень высокая гиперхолестеринемия – более 7,8 ммоль/л.
Нормальный уровень холестерина ЛПНП – 2,3–5,4 ммоль/л.
Концентрация холестерина в плазме обычно повышена при сахарном диабете, угнетении функции щитовидной железы (гипотиреозе), ожирении. Повышенный уровень холестерина является независимым фактором риска развития атеросклероза и его проявлений – ишемической болезни сердца, облитерирующего атеросклероза, нарушений мозгового кровообращения.
Пониженное содержание холестерина в крови часто отмечается при инфекционных заболеваниях, болезнях кишечника с нарушением всасывания питательных веществ, повышенной функции щитовидной железы (гипертиреозе), истощении.
Коэффициент атерогенности
Соотношение «плохого» и «хорошего» холестерина можно оценить с помощью так называемого коэффициента атерогенности (КАТ).
КАТ = (Хс – ХсЛПВП)/Хс ЛПВП, где
Хс – общее содержание холестерина в плазме крови;
В возрасте 20–30 лет этот показатель равен 2–2,8. У людей старше 30 лет без признаков атеросклероза величина КАТ составляет 3–3,5. При ишемической болезни сердца значение КАТ превышает 4, что указывает на преобладание в общей фракции «плохого» холестерина ЛПНП.
Важную роль в лечении гиперхолестеринемии играет диета. При этом нужно учитывать содержание холестерина в пищевых продуктах, чтобы ограничить его употребление.
Диета, направленная на лечение атеросклероза, должна включать не более 300 мг холестерина в сутки. Ориентируясь по этой таблице, можно определить, сколько и какие продукты можно употреблять для борьбы с этим серьезным заболеванием.
К какому врачу обратиться
 Избыток холестерина и вредных липопротеидов мы получаем, употребляя нездоровую, жирную пищу.
Избыток холестерина и вредных липопротеидов мы получаем, употребляя нездоровую, жирную пищу. Чтобы узнать, какой у вас уровень холестерина, обратитесь к участковому терапевту и сдайте соответствующие анализы. При повышенной концентрации холестерина необходимо изменить питание, в чем поможет врач-диетолог. Если атеросклероз, вызванный гиперхолестеринемией, уже клинически проявился, то справиться с его последствиями помогут профильные специалисты - кардиолог (при ишемической болезни сердца), невролог (при атеросклерозе сосудов мозга), сосудистый хирург (при перемежающейся хромоте).
 Общий холестерин и его фракции Ишемия и атеросклероз
Общий холестерин и его фракции Ишемия и атеросклероз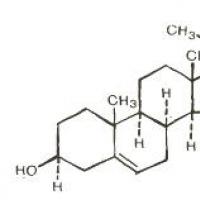 Холестерин: что это такое?
Холестерин: что это такое? Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной
Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети
Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети Упражнение Выражения с глаголом Take
Упражнение Выражения с глаголом Take Учение лао цзы Что общего у лао цзы и геккеля
Учение лао цзы Что общего у лао цзы и геккеля