Из чего состоит холестерин: состав, свойства, формула, структура. Холестерин: биологическая роль, функции и особенности Вредное воздействие холестерина
Вот уже на протяжении долгого времени весь мир активно борется с холестерином, а точнее, с его повышенным содержанием в организме человека и последствиями этого. Ученые из разных стран выдвигают свои мнения и доказательства на этот счет, спорят о своей правоте и приводят аргументы. Чтобы разобраться в пользе и вреде этого вещества для жизнедеятельности человека, необходимо выяснить биологическую роль холестерина. Об особенностях, свойствах, а также советах по контролю его содержания в крови вы узнаете из этой статьи.
Строение холестерина, его биологическая роль
В переводе с древнегреческого холестерин дословно означает "твердая желчь". Представляет собой органическое соединение, которое участвует в формировании клеток всех живых организмов, кроме растений, грибов и прокариотов (клеток, которые не имеют ядра).
Биологическую роль холестерина сложно переоценить. В организме человека он выполняет ряд значимых функций, нарушение которых приводит к патологическим изменениям здоровья.
Функции холестерина:
- Участвует в строении мембран клеток, придавая им упругость и эластичность.
- Обеспечивает тканей.
- Принимает участие в синтезе гормонов, таких как эстрогены и кортикоиды.
- Влияет на выработку витамина D и желчных кислот.
Особенность холестерина заключается в том, что он в чистом виде не растворим в воде. Поэтому для его транспортировки по кровеносной системе используются специальные «транспортные» соединения - липопротеиды.
Синтез и получение извне
Наряду с триглицеридами и фосфолипидами холестерин является одним из трех основных видов жира в организме. Он представляет собой природный липофильный спирт. Около 50% холестерина ежедневно синтезируется в печени человека, 30% его образования приходится на кишечник и почки, оставшиеся 20% поступают извне - с продуктами питания. Выработка этого вещества происходит в результате длительного сложного процесса, в котором можно выделить шесть этапов:
- Выработка мевалоната. В основе этой реакции лежит расщепление глюкозы до двух молекул, после чего они вступают в реакцию с веществом ацетоацетилтрансфераза. Результатом первого этапа является образование меволаната.
- Получение изопентенилдифосфата осуществляется путем присоединения трех остатков фосфата к результату предыдущей реакции. Затем происходит декарбоксилиризация и дегидрация.
- При соединении трех молекул изопентенилдифосфата образуется фарнезилдифосфат.
- После объединения двух остатков фарнезилдифосфата происходит синтез сквалена.
- В результате сложного процесса с участием линейного сквалена образуется ланостерол.
- На завершающем этапе происходит синтез холестерина.
Подтверждает важную биологическую роль холестерина биохимия. Этот процесс четко регулируется человеческим организмом, чтобы не допустить переизбыток или недостаток этого важного вещества. Ферментная система печени способна ускорять или замедлять реакции метаболизма липидов, которые лежат в основе синтеза жирных кислот, фосфолипидов, холестерина и др. Говоря о биологической роли, фунции и обмене холестерина стоит отметить, что около двадцати процентов его общего количества поступают в организм с пищей. В большом количестве он содержится в продуктах животного происхождения. Лидерами являются яичный желток, копченые колбасы, сливочное и топленое масло, гусиная печень, печеночный паштет, почки. Ограничив потребление этих продуктов, можно снизить количество холестерина, получаемого извне.
Химическая структура этого органического соединения в результате метаболизма не может быть расщеплена на СО 2 и воду. В связи с этим большая часть холестерина выводится из организма в виде желчных кислот, остальная - с фекалиями и в неизменном виде.
«Хороший» и «плохой» холестерин

Это вещество имеется в большинстве тканей и клеток человеческого организма, что обусловлено биологической ролью холестерина. Он выступает модификатором бислоя клеток, придавая ему жесткость, чем стабилизирует текучесть плазматической мембраны. После синтеза в печени холестерин необходимо доставить в клетки всего организма. Его транспортировка происходит в составе хорошо растворимых комплексных соединений, называемых липопротеидами.
Они бывают трех типов:
- (высокомолекулярные).
- Липопротеиды низкой плотности (низкомолекулярные).
- Липопротеиды очень низкой плотности (очень низкомолекулярные).
- Хиломикроны.
Эти соединения отличатся склонностью выпадения холестерина в осадок. Была установлена зависимость между содержанием в крови липопротеидов и здоровьем человека. Люди, у которых имелось повышенное содержание ЛПНП, имели атеросклеротические изменения в сосудах. И наоборот, для тех, у кого в крови преобладали ЛПВП, был характерен здоровый организм. Все дело в том, что низкомолекулярные транспортеры склонны к выпадению осадка холестерина, который оседает на стенках сосудов. Поэтому его называют «плохим». С другой стороны, высокомолекулярные соединения, имея большую растворимость, не являются атерогенными, поэтому их называют «хорошими».
Учитывая важную биологическую роль холестерина, его уровень в крови должен быть в пределах допустимых значений:
- у женщин эта норма варьируется от 1,92 до 4,51 ммоль/л.
- у мужчин - от 2,25 до 4,82 ммоль/л.
При этом уровень холестерина ЛПНП должен быть меньше 3-3,35 ммоль/л, ЛПВП - больше 1 ммоль/л, триглицеридов - 1 ммоль/л. Считается хорошим показателем, если количество липопротеидов высокой плотности составляет 20% от общего числа холестерина. Отклонения как в большую, так и в меньшую сторону говорят о нарушениях здоровья и требуют дополнительного обследования.
Причины увеличения уровня холестерина в крови

- генетические изменения наследственного характера;
- нарушение функций и активности печени - главного производителя липофильного спирта;
- гормональные изменения;
- частые стрессы;
- неправильное питание (употребление жирной пищи животного происхождения);
- нарушение метаболизма (патология органов пищеварения);
- курение;
- малоподвижный образ жизни.
Опасность избытка холестерина в организме

Гиперхолестеринемия способствует развитию атеросклероза (образование на стенках сосудов склеротических бляшек), ишемической болезни сердца, диабета, образованию камней в желчном пузыре. Таким образом, важная биологическая роль и опасность изменения уровня холестерина в крови отражаются в патологических изменениях здоровья человека.
Контроль

Чтобы избежать неприятных последствий повышения уровня «плохого» холестерина, необходимо предотвратить рост ЛПНП и ЛПОНП.
Сделать это может каждый, необходимо:
- снизить потребление транс-жиров;
- увеличить в рационе количество фруктов и овощей;
- повысить физическую активность;
- исключить курение;
При соблюдении этих правил риск повышения холестерина в крови снижается в несколько раз.
Пути снижения

Выводы об уровне холестерина в крови и необходимости его снижения делаются медицинскими специалистами на основании результатов анализов. Заниматься самолечением в этом случае может быть опасно.
При стабильно повышенном холестерине для его снижения применяются преимущественно консервативные методы:
- Применение медицинских препаратов (статинов).
- Соблюдение здорового образа жизни (правильное питание, диета, физическая активность, отказ от курения, качественный и регулярный отдых).
Стоит отметить в заключении: строение и биологическая роль холестерина, гиперхолестеринемия и ее последствия подтверждают важность для человека этого вещества и всех процессов, связанных с ним. Поэтому необходимо ответственно относиться к факторам, способным повлиять на качество и количества холестерина в организме.
Последний раз редактировалось Алёна; 22.11.2006 в 21:32 .
Просто Алёна
Холестерин-2
Просто Алёна
Жир и холестеринПрактически все современные системы питания в бодибилдинге призывают избегать жира и холестерина как чумы.
Безусловно, за приемом жира и холестерина стоит следить, но не надо превращать заботу о своем здоровье в психоз - трястись над каждым лишним желтком и каждым глотком молока. Более того, нельзя автоматически причислять к "вредным и плохим" все диеты, содержащие много жира и холестерина. Тут все гораз-до сложнее: надо учитывать разные факторы.
Если вы получаете достаточно свежих молочных продуктов и яиц, не налегаете на копченое мясо, колбасу и консервированные м я сные продукты, едите много клетчатки, свежих фруктов, зеле-ни и оливкового масла, не курите, не колете себе стероиды, при-нимаете комплексные мультивитамины с мультиминералами, ес-ли вы не предрасположены генетически к повышенному содер-жанию холестерина в крови, тогда почему вы должны изнурять себя строжайшими, абсолютно обезжиренными диетами? А ко-ли уж вы решили в интересах профилактики уменьшить содер-жание жиров в рационе, достаточно будет перейти с цельного молока на маложирное, и вместо жирных сыров покупать т.н. "облегченные" .
Другое дело - бодибилдер, который ведрами вливает в себя ц ельное молоко, съедает по полсотни яи ц и по килограмму жир-ного сыра в день, не брезгует копченостями, консервами, сосис-ками и т.п., ест крайне мало грубой к л етчатки и крайне много -рафинированной пищи. А вдобавок ко всему еще и ударяет по стероидам. Печень у него едва ворочается: вот для таких-то жи-ры и холестерин - все равно что нож острый.
При всем при этом я вовсе не хочу сказать, что за жиром и хо-лестерином можно вовсе не следить. Однако прежде надо о ц е-нить образ жизни, так сказать, в целом. Если он явно "нездоро-вый", тогда жир и холестерин, действительно, нанесут здоровью вред. Но при нормальной жизни риск практически равен нулю.
Тем не менее, я настоятельно рекомендую любому культуристу периодически проверять свою кровь на предмет холестерина. Если уровень холестерина в норме, значит, вы все делаете пра-вильно. Но даже если он и повышен, это еще не значит, что в ва-шей диете слишком много жира. Не стоит принимать на веру это распространенное "модное" мнение, пока вы не рассмотрели все возможные причины. А они могут быть самыми разными, вклю-чая заболевания печени.
Если вам за 35, замените часть животных жиров оливко-вым маслом, орехами, рыбой, семечками. Возможно, вы будете получать даже больше жиров, но холестерина уж точно станет в вашем питании меньше.
В любом случае, не паникуйте, думая, что повышение уровня холестерина автоматически делает вас кандидатом в "инфарктники". У сердечных болезней есть множество других причин, на-пример, курение, плохая наследственность, высокое давление, диабет и т.д. А холестерин - всего лишь один, и не самый глав-ный, из факторов риска.
И еще одно важное замечание. Профессионалы, которые массированно применяют стероиды, вынуждены придерживать-ся строжайшей диеты с предельно низким содержанием жира, иначе их печень попросту "загнется". Титулованные чемпионы пропагандируют свои обезжиренные диеты как своего рода пра-вило бодибилдинга. На самом же деле без них им просто не обой
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В составе крови есть четыре наиболее значимые группы жиров:
1.
Холестерин и его эфиры
2.
Фосфолипиды
3.
Триглицериды
4.
Неэтерифицированные жирные кислоты.
Холестерин близок гормонам и желчным кислотам и включен в одну с ними группу стероидов. Связано это со структурной формулой холестерина, обладающей цикличностью.
Эфир холестерина
- это холестерин в соединении с жирной кислотой.
Триглицериды
– это липиды, которые в непрофессиональной среде именуют жирами. Триглицерид представляет собой молекулу глицерина и три молекулы жирных кислот.
Глицерин
присутствует в большинстве моющих и косметических препаратов и является многоатомным спиртом.
А жирные кислоты – это кислоты органического происхождения, которые включены в формулу жира и обычно обладающие углеводным хвостом (пятнадцать или даже семнадцать атомов углерода
).
Фосфолипиды
– это сложные липиды, в состав которых входят жирные кислоты, глицерин, фосфорная кислота и азотистый компонент. Эти вещества присутствуют в клеточных оболочках всех живых организмов на планете.
Если фосфолипид, триглицерид или холестерин соединяется с протеином , образуется сложное соединение – липопротеид
.
Холестерин необходим для работы организма, так как он контролирует проницаемость клеточной оболочки, а также контролирует выработку ферментов оболочки. Кроме этого, холестерин необходим для производства витаминов группы Д , стероидных гормонов, а также желчных кислот.
В организм холестерин попадает с продуктами питания (сливочное масло, яйца и другие продукты животного происхождения
), а также вырабатывается в кишечнике и в печени самого организма.
Для устранения из организма излишков холестерина в нем вырабатываются липопротеины высокой плотности. Они эвакуируют холестерин в печень, где тот расщепляется до состояния жирных кислот и выводится в кишечник.
Холестерин не обязательно вызывает появление атеросклероза , так как без этого вещества не может существовать никакая структурная единица человеческого тела. Плохо, если вместе с пищей в организм поступает столько холестерина, что организм самостоятельно с ним справиться не может.
При этом даже достаточно большое количество холестерина в крови не обязательно вызывает атеросклероз. Так как для появления заболевания нужно нарушение целостности внутренней поверхности сосудов. Подобное наблюдается при длительных нервных напряжениях, а также при гипертонии . Чем больше в крови липопротеидов высокой плотности, тем меньше вероятность заболевания.
Здоровью может навредить не только собственно холестерин, как комбинация его высокого уровня и малого количества липопротеидов высокой плотности, а также нарушения целостности сосудистой стенки. В связи с этим предпочтительнее удерживать количество холестерина в пределах нормы.
Нормы холестерина в крови:
Количество холестерина в крови увеличивается при сахарном диабете , атеросклерозе, недугах печени, гиперхолестеринемии генетического характера.
Устанавливается легкая гиперхолистеринемия
при уровне холестерина от 5,2 до 6,5 ммоль\л,
Средняя гиперхолестеринемия
при содержании от 6,7 до 7,8 ммоль\л,
Высокая гиперхолестеринемия
при содержании в крови более 7,8 ммоль\л.
Количество холестерина в крови может и понижаться при: тиреотоксикозе , остром панкреатите , кахексии . В том случае, если тиреотоксикоз появился у человека преклонного возраста, существует вероятность сохранения нормального количества холестерина.
Липопротеиды высокой плотности служат для транспорта фосфолипидов, жирных кислот, холестерина, а также триглицеридов. В этих структурах высок уровень протеина, этим объясняется прочность данных соединений. Попадая в стенку артерии, они не разрушаются, «выпуская» в кровь холестерин, а еще и притягивают дополнительные молекулы, выводя их в печень.
Нормы содержания липопротеидов высокой плотности в крови человека:
Увеличивается количество липопротеидов высокой плотности при хроническом алкоголизме .
А уменьшается уровень при лимфогранулематозе , недугах печени, а также при парентеральном получении питательных веществ.
Коэффициент атерогенности указывает на количество липопротеидов высокой плотности. Чем меньше коэффициент, тем выше уровень липопротеидов высокой плотности и тем меньше риск развития атеросклероза.
- Для людей от двадцати до тридцати лет - 2,5
- Для людей от сорока до шестидесяти лет, не имеющих симптомы атеросклероза – 3,0 – 3,5
- Для людей с ишемической болезнью сердца выше 4,0.
(далее по тексту - «Х.») - это органическое соединение из класса стероидовСтероиды - класс органических соединений, широко распространенных в природе. К ним относятся витамины группы Д, половые гормоны, гормоны надпочечников (кортикостероиды). Входят в состав молекул стероидных гликозидов, в том числе сердечных гликозидов. Многие стероиды получают химическим и микробиологическим синтезом. ; важнейший стерин у животных и человека. Впервые выделен из жёлчных камней (отсюда название: греческое chole - жёлчь). Бесцветные кристаллы с температурой плавления 149 °С, нерастворимые в воде, хорошо растворимы в неполярных органических растворителях.

Характерное химическое свойство холестерина - способность к образованию молекулярных комплексов со многими солями, кислотами, аминами, белками и такими нейтральными соединениями, как сапонины, витамин D 3 (холекальциферол) и др. Х. присутствует практически во всех живых организмахОрганизм (от средне-векового латинского organizo - устраиваю, сообщаю стройный вид) - живое существо, обладающее совокупностью свойств, отличающих его от неживой материи. Большинство организмов имеет клеточное строение. Формирование целостного организма - процесс, состоящий из дифференцировки структур (клеток, тканей, органов) и функций и их интеграции как в онтогенезе, так и в филогенезе. , включая бактерииБактерии - группа микроскопических, преимущественно одноклеточных организмов. Шаровидные (кокки), палочковидные (бациллы, клостридии, псевдомонады), извитые (виброны, спириллы, спирохеты). Способны расти как в присутствии атмосферного кислорода (аэробы), так и в его отсутствии (анаэробы). Многие бактерии являются возбудителями болезней животных и человека. Существуют бактерии, необходимые для нормального процесса жизнедеятельности (кишечная палочка участвует в переработке питательных веществ в кишечнике, однако при обнаружении ее, например, в моче, эта же бактерия рассматривается как возбудитель инфекции почек и мочевыводящих путей). и сине-зелёные водоросли.
Содержание Х. в растениях обычно невелико (исключение составляют масла семян и). У позвоночных животных большое количество Х. содержится в липидахЛипиды
(от греч. «жир»), обширная группа природных органических соединений, включающая жиры и жироподобные вещества. Содержатся во всех живых клетках. Образуют энергетически и резерв организма, участвуют в передаче нервного импульса, в создании водоотталкивающих и термоизоляционных покровов и др.
нервной ткани (где он связан со структурными компонентами миелиновой оболочки ), яиц и клеток , в (основной орган биосинтеза Х.), в надпочечникахНадпочечники
- парные железы внутренней секреции. Корковый слой надпочечников секретирует гормоны кортикостероиды, а также частично мужские и женские половые гормоны, мозговой слой - адреналин и норадреналин. Надпочечники играют важную роль в регуляции обмена веществ и в адаптации организма к неблагоприятным условиям. Поражение надпочечников приводит к болезням (болезнь Аддисона, болезнь Иценко-Кушинга и др.).
, в кожном сале и в клеточных стенках . В плазме холестирин находится в виде сложных эфиров с высшими жирными кислотами (олеиновой и других) и служит переносчиком при их транспорте: образование этих эфиров происходит в стенках с участием ферментаФерменты
(от латинского «закваска») - биологимческие катализаторы, присутствующие во всех живых клетках. Осуществляют превращение веществ в организме, направляя и регулируя тем самым обмен веществ. По химической природе - белки.
Каждый вид ферментов катализирует превращение определенных веществ (субстратов), иногда лишь единственного вещества в единственном направлении. Поэтому многочисленные биохимические реакции в клетках осуществляет огромное число различных ферментов. Ферментные препараты широко применяют в медицине.
холестерин-эстеразы. Большинство организмов (за исключением некоторых , кольчатых червей, моллюсков, иглокожих и акул) способно синтезировать Х. из сквалена.
Важнейшей биохимической функцией Х. у позвоночных является его превращение в гормон в плаценте, , жёлтом теле и надпочечниках; этим превращением открывается цепь биосинтеза стероидных половых гормонов и кортикостероидовКортикостероиды - гормоны, вырабатываемые корой надпочечников. Регулируют минеральный обмен (т.н. минералокортикоиды - альдостерон, кортексон) и обмен углеводов, белков и жиров (т.н. глюкокортикоиды - гидрокортизон, кортизон, кортикостерон, влияющие и на минеральный обмен). Применяются в медицине при их недостаточности в организме (например, Аддисоновой болезни), в качестве противовоспалительных и противоаллергических средств. . Другое направление метаболизма холестерина у позвоночных - образование жёлчных кислот и D 3 . Кроме того, Х. участвует в регулировании проницаемости клеток и предохраняет эритроциты крови от действия гемолитических ядов. У насекомых поступающий с пищей Х. используется для биосинтеза линьки - экдизонов.
У ряда животных постоянный уровень холестерина в организме регулируется по принципу обратной связи: при поступлении с пищей избытка Х. его биосинтез в клетках организма ингибируется (угнетается). У человека этот механизм контроля отсутствует, поэтому содержание Х. в крови (в норме 150 - 200 мг%) может заметно возрастать, особенно в возрасте 30 - 60 лет при жирной . Это способствует закупорке жёлчных протоков, жировой инфильтрации печени, образованию жёлчных камней и отложению в , содержащих Х., атеросклеротических бляшек.
Из организма животных холестерин выводится главным образом с экскрементами (в виде копростерина). В фармацевтической промышленности Х. служит исходным сырьём для получения многих стероидных препаратов. Основной источник Х. - спинной мозгСпинной мозг - отдел центральной нервной системы, расположенный в позвоночном канале, участвует в осуществлении большинства рефлексов. У человека состоит из 31-33 сегментов, каждый из которых имеет 2 пары нервных корешков: передние - так называемые двигательные, по которым импульсы из клеток спинного мозга передаются на периферию (к скелетным мышцам, мышцам сосудов, внутренним органам) и задние - так называемые чувствительные, по которым импульсы от рецепторов кожи, мышц, внутренних органов передаются в спинной мозг. Передний и задний корешки, соединяясь между собой, образуют смешанные спинномозговые нервы. Наиболее сложные рефлектйрпые реакции спинного мозга управляются головным мозгом. убойного рогатого скота. (Э. П. Серебряков)
Больше о холестерине смотрите в литературе:
- Биосинтез липидов. Симпозиум VII, М., 1962 (Тр. V Международного биохимического конгресса, т. 7);
- Мясников А. Л., и , М., 1965;
- Хефтман Э. М., Биохимия стероидов, пер. с англ., М., 1972;
- Schwartzman A., Cholesterol and the heart, N. Y., 1965.
Найти ещё что-нибудь интересное:
Холестерин у современного человека считается главным врагом, хотя несколько десятилетий назад ему не придавали такого огромного значения. Увлекаясь новыми, не так давно придуманными продуктами, зачастую по своему составу очень далекими от тех, которые употребляли наши предки, игнорируя режим питания, человек зачастую не понимает, что основная доля вины за чрезмерное накопление холестерина и его вредных фракций лежит на нем самом. Не помогает бороться с холестерином и «сумасшедший» ритм жизни, предрасполагающий к нарушению обменных процессов и отложению излишков жироподобного вещества на стенках артериальных сосудов.
Что в нем хорошего и плохого?
Постоянно «ругая» это вещество, народ забывает, что оно человеку необходимо, поскольку приносит немало пользы. Что хорошего в холестерине и почему его нельзя вычеркивать из нашей жизни? Итак, его лучшие стороны:

- Вторичный одноатомный спирт, жироподобное вещество, называемое холестерином, в свободном состоянии совместно с фосфолипидами входит в состав липидной структуры клеточных мембран и обеспечивает их стабильность.
- Холестерин в человеческом организме, распадаясь, служит источником образования гормонов коры надпочечников (кортикостероидов), витамина D 3 и желчных кислот, играющих роль эмульгаторов жиров, то есть, он является предшественником высокоактивных биологических веществ.
Но с другой стороны холестерин может быть причиной различных неприятностей:

Пациенты нередко между собой обсуждают плохие свойства холестерина, делятся опытом и рецептами, как его понизить, однако это может быть бесполезным, если все делать наобум. Несколько снизить уровень холестерина в крови (опять-таки – какого?) поможет диета, народные средства и новый образ жизни, направленный на укрепление здоровья. Для успешного решения вопроса, нужно не просто брать за основу общий холестерин, чтобы изменять его значения, необходимо разобраться, какую из фракций следует понизить, чтобы другие сами пришли в норму.
Как расшифровать анализ?
Норма холестерина в крови не должна превышать 5,2 ммоль/л, однако даже значение концентрации, приближающееся к 5,0, не может давать полной уверенности в том, что все у человека хорошо, поскольку содержание общего холестерина не является абсолютно достоверным признаком благополучия. Нормальный уровень холестерина в определенной пропорции составляют разные показатели, определить которые без специального анализа, называемого липидным спектром, невозможно.

В состав холестерина LDL (атерогенный липопротеин), кроме ЛПНП, входят липопротеины очень низкой плотности (ЛПОНП) и «ремнанты» (так называют остатки от реакции перехода ЛПОНП в ЛПНП). Все это может показаться очень сложным, однако, если разобраться, то расшифровку липидного спектра может осилить любой заинтересованный.
Обычно при проведении биохимических анализов на холестерин и его фракции выделяют:
- Общий холестерин (норма до 5,2 ммоль/л или менее 200 мг/дл).
- Основное «транспортное средство» эфиров холестерина – липопротеины низкой плотности (ЛПНП). Они у здорового человека имеют свои 60-65% от общего количества (или уровень холестерина LDL (ЛПНП + ЛПОНП) не превышает 3,37 ммоль/л ). У тех пациентов, кого уже затронул атеросклероз, значения ХС-ЛПНП могут заметно увеличиться, что происходит за счет снижения содержания антиатерогенных липопротеинов, то есть, этот показатель более информативен в отношении атеросклероза, чем уровень общего холестерина в крови .
- Липопротеины высокой плотности (холестерин HDL или ХС-ЛПВП), которых в норме у женщин должно быть больше, чем 1,68 ммоль/л (у мужчин нижняя граница другая – выше 1,3 ммоль/л ). В иных источниках можно встретить несколько отличные цифры (у женщин – выше 1,9 ммоль/л или 500-600 мг/л, у мужчин – выше 1,6 или 400-500 мг/л), это зависит от характеристики реагентов и методики проведения реакции. Если уровень холестеринов ЛПВП становится меньше допустимых значений, они не могут в полной мере защищать сосуды.
- Такой показатель как коэффициент атерогенности, который указывает на степень развития атеросклеротического процесса, но не является основным диагностическим критерием, рассчитывается по формуле: КА = (ОХ – ХС-ЛПВП) : ХС-ЛПВП, нормальные его значения колеблются в пределах 2-3.
Анализы на холестерины предполагают не обязательное выделение всех фракций по отдельности. Например, ЛПОНП можно легко вычислить из концентрации по формуле (ХС-ЛПОНП = ТГ: 2,2) или из общего холестерина вычесть сумму липопротеинов высокой и очень низкой плотности и получить ХС-ЛПНП. Возможно, читателю эти вычисления покажутся не интересными, ведь приведены они лишь с ознакомительной целью (иметь представление о составляющих липидного спектра). Расшифровкой в любом случае занимается врач, он же производит необходимые расчеты по интересующим его позициям.
И еще о норме холестерина в крови

Возможно, читатели сталкивались с информацией, что норма холестерина в крови составляет до 7,8 ммоль/л. Тогда они себе могут представить, что скажет кардиолог, увидев подобный анализ. Однозначно – он назначит весь липидный спектр. Поэтому еще раз: нормальным уровнем холестерина считается показатель до 5,2 ммоль/л (рекомендуемые значения), пограничным до 6,5 ммоль/л (риск развития !), а все, что выше, соответственно, повышенным (холестерин опасен в высоких цифрах и, вероятно, атеросклеротический процесс в разгаре).
Таким образом, концентрация общего холестерина в диапазоне значений 5,2 – 6,5 ммоль/л является основанием для проведения теста, определяющего уровень холестерина антиатерогенных липопротеинов (ЛПВП-ХС). Анализ на холестерин должен проводиться через 2 – 4 недели без отказа от диеты и применения медикаментозных средств, тестирование повторяют каждые 3 месяца.
О нижней границе
Все знают и говорят о высоком холестерине, пытаются его уменьшить всеми доступными средствами, но практически никогда не берут в расчет нижнюю границу нормы. Ее, как будто, нет. Между тем, низкий холестерин в крови может присутствовать и сопровождать довольно серьезные состояния:
- Длительное голодание до истощения.
- Неопластические процессы (истощение человека и поглощение из его крови холестерина злокачественным новообразованием).
- Тяжелые поражения печени (последняя стадия цирроза, дистрофические изменения и инфекционные поражения паренхимы).
- Болезни легких (туберкулез, саркоидоз).
- Гиперфункция щитовидной железы.
- (мегалобластная, талассемия).
- Поражения ЦНС (центральной нервной системы).
- Длительная лихорадка.
- Сыпной тиф.
- Ожоги со значительным поражением кожного покрова.
- Воспалительные процессы в мягких тканях с нагноением.
- Сепсис.
Что касается фракций холестерина, то у них тоже есть нижние границы. Например, снижение уровня холестерина липопротеинов высокой плотности за пределы 0,9 ммоль/л (антиатерогенных) сопутствует факторам риска ИБС (гиподинамия, вредные привычки, избыточный вес, ), то есть понятно, что у людей развивается склонность, потому что их сосуды не защищены, ведь ЛПВП становится непозволительно мало.
Низкий холестерин в крови, представляющий липопротеины низкой плотности (ЛПНП) отмечается при тех же патологических состояниях, что и общий холестерин (истощение, опухоли, тяжелые болезни печени, легких, анемии и т. д.).
Холестерин в крови повышен
Сначала о причинах повышенного холестерина, хотя, наверное, они и так всем давно известны:
- Наша еда и прежде всего – продукты животного происхождения (мясо, цельное жирное молоко, яйца, сыры всевозможных сортов), содержащие насыщенные жирные кислоты и холестерин. Повальное увлечение чипсами и всякими быстрыми, вкусными, сытными фаст фудами, насыщенными различными транс-жирами тоже ничего хорошего не сулит. Вывод: такой холестерин опасен и его потребление следует избегать.
- Масса тела – лишняя повышает уровень триглицеридов и снижает концентрацию липопротеинов высокой плотности (антиатерогенных).
- Физическая активность . Гиподинамия является фактором риска.
- Возраст после 50 лет и мужской пол .
- Наследственность . Иногда высокий холестерин – семейная проблема.
- Курение не то, чтобы сильно повышало общий холестерин, но зато хорошо снижает уровень защитной фракции (ХС – ЛПВП).
- Прием некоторых лекарственных препаратов (гормонов, диуретиков, бета-блокаторов).
Таким образом, нетрудно догадаться, кому в первую очередь назначают анализ на холестерин.
Болезни с повышенным холестерином

Коль столько сказано о вреде высокого холестерина и о происхождении подобного явления, то, наверное, нелишним будет отметить, при каких обстоятельствах этот показатель будет увеличиваться, поскольку они тоже в некоторой степени могут быть причиной повышенного холестерина в крови:
- Наследственные нарушения обменных процессов (семейные варианты, обусловленные расстройством метаболизма). Как правило, это тяжелые формы, отличающиеся ранним проявлением и особой устойчивостью к терапевтическим мероприятиям;
- Ишемическая болезнь сердца;
- Различная патология печени (гепатиты, желтухи не печеночного происхождения, механическая желтуха, первичный билиарный цирроз);
- Тяжелые заболевания почек с почечной недостаточностью и отеками:
- Гипофункция щитовидки (гипотиреоз);
- Воспалительные и опухолевые заболевания поджелудочной железы (панкреатит, рак);
- (трудно представить диабетика без высокого холестерина – это, в общем-то, редкость);
- Патологические состояния гипофиза со снижением продукции соматотропина;
- Ожирение;
- Алкоголизм (у алкоголиков, которые пьют, но не закусывают, холестерин-то повышен, а вот атеросклероз развивается не часто);
- Беременность (состояние временное, организм по истечении срока все наладит, однако диета и другие предписания беременной женщине не помешают).
Разумеется, в подобных ситуациях пациенты уже не думают, как понизить холестерин, все усилия нацелены на борьбу с основным заболеванием. Ну, а те, у кого еще все не так плохо, имеют шансы сохранить свои сосуды, но вот вернуть их в первоначальное состояние уже не получится.
Борьба с холестерином
Как только человек узнал о своих проблемах в липидном спектре, изучил литературу по теме, выслушал рекомендации врачей и просто знающих людей, его первое стремление – понизить уровень этого вредного вещества, то есть, начать лечение повышенного холестерина.
Самые нетерпеливые люди просят немедленно назначить им лекарственные средства, другие – предпочитают обойтись без «химии». Следует заметить, что противники лекарств во многом правы – нужно менять себя. Для этого пациенты переходят на и становятся немного вегетарианцами, чтобы освободить свою кровь от «плохих» компонентов и не допустить попадания с жирной пищей новых.
Еда и холестерин:

Человек меняет образ мыслей, он старается больше двигаться, посещает бассейн, предпочитает активный отдых на свежем воздухе, убирает вредные привычки. У некоторых людей стремление снизить холестерин становится смыслом жизни, и они начинают активно заниматься своим здоровьем. И это правильно!
Что нужно для успеха?
Кроме всего прочего, в поисках самого эффективного средства против холестериновых проблем, многие люди увлекаются от тех образований, которые уже успели осесть на стенках артерий и повредить их в некоторых местах. Холестерин опасен в определенной форме (ХС – ЛПНП, ХС – ЛПОНП) и его вредность состоит в том, что он способствует образованию атеросклеротических бляшек на стенках артериальных сосудов. Подобные мероприятия (борьба с бляшками), несомненно, имеет положительный эффект в плане общего очищения, предотвращения излишних накоплений вредного вещества, приостановки развития атеросклеротического процесса. Однако, что касается удаления холестериновых бляшек, то здесь придется несколько огорчить читателя. Однажды образовавшись, они уже никуда не уходят. Главное – не допустить формирования новых, а это уже будет успехом.
Когда дело заходит слишком далеко, народные средства перестают действовать, а диета уже не помогает, врач назначает препараты, снижающие холестерин (скорее всего, это будут статины).
Непростое лечение

(ловастатин, флувастатин, правастатин и др.), уменьшая уровень холестерина, продуцируемого печенью пациента, снижают риск развития (ишемический инсульт) и , и, тем самым, помогают пациенту избежать летального исхода от этой патологии. Кроме этого, существуют комбинированные статины (виторин, адвикор, кадует), которые не только снижают содержание холестерина, вырабатываемого в организме, но и выполняют другие функции, например, снижают артериальное давление, влияют на соотношение «плохих» и «хороших» холестеринов.
Вероятность получить медикаментозную терапию сразу после определения липидного спектра возрастает у пациентов, имеющих сахарный диабет, артериальную гипертензию, проблемы с коронарными сосудами, поскольку риск получить инфаркт миокарда у них значительно выше .
Ни в коем случае нельзя следовать советам знакомых, всемирной паутины и других сомнительных источников. Медикаменты данной группы назначает только врач! Статины не всегда сочетаются с другими лекарственными препаратами, которые больной вынужден постоянно принимать при наличии хронических заболеваний, поэтому его самостоятельность будет абсолютно неуместной. Кроме этого, во время лечения повышенного холестерина доктор продолжает следить за состоянием больного, контролирует показатели липидного спектра, дополняет или отменяет терапию.

Кто первый в очереди на анализ?
Вряд ли можно ожидать липидный спектр в перечне первоочередных биохимических исследований, применяемых в педиатрии. Анализ на холестерин обычно сдают люди с некоторым жизненным опытом, чаще мужского пола и упитанного телосложения, обремененные наличием факторов риска и ранними проявлениями атеросклеротического процесса. В числе оснований для проведения соответствующих тестов находятся:
- Сердечно-сосудистые заболевания, и в первую очередь – ишемическая болезнь сердца (пациенты с ИБС о липидограмме осведомлены больше других);
- Артериальная гипертензия;
- Повышенное содержание ; (гиперурикемия);
- Наличие вредных привычек в виде табакокурения;
- Ожирение;
- Применение кортикостероидных гормонов, мочегонных препаратов, бета-блокаторов.
- Лечение препаратами, снижающими холестерин (статины).
Анализ на холестерин берут натощак из вены. Накануне исследования пациент должен придерживаться гипохолестериновой диеты и удлинить ночное голодание до 14 – 16 часов, впрочем, об этом его обязательно проинформирует врач.
Показатель общего холестерина определяют в сыворотке крови после центрифугирования, триглицериды тоже, а вот над осаждением фракций придется поработать, это более трудоемкое исследование, однако в любом случае о его результатах пациент узнает к концу дня. Что делать дальше – подскажут цифры и доктор.
 Общий холестерин и его фракции Ишемия и атеросклероз
Общий холестерин и его фракции Ишемия и атеросклероз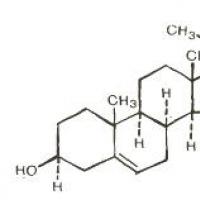 Холестерин: что это такое?
Холестерин: что это такое? Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной
Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети
Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети Упражнение Выражения с глаголом Take
Упражнение Выражения с глаголом Take Учение лао цзы Что общего у лао цзы и геккеля
Учение лао цзы Что общего у лао цзы и геккеля