Cum să scapi de virusul papiloma. Este posibil să vindeci pentru totdeauna papilomavirusul uman? Îndepărtarea excrescentelor de pe corp
Virusul papiloma uman nu este o zgârietură de care poți scăpa cu o frunză de plantă medicinală, dar nici o boală gravă care amenință viața unei persoane. Este doar o infecție. Infecția, care are peste 100 de specii, este incredibil de contagioasă, nu se uită înapoi la vârsta/statutul social al unui potențial purtător și este prezentă în organismul a peste 80% din populație.
Fiecare pacient care tratează în primul rând ar trebui să înțeleagă: cu ce are de-a face, ce îl amenință cu auto-tratament, ce medic ar trebui să caute ajutor și cât timp / efort / bani va costa o încercare cu drepturi depline de a scăpa a acestei boli.
HPV: ce este? Simptomele bolii. Merită să fie tratat
Dar, după cum arată practica, rezultatul invaziei papilomavirusului poate fi, de fapt, dublu:
- Persoanele infectate devin purtători ai virusului, dar ei înșiși, datorită apărării organismului, nu observă niciun simptom al bolii.
- Aproape imediat, corpul unei persoane infectate începe să acopere papiloamele. În funcție de locația principală a localizării lor și de tipul de virus în sine, ele pot fi de diferite forme/culori, pot provoca mâncărime/durere sau nu pot provoca absolut niciun disconfort.
În consecință, cu varianta existentă a manifestării simptomelor, problema tratării sau ignorării papilomavirusului este rezolvată de la sine. Cu toate acestea, există un studiu special folosind. Rezultatele sale vor ajuta la determinarea tipului de agent patogen, la alegerea medicamentului potrivit (pentru o anumită tulpină), pentru a afla dacă este tratat.
În ceea ce privește punctul de vedere medical, acesta a fost și el împărțit în două jumătăți. Unii experți sunt de părere că practic este imposibil să scapi de papilomavirus. Prin urmare, este necesar să se monitorizeze simptomele, examinând din timp tumorile „cu probleme”. Singura opțiune de tratament pentru această parte este / alte metode terapeutice radicale. Principalele indicații pentru această abordare sunt:
- recidive regulate ale bolii;
- simptome pronunțate ale bolii, în special la nivelul organelor genitale (negi genitali) și mucoaselor (laringe, bronhii, nas, ochi, cavitatea bucală);
- pregătirea pentru sarcină;
- încărcătură virală ridicată conform rezultatelor reacției în lanț a polimerazei.
Restul cred în eliminarea independentă a virusului din organism. Pentru a face acest lucru, este suficient să-și susțină sistemul imunitar, care va bloca microorganismul patogen. Acest lucru se poate realiza cu ajutorul complexelor de vitamine, imunostimulantelor, unui stil de viață sănătos (adică o alimentație bună / renunțarea la obiceiurile proaste).
IMPORTANT! Această teorie este valabilă pentru pacienții sub 30 de ani. După împlinirea vârstei menționate, sistemul imunitar slăbește oarecum și nu poate elimina singur virusul din organism, făcând față concomitent cu mai multe tulpini de HPV.
Motive pentru dezvoltarea / progresia HPV
 Înainte de a ne întreba cum să tratăm HPV, unde să găsești un specialist bun, câți timp/bani va dura și dacă va fi posibil să se vindece papilomavirus în principiu, poate să se concentreze pe prevenire și să încerce să nu te infectezi?
Înainte de a ne întreba cum să tratăm HPV, unde să găsești un specialist bun, câți timp/bani va dura și dacă va fi posibil să se vindece papilomavirus în principiu, poate să se concentreze pe prevenire și să încerce să nu te infectezi?
Este bine dacă medicul curant îi explică pacientului în prealabil că acest lucru este aproape imposibil. Din simplul motiv că fiecare a doua persoană din jurul lui poate fi purtătoare a virusului, fără a avea un singur papilom. Mulțumesc pentru asta, poate spune imunității sale, care are puterea de a bloca simptomele bolii. Dacă apărarea corpului tău este atât de puternică, poate fi cunoscut doar după infectarea cu HPV în sine. Acest lucru se întâmplă adesea în trei moduri principale:
- De la mamă la copil. În timpul sarcinii, infecția este practic exclusă, deoarece placenta este o barieră de încredere care protejează copilul de orice influență externă. Dar în timpul nașterii, când bebelușul trece prin canalul de naștere, riscul de a transmite virusul este incredibil de mare. Mai mult, pătrunde, în primul rând, în membrana mucoasă a ochilor/nasului/orofaringelui copilului. Ca urmare, primele papiloame la un pacient mic pot apărea în primele zile. Deosebit de periculoase sunt cele care sunt localizate pe glotă, punând în pericol viața bebelușului din cauza unei posibile strangulare. Se mai numesc si papilomatoza laringelui.
- Mod de contact-casnic. Este relevantă mai ales în cazul nerespectării regulilor de igienă personală, folosirea prosoapelor/cupelor/hainelor altor persoane, strângere de mână, sărut, îmbrățișare etc. Riscul de infectare crește în spațiile închise cu umiditate ridicată (piscina, saună, baie). ), precum și în instituțiile preșcolare/școlare.
- Autoinfecție. Se observă la copiii mici care trag totul în gură fără să se spele mai întâi pe mâini. Același lucru este valabil și pentru obiceiul de a mușca unghiile, precum și pentru bavurile de pe degete. În locul acestora din urmă, excrescențele caracteristice apar sub formă de plăci plate cu o tentă roz. Nu uitați de mici zgârieturi / abraziuni / alte daune mecanice ale pielii, prin care virusul pătrunde rapid în epiteliul sănătos.
În absența oricăror acțiuni, precum și a cauzelor concomitente ale scăderii imunității (procese inflamatorii, boli cronice, virale / răceli, lipsă de vitamine / micro și macroelemente utile, viață în condiții nefavorabile, nivel scăzut de mediu, calitate proastă). / alimentatie dezechilibrata), papilomatoza se raspandeste rapid in tot organismul, afectand tot mai multe celule sanatoase. În acest caz, tratamentul este inevitabil. Rămâne doar să alegeți cea mai rapidă și mai eficientă metodă.
Tratamentul papilomavirusului: cele mai eficiente metode

Așa se dezvoltă cancerul de col uterin
ATENŢIE! Tratamentul papilomavirusului uman ar trebui să înceapă cu o consultație cu un specialist de încredere! Numai el, după ce a luat în considerare plângerile dumneavoastră, a efectuat o examinare și a formulat un diagnostic precis, va putea să întocmească un plan de tratament eficient. El vă va răspunde la toate întrebările, inclusiv „este posibil să se vindece papilomatoza în principiu?” și „ar trebui să fie tratat deloc?”.
Dacă nu știți pe cine să contactați în mod specific, acordați atenție unde sunt localizate papiloamele care vă cauzează cele mai multe neplăceri:
- Sunt excrescentele „împrăștiate” pe brațe, picioare și/sau gât? Atunci un dermatolog te poate ajuta.
- Îți faci griji pentru verucile genitale? Astfel de papiloame sunt tratate de un ginecolog/urolog.
- Au fost găsite tumori în, lângă anus? Contactați un proctolog.
Merită să ne amintim că chiar la începutul tratamentului ar fi greșit să se stabilească obiectivul „eliminării HPV din organism”. Nu, ai simptome care provoacă unele inconveniente și, de asemenea, amenință. Trebuie să începem cu ele, minimizând riscul pentru viață și sănătate. Adesea, o metodă complexă de tratare a papiloamelor este utilizată pentru aceasta:
- Distrugerea papiloamelor „probleme”.
- Suport corporal cu imunomodulatori.
- Stil de viata sanatos.
Un astfel de regim de tratament HPV nu numai că va ajuta la scăderea manifestărilor bolii, dar va putea și elimina virusul din organism ca atare. Dar nu trebuie să contați pe îndepărtarea sa rapidă: dacă este posibilă o vindecare completă, atunci va dura cel puțin ani.
Hardware cosmetologie/chirurgie
 Această metodă de îndepărtare a papiloamelor este considerată o prioritate nu numai în cercurile medicale, ci și în cosmetologie. Până la urmă, aceasta este singura modalitate de a elimina rapid / fără urmă / eficient acele papiloame care provoacă disconfort fizic, dezvoltă complexe datorită unui aspect estetic inestetic.
Această metodă de îndepărtare a papiloamelor este considerată o prioritate nu numai în cercurile medicale, ci și în cosmetologie. Până la urmă, aceasta este singura modalitate de a elimina rapid / fără urmă / eficient acele papiloame care provoacă disconfort fizic, dezvoltă complexe datorită unui aspect estetic inestetic.
Cele mai populare sunt:
- . Esența procedurii este „dizolvarea” celulelor patologice, etanșarea pereților vaselor de sânge, precum și reabilitarea stratului epitelial deteriorat. Procesul este absolut nedureros, rapid și destul de eficient (de la 60 la 92% din papiloame dispar fără urmă, fără recidivă). Cu toate acestea, în ceea ce privește vindecarea rănilor după îndepărtarea excrescentelor mai mari de 5 mm, se întinde până la 4 săptămâni și lasă mici pete depigmentate.
- „Surgitron” (terapie cu unde radio/cuțit radio). Această metodă implică utilizarea undelor radio de înaltă frecvență pentru a elimina leziunile pielii. Vă permite să vindecați papilomatoza prin coagularea vaselor de sânge și fără sângerare și durere. Elimină reapariția bolii, acționează extrem de punctual, fără a deteriora țesuturile sănătoase. Mai potrivit pentru îndepărtarea tumorilor individuale.
- Criodistrucție. Implica expunerea la papilom cu azot lichid, în urma căruia excrescentele se usucă, se înnegrează și cad. Dacă dimensiunile lor sunt mai mari de 5-6 mm, vor fi necesare mai multe ședințe pentru a obține rezultatul dorit. IMPORTANT! Probabilitatea de recidivă este destul de mare.
- Chemoliza. Îndepărtează neoplasmele cu acid tricloracetic. Este utilizat numai pentru tratamentul verucilor genitale. Și apoi cu o eficiență de 30-40%.
- . Papiloamele sunt expuse la curent electric de înaltă frecvență, în urma căruia țesuturile proteice se coagulează, distrugând stratul patologic. Procedura este destul de dureroasă, dar permite utilizarea anesteziei locale. În ceea ce privește recăderile, acestea sunt destul de probabile, așa că ar trebui să acordați imediat atenție acestui lucru. ATENŢIE! Specialistul care efectuează procedura trebuie să fie extrem de atent: fumul din timpul electrocoagulării poate conține particule de papilomavirus uman și, dacă intră în tractul respirator superior, îl poate infecta.
- „Bun vechi bisturiu”. Intervenția chirurgicală, în ciuda abundenței de metode mai moderne, continuă să ocupe unul dintre primele locuri în medicină. Abia acum îl folosesc în principal pentru a îndepărta verucile genitale de dimensiuni mari. De asemenea, această metodă este eficientă în a scăpa de tumorile maligne.
Fiecare dintre aceste metode are propriile sale avantaje și dezavantaje. În plus, frica pacientului de terapie/chirurgie hardware joacă adesea un rol semnificativ. În acest caz, toate aceste metode pot fi respinse categoric, în ciuda eficienței lor ridicate. O excepție o reprezintă, poate, formațiunile oncogene. Dar chiar și în acest caz, pacientul poate insista asupra altor metode terapeutice, mai „umane”.
Îndepărtarea papiloamelor folosind produse farmaceutice
 Cum să eliminați formațiunile patologice cu medicamente? Destul de simplu. Consultați-vă medicul, care vă va prescrie un produs topic potrivit pentru dvs. Indiferent de nume și preț, substanța activă a fiecăruia dintre ele este un acid sau un alcali, sub influența căruia țesuturile formațiunilor epiteliale sunt distruse. Cu alte cuvinte, apare necroza celulelor patologice.
Cum să eliminați formațiunile patologice cu medicamente? Destul de simplu. Consultați-vă medicul, care vă va prescrie un produs topic potrivit pentru dvs. Indiferent de nume și preț, substanța activă a fiecăruia dintre ele este un acid sau un alcali, sub influența căruia țesuturile formațiunilor epiteliale sunt distruse. Cu alte cuvinte, apare necroza celulelor patologice.
Cele mai populare sunt Solcoderm, Supercleaner, Dermavit, Ferezol, Solkovagin, Wartner Crio, creion lapis, Isoprinosine. Utilizarea fiecăruia dintre ele este interzisă pentru auto-medicație, deoarece există o serie de contraindicații care nu trebuie trecute cu vederea:
- Niciunul dintre produsele farmaceutice nu este permis pentru auto-tratarea papiloamelor genitale. Solcoderm și Solkovagin sunt potrivite teoretic, dar sunt aplicate numai în camera de tratament de către un specialist cu experiență.
- Dermavit este strict interzis a fi aplicat pe fata / gat / piept / axila.
- Wartner Cryo s-a dovedit a fi un analog excelent al criodistrucției. Utilizarea lui este permisă acasă, dar numai după consultarea unui dermatolog și studierea cu atenție a instrucțiunilor atașate. Instrumentul este cu adevărat eficient, dar suprafața pielii afectată de acesta se vindecă mult timp și dureros.
- Creionul lapis acționează asupra papiloamelor cu nitrat de argint, care ajută la îndepărtarea excrescentelor cu distrugerea maximă a bacteriilor patologice. Deja la sfârșitul primei săptămâni de utilizare se observă necroza neoplasmelor. Dar ar trebui să fii pregătit pentru cicatrici „reziduale”, precum și pentru arsuri. Pe zonele închise ale corpului, acest lucru nu este critic, dar este mai bine să nu experimentați pe față / gât / piept.
- Cel mai „blând” agent este Isoprinosine, deoarece are un efect antiviral. Nimeni nu vă va spune cu siguranță cum să scapi de papiloame cu aceste pastile. Dar apărarea organismului, în special depozitul limfocitar al sângelui, va fi vizibil întărită. Și cu o mică răspândire a papilomatozei, acest lucru crește șansele de auto-eliminare a virusului.
- Ferezol. Aceasta solutie este specializata in verucile pielii, precum si in verucile genitale, cauterizand primele manifestari ale acestora. Periculoasă pentru pielea sănătoasă și se folosește de cel mult 5 ori.
Cum să scapi de papilomatoză metode populare
Medicina tradițională este foarte iubită de mulți pacienți, în special de cei care preferă auto-medicația. Nu este surprinzător că le pun vecinilor, bunicilor și vechiului Internet întrebarea „cum să tratezi HPV”.
Acest lucru nu înseamnă că astfel de metode de tratament sunt ineficiente. Nu, mulți vor putea demonstra o boală autovindecată cu ajutorul decocturilor, tincturilor și loțiunilor. Dar există și cei care remediile populare nu au ajutat sau doar au agravat starea.
Prin urmare, înainte de a începe să utilizați toate rețetele de casă colectate pentru papilomatoză, nu uitați să consultați un specialist și să treceți la examinarea necesară. Cel mai probabil, vi se va da „undă verde” pentru a utiliza anumite mijloace, sau chiar vă va sfătui de cei pe care medicina tradițională le recomandă:
| Sunt suficiente doar câteva tulpini proaspete ale plantei, din care a ieșit sucul. Ele lubrifiază suprafața excrescentelor, încercând să nu se agațe de o epidermă sănătoasă. Procedura este oarecum dureroasă, dar rezultatul este vizibil după câteva zile. | |
| Iod | Veți avea nevoie de o soluție (disponibilă la orice farmacie) și tampoane de bumbac (pentru aplicarea ușoară). HPV este adesea tratat cu iod și este considerat unul dintre cele mai eficiente/necostisitoare remedii. |
| Conține acid care poate distruge celulele patologice de papilomavirus. Permis pentru tratamentul excrescentelor de pe fata. Este suficient să ungeți negii cu ulei de ricin de două ori pe zi și să etanșați cu o ghips. | |
| Orice persoană în vârstă vă va spune cum să tratați papiloamele cu usturoi. Și nu despre o singură opțiune, deoarece puteți aplica un cățel de usturoi tăiat în creștere sau puteți pregăti un „unguent de usturoi”. | |
| Păpădii | Capetele de plante sunt recoltate, umplute cu apa de colonie și infuzate. Amestecul de papiloame rezultat este procesat de 6-7 ori pe zi. |
Fiecare dintre opțiunile sugerate are dreptul la viață. Și demonstrează că adesea, pentru a scăpa de papilomavirusul uman, nu este necesar să programați tratamentul cu câțiva ani înainte.
Video: Cum să tratați papiloma virus
Conţinut
La fel ca herpesul sau infectia cu HIV, papilomavirusul uman (HPV sau HPV) se transmite pe cale sexuala in timpul actului sexual neprotejat. Infecția poate apărea și prin contactul în gospodărie, dar astfel de cazuri sunt rare. De regulă, infecția cu HPV apare și dispare imperceptibil, doar la 5% dintre sexul frumos virusul continuă să se dezvolte, provocând diverse tulburări ale sistemului reproducător. O complicație terifiantă a bolii este cancerul de col uterin. prin urmare, tratamentul adecvat al HPV la femei este extrem de important. Citiți și consultați un medic la timp.
Ce înseamnă diagnosticul de infecție cu papilomavirus la femei?
În ultima jumătate de secol, știința medicală a descoperit peste 150 de tipuri de HPV. 80 dintre ele sunt patogene pentru corpul uman. Conform statisticilor oferite de Organizația Mondială a Sănătății, 70% dintre femei sunt infectate cu papilomavirus. Dacă ești diagnosticat cu HPV în spital, asta nu înseamnă că trebuie să tragi un semnal de alarmă. Amintiți-vă: este foarte probabil ca virusul să dispară de la sine, fără a lăsa urme. Dar pentru a evita consecințele deprimante, fiți observat de un medic. Dacă virusul începe să manifeste activitate, acesta va fi observat imediat.
De unde provine papiloma virus
Cum se transmite infecția cu HPV? Medicii numesc următoarele moduri de infecție:
- sexual - în timpul sexului vaginal / anal / oral;
- contact - cu sărutări;
- gospodărie - prin vase obișnuite, capace de toaletă și/sau articole de igienă;
- verticală - transmiterea infecției la copil de la mamă în timpul nașterii.
Conform statisticilor, infecția poate apărea în copilărie atunci când sunt primite microdaune - prin zgârieturi / abraziuni. Infecția cu HPV intră în organism, iar după încheierea perioadei de incubație se manifestă prin apariția negilor pe piele. Consolarea este faptul că papilomavirusurile transmise prin contact nu amenință apariția cancerului.
Simptomele papilomavirusului uman
Perioada de incubație a acestei infecții variază de la 3 săptămâni la 10-15 ani, așa că nu este întotdeauna posibil să se determine exact când a apărut infecția. În ceea ce privește manifestările clinice, acestea nu sunt întotdeauna exprimate clar. Cu toate acestea, medicii numesc o serie de simptome prin care HPV poate fi diagnosticat preliminar:
- Neoplazie intereptilială cervicală.
- Mici creșteri caracteristice pe organele genitale, sub glandele mamare, la axile, pe pleoape și pe gât.
- Negi genitali (negi genitali). La femei, ele apar pe vulvă, la bărbați - pe glandul penisului.
Tiparea HPV și boli virale ca o consecință
Medicina a studiat în detaliu fiecare dintre cele 150 de soiuri cunoscute de HPV și le-a împărțit condiționat în mai multe categorii care diferă în ceea ce privește gradul de amenințare pentru sănătatea unei femei. După stabilirea unui diagnostic general al papilomavirusului, medicul prescrie o serie de analize pentru a clarifica tipul de infecție, astfel încât tratamentul cu HPV la o femeie să dea efectul dorit.
Risc oncogen ridicat
Cu un nivel mediu de risc de oncologie
|
subtipul de papilomavirus la femei |
Anomalii observate la femeile cu HPV. |
|
Neoplasme maligne ale laringelui, displazie cervicală. |
|
|
Displazie de col uterin, cancer de col uterin (rar). |
|
|
Displazie și neoplasme maligne ale colului uterin. |
|
|
Displazia colului uterin. |
|
|
Negi în zona receptorilor organelor genitale. |
|
|
Caracteristicile acestui tip de papilomavirus la femei nu sunt pe deplin înțelese. |
Cu un nivel scăzut de cancer
Non-oncogen
Această categorie de infecție cu HPV la femei este mai puțin periculoasă, deoarece nu amenință apariția bolilor oncologice. Aceste subtipuri de papilomavirus se exprimă prin apariția negilor pe piele, care sunt îndepărtați cu ușurință cu ajutorul unui laser medical special. Infecția non-oncogenă cu HPV nu provoacă modificări ale structurii ADN-ului uman, astfel încât riscul de tumori maligne este complet exclus.
Diagnosticul papilomavirusului
Pentru a detecta papiloma virus la femei, au fost dezvoltate metode speciale de laborator. Scopul acestor teste nu este doar de a determina prezența/absența infecției cu HPV la o femeie, ci și de a clarifica tipul acesteia. Pentru a preveni dezvoltarea necontrolată a complicațiilor, medicii recomandă efectuarea unui screening pentru papilomavirus cel puțin o dată la doi ani.

PCR pentru papilomavirus la femei
Reacția polimerică în lanț este o metodă foarte eficientă și, prin urmare, o metodă comună pentru diagnosticarea multor boli, inclusiv papilomavirus. Testul PCR cantitativ identifică agenții patogeni ai bolilor infecțioase prin detectarea ADN-ului sau ARN-ului acestora în celulele și țesuturile corpului uman. Gradul maxim de certitudine diagnostică este atins în studiul secrețiilor vaginale. Acest test HPV este complet sigur. Medicul ia un frotiu de scurgeri vaginale și îl supune examinării. Câteva zile mai târziu, femeia primește un răspuns.
Testul ADN HPV
Într-o gamă largă de profesioniști din domeniul medical, această metodă de cercetare se numește Digene (testul digen). Este conceput pentru a detecta papilomavirus la femei prin așa-numita captură hibridă. Digene-test găsește fragmente de ADN ale infecției cu HPV și determină tipul acesteia cu mare precizie. Imediat după această analiză, pacientul poate afla dacă există riscul de a dezvolta cancer.
Analize în ginecologie
Un medic poate prescrie un test Digene sau o analiză PCR pentru HPV la femei numai dacă există motive întemeiate pentru aceasta. Necesitatea unor astfel de studii poate apărea dacă sunt detectate boli cauzate de papilomavirus:
- eroziunea colului uterin - un proces inflamator acut, însoțit de o încălcare a integrității epiteliului și o modificare a proprietăților acestuia;
- metaplazia - o patologie reversibilă a colului uterin, caracteristică multor tipuri de papilomavirus;
- veruci genitale - excrescențe pe membrana mucoasă a colului uterin și a altor organe ale sistemului reproducător;
- veruci - semne inofensive ale prezenței papilomavirusului, manifestate sub formă de defecte ale pielii;
- displazie - o modificare ireversibilă a epiteliului colului uterin, care apare la nivel celular;
- cancer in situ - tumori oncologice maligne care nu se extind dincolo de membranele bazale ale mucoaselor (deseori observate cu contactul constant al pacientului cu substanțele cancerigene);
- cancerul este o complicație a displaziei care a apărut din cauza lipsei de luptă împotriva papilomavirusului.

Practica medicală constată o tendință negativă de dezvoltare necontrolată a bolilor asociate cu HPV în ginecologie. Marea majoritate a pacienților merg la spital cu plângeri ale simptomelor bolilor enumerate mai sus, sunt supuși unei examinări și descoperă că papilomavirusul face furori în organism de mult timp. Testele PCR și Digene completează întotdeauna procedura de diagnosticare. Medicii le prescriu cu rezultate tulburătoare din studiile primare. Acestea sunt analize precum:
- Colposcopie. Inspecția mucoasei și a țesuturilor colului uterin. Acest studiu este singura modalitate de a detecta modificări și de a înțelege că acestea pot fi cauzate de papilomavirus.
- Studiu citologic. Frotiu simplu de pe peretele membranei mucoase a colului uterin. Studiul unui astfel de eșantion dezvăluie un număr mare de celule epiteliale pentru analiză. Examinându-le la microscop, medicul determină cu exactitate modificările caracteristice unei infecții cu HPV.
- Biopsie. Această metodă de diagnosticare este mai invazivă. Se efectuează după cum urmează: medicul ia un fragment de mucoasă și taie ușor țesutul pentru a obține o probă din materialul intern. În acest caz, pacientul poate experimenta disconfort, dar eficiența acestui studiu merită. Descifrarea biopsiei relevă celule epiteliale atipice care au fost modificate sub influența negativă a virusului papiloma.
Cum să tratezi papilomavirusul uman
Strategiile existente de combatere a papilomavirusului nu pot fi numite perfecte, dar există o serie de metode care asigură o eficiență a tratamentului de până la 90%. Pentru a trata cu succes HPV, trebuie mai întâi să treceți toate testele necesare, apoi să obțineți rețetele medicului și să le urmați. Atunci când prescriu medicamente și proceduri unui pacient, medicii studiază genotipul acestuia în detaliu.

Pregătiri
Principala forță de atac a medicamentelor împotriva HPV este produsele farmaceutice. Pacientului i se prescriu medicamente care distrug celulele virusului și întăresc sistemul imunitar. Pe baza practicii medicale, următoarele medicamente demonstrează cea mai mare eficacitate:
- „Allokin-alfa”. Imunomodulator antiviral. Este prescris pacienților infectați cu HPV cu risc oncogen ridicat. Medicamentul se administrează intravenos. Amestecând cu sângele, ingredientele active ale acestui medicament au o respingere puternică față de virus.
- „Groprinosin” și analogi: „Panavir”, „Epigen intim”. Imunostimulant antiviral, disponibil sub formă de tablete. Folosit pe scară largă în întreaga lume pentru combaterea papilomavirusului. Medicamentul luptă eficient împotriva virusului din interiorul corpului și elimină rapid simptomele externe ale HPV la femei.
- „Viferon” (unguent, spray, supozitoare). Eficient împotriva infecției cu HPV ca medicament imunomodulator local. Este utilizat ca parte a unui curs complex de tratament. Sub rezerva respectării stricte a instrucțiunilor medicului, „Viferon” ajută la oprirea rapidă a dezvoltării virusului și la eliminarea manifestărilor externe ale pielii.
- „Genferon”. Un puternic medicament antiviral pe bază de interferon, taurină și benzocaină, care vă va ajuta să vă recuperați rapid de HPV și să îmbunătățiți imunitatea. Se utilizează strict conform prescripției medicului.
- „Izoprinozină”. Un alt reprezentant al grupului de imunomodulatori, care s-a impus ca fiind extrem de eficient. „Isoprinozină” poate fi tratată pentru HPV și poate fi efectuată de prevenire. Aceste tablete întăresc apărarea internă a organismului și sporesc efectul injecțiilor cu Allokin-alfa.
Interventie chirurgicala
Este prescris în combinație cu medicamente. Medicina modernă folosește metode distructive pentru a elimina rapid negii și excresmele de pe piele. Principalul dezavantaj al îndepărtării chirurgicale a defectelor este probabilitatea mare de recidivă, care este de 45-55%. Acest lucru se datorează faptului că papilomavirusul se reactivează adesea. Tratamentul medicamentos, care a fost descris în secțiunea anterioară, are ca scop prevenirea reapariției excrescentelor și negilor.

Remedii populare
Dacă reușiți să detectați virusul la timp, încercați să faceți fără tratament medicamentos. Rețineți că ați devenit deja purtătoare a papilomavirusului, așa că ar trebui să vă abțineți de la sex până când vă recuperați complet pentru a nu rămâne însărcinată și a nu vă infecta partenerul. În plus, merită să refuzi să vizitezi solarul, altfel defectele pielii se vor repara și va fi mai dificil să le faci față. Respectând aceste restricții și folosind remedii populare, puteți depăși rapid papilomavirusul. Dacă sunteți interesat, scrieți câteva rețete de remedii casnice pentru HPV:
- Ceai de plante împotriva papilomavirus la femei nr. 1. Combinați în părți egale o frunză de pătlagină, coada-calului, melisa, urzica, măceșe și melisa (6-7 grame fiecare). Se vor obține aproximativ 3 linguri de amestec uscat, care trebuie turnat cu un litru de apă, pus pe un arzător cu foc de intensitate medie, aduceți la fierbere și detectați timp de 10 minute. Se lasă să se infuzeze timp de 3-4 ore. Luați medicamentul rezultat cu o jumătate de oră înainte de masă. În doar câteva săptămâni, o colecție naturală vă va ajuta să faceți față papilomavirusului fără medicamente.
- Ceai de plante împotriva papilomavirus la femei №2. Combină conurile de hamei, rădăcina de valeriană, rădăcina de mlaștină, fructele de coriandru, melisa de lămâie, oregano, floarea de tei și mușca (în proporții egale) într-un castron mic de metal. Se toarnă 25 de grame din amestecul rezultat cu un litru de apă clocotită și se lasă să fiarbă timp de 4-5 ore (de preferință într-un termos). Pentru a face față papilomavirusului, luați acest remediu la fiecare 8 ore, exact 170 ml. Pentru femeile însărcinate, această rețetă este contraindicată.
- Ulei de ricin. Acest produs unic de origine naturală va ajuta să facă față manifestărilor externe ale virusului papiloma la femei și bărbați. Frecați ulei de ricin în zonele cu probleme ale pielii și nu veți cunoaște problemele. Această tehnică populară va fi deosebit de relevantă pentru cei care au defecte cosmetice pe buze, obraji și bărbie.
- Proteinele ouălor de găină. Cel mai simplu si in acelasi timp extrem de eficient remediu pentru combaterea verucilor care apar din cauza papilomavirusului. Pentru a evita problemele cosmetice, pur și simplu ungeți zonele cu probleme ale pielii cu albuș de ou.
Video: HPV și sarcina - ce să faci
Atenţie! Informațiile furnizate în articol au doar scop informativ. Materialele articolului nu necesită auto-tratament. Doar un medic calificat poate pune un diagnostic și poate oferi recomandări pentru tratament, pe baza caracteristicilor individuale ale unui anumit pacient.
Ai găsit o eroare în text? Selectați-l, apăsați Ctrl + Enter și îl vom remedia!Virusul papiloma uman (HPV, HPV) este un virus ADN care contribuie la diviziunea activă a celulelor corpului, ceea ce duce la apariția verucilor genitale, verucilor și papiloamelor pe pielea zonei ano-rectale. Astăzi, se știe că există peste 100 de tipuri de papilomavirus uman, fiecare dintre ele având un grad diferit de oncogenitate.
Cel mai mare pericol al acestei infecții constă în faptul că papilomavirusul la femei poate provoca dezvoltarea unei tumori maligne a colului uterin, vulvei sau anusului. Prin urmare, diagnosticarea și tratamentul în timp util al infecției cu papilomavirus uman minimizează riscul de a dezvolta cancer, în special al colului uterin.
Având în vedere pericolul acestei infecții, vrem să vă spunem de unde provine papilomavirusul uman, cum se manifestă infecția cu papilomavirus și cum să o vindeci. De asemenea, vă vom prezenta metodele moderne de diagnosticare și prevenire a papilomavirusului uman la femei.
Tipul de papilomavirus uman determină modul în care infecția cu papilomavirus se va dezvolta și se va manifesta în viitor, precum și alegerea metodelor de tratament.
 Papilomavirusurile umane sunt de obicei împărțite în funcție de gradul de oncogenitate. Astfel, toate tipurile de virusuri pot fi împărțite în trei grupe. Tiparea HPV face posibilă identificarea unui grup de pacienți cu risc crescut de a dezvolta cancer.
Papilomavirusurile umane sunt de obicei împărțite în funcție de gradul de oncogenitate. Astfel, toate tipurile de virusuri pot fi împărțite în trei grupe. Tiparea HPV face posibilă identificarea unui grup de pacienți cu risc crescut de a dezvolta cancer.
Primul grup include cinci tipuri de HPV non-oncogen, și anume 1, 2, 3, 4 și 5. Tipurile enumerate nu sunt oncogene, prin urmare nu pot provoca cancer de col uterin.
Al doilea grup este format din papilomavirusul uman tipurile 6, 11, 42, 43 și 44, care au un grad scăzut de oncogenitate. Prin ei înșiși, reprezentanții acestui grup nu pot provoca cancer de col uterin, vulvei sau anus, dar pot pregăti terenul fertil pentru apariția tumorilor maligne.
Cel mai periculos este al treilea grup de HPV, care constă din tipuri precum 16, 18, 31, 35, 39, 45, 51, 52, 56, 59 și 68. Tipurile de HPV enumerate au cel mai înalt grad de oncogenitate. Aproape 80% dintre femeile infectate cu aceste tipuri de papilomavirus uman, mai devreme sau mai târziu, dezvoltă cancer de col uterin, vulvei sau anus, iar riscul de cancer de sân este, de asemenea, semnificativ crescut.
Virusul papiloma uman la femei: cauze
ADN-ul cu papilomavirus uman este agentul cauzal al infecției cu papilomavirus uman. Acest virus pătrunde nu numai în stratul mucos, ci și în straturile mai profunde ale pielii.
Există o serie de factori care contribuie la infecția cu papilomavirus uman, și anume:

Modalitățile de transmitere a papilomavirusului uman pot fi următoarele:

Principala cale este transmiterea sexuală. Infecția poate fi transmisă fetelor nu numai în timpul actului sexual vaginal și anal neprotejat, ci și în timpul mângâierii.
Dacă o femeie suferă de o infecție cu papilomavirus și există veruci sau papiloame pe pereții vaginului sau a labiilor, atunci copilul se poate infecta și cu acestea în timpul nașterii.
De asemenea, nu este exclusă infecția cu HPV prin strângeri de mână, articole de igienă personală, apă din piscină, saună etc.
De ce este virusul papiloma uman periculos la femei?
Virusul papiloma uman, dacă sistemul imunitar este puternic, 90% se vindecă singur. Dar în prezența unui sol favorabil, care este creat de factorii de mai sus, infecția cu papilomavirus uman se poate transforma în cancer de vulve, col uterin, labii sau anus.
După cum am spus deja, la 70% dintre femeile cu cancer de col uterin, papilomavirusurile umane, care aparțin celui de-al treilea grup, au fost identificate în sânge. HPV de tip 16 și 18 sunt considerate cele mai periculoase.
Virusul papiloma uman la femeile de pe colul uterin necesită tratament imediat pentru a exclude dezvoltarea displaziei și apoi a cancerului.
În plus, papilomavirusul crește riscul de a contracta alte infecții genitale și poate fi transmis și copilului în timpul trecerii prin tractul genital.
Fiecare tip de papilomavirus uman are propriile sale caracteristici și simptome specifice. Să le luăm în considerare.
Virusul papiloma uman tip 16 la femei
Virusul papiloma uman 16 este un tip comun de HPV care se găsește la mai mult de jumătate dintre persoanele infectate. Acest tip are o oncogenitate ridicată.
 Patogenia infecției cu papilomavirus cauzată de HPV 16 este aceea că agentul patogen invadează genomul celulelor corpului și blochează procesele de apărare naturală antitumorală, în urma cărora apar papiloame, condiloame sau veruci pe piele.
Patogenia infecției cu papilomavirus cauzată de HPV 16 este aceea că agentul patogen invadează genomul celulelor corpului și blochează procesele de apărare naturală antitumorală, în urma cărora apar papiloame, condiloame sau veruci pe piele.
La femeile infectate cu HPV 16, pe pielea organelor genitale și a zonei ano-rectale apar pete gri sau maro, plate, aspre, de diferite dimensiuni. Astfel de erupții cutanate se numesc papuloză bowenoidă.
Al doilea semn al unei infecții cu papulovirus cauzat de HPV 16 poate fi verucile genitale, care apar nu numai în zona genitală, ci și la nivelul pleoapelor, șoldurilor, gâtului, axilelor etc.
Cea mai periculoasă manifestare a HPV 16 este neoplazia intraepitelială a mucoasei cervicale, care aparține condițiilor precanceroase.
Virusul papiloma uman tip 18
HPV 18 este un alt virus oncogen care, prin integrarea în ADN-ul celulelor umane, blochează sistemul imunitar și favorizează formarea de tumori benigne. Astfel de tumori sunt predispuse la malignitate.
Virusul papiloma tip 18 la femei poate provoca cancer de col uterin. Această tendință a fost dovedită de oamenii de știință care au identificat acest tip de virus la 70% dintre femeile cu cancer de col uterin.
Semne ale activării HPV 18:
- veruci genitale pe pielea organelor genitale și a anusului. Când sunt rănite, aceste neoplasme pot sângera. Condiloamele sunt cele mai predispuse la malignitate;
- papiloame. Aceste neoplasme rotunjite nu diferă ca culoare de piele, ci se ridică peste nivelul acesteia. Cel mai adesea, papiloamele afectează pielea axilei și organele genitale, dar în cazuri avansate se pot răspândi în alte zone.
- veruci, erupții cutanate rotunjite care se ridică deasupra pielii și sunt roșii sau închise la culoare.
HPV 31 este nu numai periculos, ci și un virus oncogen insidios, deoarece poate persista în organism asimptomatic pentru o lungă perioadă de timp.
Simptomele infecției cu papilomavirus apar atunci când în organism se creează un sol favorabil, adică sistemul imunitar slăbește sub influența diverșilor factori (hipotermie, insuficiență hormonală, exacerbarea bolilor cronice, infecții acute, boli cu transmitere sexuală etc.). Mai mult, acest tip de virus este la fel de periculos atât pentru femei, cât și pentru bărbați.
Virusul papiloma tip 31 la femei se manifestă prin papiloame și condiloame în zona genitală și regiunea ano-rectală. Pot exista, de asemenea, scurgeri vaginale, dureri în timpul actului sexual, disconfort în vagin și altele.
Virusul papiloma uman tip 33
HPV 33- Acesta este un alt virus periculos care poate provoca apariția unui proces carcinogen.

Simptomele papilomavirusului uman tip 33 la femei se pot manifesta sub formă de negi pe organele genitale. Perioada de incubație a acestui tip de infecție cu papilomavirus este de 12-16 săptămâni. După acest timp, verucile genitale pe o tulpină largă sunt determinate pe labii, pereții vaginului și a colului uterin. O caracteristică a verucilor cauzate de HPV 33 este că nu au limite clare și o suprafață plană.
De asemenea, acest tip de virus poate provoca o afecțiune precanceroasă numită neoplazie intraepitelială a colului uterin.
Virusul papiloma uman tip 35
Virusul papiloma uman tip 35 la femei poate prezenta următoarele simptome:
- formarea verucilor, care este mai frecventă la fete;
- veruci genitale care apar pe organele genitale și țesuturile regiunii anorectale. Acest tip de neoplasm progresează foarte repede, transformându-se în pete mari;
- verucile plate apar rar cu infecția cu papilomavirus tip 35. Dar, cu toate acestea, acest tip de veruci genitale este periculos, deoarece adesea degenerează într-o tumoare canceroasă.
Aceste neoplasme sunt însoțite de mâncărime severă, durere și disconfort. Femeile pot prezenta, de asemenea, simptome de intoxicație a corpului sub formă de febră, frisoane, transpirație excesivă și slăbiciune generală.
Virusul papiloma uman tip 39 este de asemenea inclus în grupul de virusuri cu risc ridicat de oncogenitate. Trebuie spus că acest tip de virus este cel mai periculos pentru femei, deoarece bărbații sunt în principal purtători ai infecției.
 Virusul papiloma tip 39 la femei poate provoca formarea atât a negilor, cât și a papiloamelor sau condiloamelor, care sunt predispuse la degenerare în neoplasme maligne. Cel mai adesea, astfel de neoplasme sunt localizate pe pereții vaginului și a canalului cervical.
Virusul papiloma tip 39 la femei poate provoca formarea atât a negilor, cât și a papiloamelor sau condiloamelor, care sunt predispuse la degenerare în neoplasme maligne. Cel mai adesea, astfel de neoplasme sunt localizate pe pereții vaginului și a canalului cervical.
Virusul papiloma uman tip 45
Papilomavirusul tip 45 la femei este, de asemenea, foarte oncogen. Mai mult, primele semne ale infecției cu papilomavirus pot apărea chiar și la 20 de ani de la infectare.
În cursul infecției cu papilomavirus cauzată de virusul de tip 45, se disting trei etape. Prima etapă se caracterizează prin apariția verucilor genitale și a verucilor genitale. A doua etapă a bolii este însoțită de displazia epiteliului colului uterin. Cea mai periculoasă etapă a treia, care se caracterizează prin dezvoltarea cancerului de col uterin, vulvei sau anus.
Virusul papiloma uman tip 51
Simptomele papilomavirusului uman tip 51 la femei apar deja în perioada de incubație, care poate dura câțiva ani. În această perioadă, la femei sunt turnate veruci genitale unice, condiloame genitale sau plate. Localizarea clasică a acestor neoplasme este organele genitale (pereții vaginali, colul uterin, labiile mici și mari), dar procesul se poate extinde și la pleoape, regiunea inghinală și axilară.
Cum arată infecția cu papilomavirus de tip 51 poate fi văzut în fotografiile prezentate.
Virusul papiloma uman tip 52
O caracteristică a papilomavirusului uman tip 52 la femei este că este activat în principal în perioada în care începe îmbătrânirea corpului (după 35 de ani).
Pentru acest tip de infecție cu papilomavirus sunt caracteristice aceleași simptome ca și pentru alte tipuri și anume: negi și condiloame pe organele genitale, precum și displazia cervicală.
Virusul papiloma uman tip 56 se caracterizează printr-o perioadă scurtă de incubație (până la trei luni).
Simptomele papilomavirusului de tip 56 la femei apar la sfârșitul perioadei de incubație și se caracterizează prin formarea verucilor genitale și a verucilor genitale pe o tulpină subțire, care sunt localizate pe pereții vaginului și ai colului uterin. În cazurile avansate, apare displazia cervicală, care este o afecțiune precanceroasă.
Virusul papiloma uman tip 59
O trăsătură distinctivă a papilomavirusului uman tip 59 la femei poate fi numită faptul că verucile și condiloamele afectează nu numai organele genitale, ci și anusul și rectul, ceea ce crește riscul de cancer ano-rectal.
Negii ating o dimensiune destul de mare (până la 10 mm) și au o suprafață aspră și margini neuniforme, ceea ce se poate observa în fotografie.
Negii genitali au o tulpină subțire și un apex ascuțit (vezi foto). Culoarea negilor poate diferi de culoarea pielii.
Papiloamele se caracterizează prin creștere și răspândire rapidă.
Erupțiile cutanate (negi, negi și papiloame) pot fi observate cu ușurință în timpul examenului ginecologic extern și intern (vezi foto).

De asemenea, în procesul de diagnosticare a HPV, se poate folosi colposcopia - examinarea colului uterin cu un dispozitiv special - un colposcop, care vă permite să măriți imaginea de mai multe ori și chiar să afișați imaginea pe un monitor de computer.
Dar cea mai precisă metodă de diagnosticare este o analiză pentru papilomavirusul uman, care este efectuată folosind reacția în lanț a polimerazei (PCR).
PCR este utilizat atât pentru a confirma prezența papilomavirusului uman în corpul feminin, cât și pentru a identifica tipul acestuia.
„Standardul de aur” pentru diagnosticarea HPV este Testul Digene, care determină numărul de corpuri virale din organism. Cunoscând numărul de viruși din organism, puteți estima riscul de a dezvolta cancer de col uterin.
De asemenea, tuturor pacienților cu HPV suspectat li se atribuie un examen citologic.
Cum să tratezi papilomavirusul uman la femei?
Tratamentul papilomavirusului uman la femei poate fi conservator și chirurgical.
Tabletele din papilomavirusul uman ar trebui să aibă atât efecte antivirale, cât și imunomodulatoare. Următoarele medicamente sunt considerate cele mai eficiente astăzi:

Monoterapia cu aceste medicamente este rar utilizată. Practic, un medicament este combinat cu altul, de exemplu, Allokin-alfa este prescris sistemic, iar crema Epigen-Intim este prescrisă local. De asemenea, terapia este completată cu imunomodulatoare, cum ar fi Likopid, Immunomax și altele.
Deoarece verucile genitale, papiloamele, verucile genitale și displazia cervicală cresc riscul de cancer, acestea sunt îndepărtate folosind tehnici chirurgicale minim invazive, care includ următoarele:
- electrocoagulare;
- îndepărtarea cu laser;
- criodistrucție;
- chimiodistrucție;
- îndepărtarea prin unde radio și altele.
În cazuri severe, poate fi utilizată amputarea colului uterin.
Există o prevenire specifică a papilomavirusului uman?
Astăzi, în țara noastră sunt certificate două vaccinări împotriva papilomavirusului uman la femei și anume: Gardasil și Cervarix.
Aceste vaccinuri protejează organismul împotriva tipurilor HPV 16 și 18, care provoacă cel mai frecvent cancer de col uterin. În țările dezvoltate din America și Europa, aceste vaccinuri sunt incluse în programul de vaccinare pentru fete. De exemplu, în Germania, vaccinul HPV este prezentat tuturor fetelor care au împlinit vârsta de 12 ani. Vaccinarea se realizează în trei etape.
În Rusia, vaccinul poate fi achiziționat de la lanțul de farmacii. Costul mediu al medicamentului este de 7200 de ruble.
Orice neoplasm pe corp este un semnal al corpului despre prezența unei anumite probleme. Omul modern este iresponsabil în privința sănătății sale, așa că adesea apar afecțiuni periculoase. Se poate vindeca papiloma virus? Într-o scurtă trecere în revistă, vom vorbi despre natura infecției, metode eficiente de a scăpa de ea și ce se va întâmpla dacă procesul este lăsat la voia întâmplării.
Mulți oameni se confruntă cu problema virusului papiloma
informații de referință
HPV este una dintre cele mai frecvente boli de pe planetă. Medicii notează că cel puțin 60% dintre oameni sunt infectați sau sunt purtători ai virusului. Boala este periculoasă, deoarece pacienții nici măcar nu știu despre prezența unei probleme, deoarece toate procesele sunt asimptomatice.
Papilomul există și se împarte la nivelul celular al membranei bazale, deci se transmite ușor de la o persoană la alta. În esență, se referă la tumori benigne. Experții disting trei tipuri de infecții.
- Sigur. Nu amenință să degenereze în oncologie și nu prezintă niciun simptom.
- Periculos. Există riscul mutației în cancer.
- Cel mai amenințător. Neoplasmul este mai probabil să devină malign.
Acum există mai mult de o sută de viruși, dar nu toți sunt periculoși pentru sănătate. În funcție de agentul patogen, infecția are manifestări diferite.
- Noduli. Formațiuni aproape incolore pe picior apar pe gât, axile și organe genitale.
- Bataturi. Pe picioare apar tumori solide, caracterizate prin mâncărime și descuamarea suprafeței.
- Negi. Sigilii rotunde de până la 20 mm sunt pe genunchi, coate și mâini. Culoarea se schimbă de la carne la maro.
- condiloame. Tuberculii moi de pe picior cresc rapid pe suprafața afectată. Ele se transformă adesea în cancer.
Există trei moduri de a vă infecta cu papilomavirus uman.
- Intern. Nerespectarea regulilor de igienă sau strângerea obișnuită de mână cu transportatorul deschide poarta pentru infecție. Adesea boala se transmite prin lucrurile sau obiectele de uz casnic altor persoane. Umiditatea din baie, piscina sau sala de sport este un mediu excelent pentru raspandirea afectiunilor.
- De la mamă la copil. În momentul trecerii prin canalele infectate ale unei femei, copilul se infectează cu o probabilitate de 100%. Tumorile apar în laringe și gura nou-născutului.
- Sexual. Una dintre cele mai comune moduri prin care virusul pătrunde în organism. Prezervativele nu sunt o protecție de încredere, deoarece boala poate pătrunde în corp chiar și printr-un sărut.
Este foarte greu să vă recuperați de HPV, așa că este mai ușor să preveniți apariția bolii decât să o combateți timp îndelungat. Este suficient doar să respectați regulile de igienă și să nu folosiți lucrurile altora. Contraceptivele convenționale de barieră trebuie combinate cu medicamente speciale care blochează răspândirea infecției.
În locuri publice, nu uitați de dezinfecție. Puteți zbura într-un avion sau puteți atinge mânerul unui birou, dar nu vă leneși să vă ștergeți mâinile cu șervețele antibacteriene. Costul tratamentului va fi mult mai scump decât o sticlă de lichid dezinfectant.

HPV se manifestă prin veruci, papiloame și condiloame pe diferite părți ale corpului
Cauzele bolii
Infecția nu se manifestă în corpul uman de mulți ani. Pacientul chiar uită că a fost infectat cândva. Cu toate acestea, există catalizatori care activează boala.
- Încălcarea funcțiilor de protecție ale organismului. Imunitatea este redusă din cauza bolilor severe, a diabetului sau a sarcinii. Utilizarea antibioticelor și a agenților hormonali în terapie suprimă bariera naturală a organismului. Grupul de risc include purtătorii HIV, deoarece boala tinde să degenereze în oncologie.
- Mod greșit de viață. Obiceiurile proaste sunt unul dintre vinovații pentru manifestarea HPV. Alimentația irațională, utilizarea unor diete nou-fangled sau lăcomia banală provoacă, de asemenea, o infecție.
- Tensiune nervoasă. Virusul papiloma uman la femei și bărbați este activat în timpul unei perioade de depresie sau stres. Corpul este epuizat de experiențele regulate, care devin un catalizator al bolii.
Determinarea cauzelor trezirii bolii este una dintre sarcinile principale care va ajuta medicul să oprească răspândirea. Este posibil să se vindece eficient numai dacă vinovatul este eliminat. În caz contrar, boala va începe să se manifeste după finalizarea cursului complet sau la primele simptome ale unui sistem imunitar slăbit.

Tensiunea nervoasă stimulează dezvoltarea virusului
Terapie
HPV poate fi vindecat permanent? Dacă o persoană se infectează după 30 de ani, atunci până la sfârșitul vieții va rămâne purtător al bolii. Boala se va „trezi”, apoi se va estompa. În funcție de calitatea funcțiilor de protecție ale corpului, erupțiile cutanate se caracterizează prin manifestare minimă sau răspândire activă prin țesuturi și mucoase.
În copilărie, sistemul imunitar distruge mai energic bacteriile străine, astfel încât este posibil să se vindece infecția cu papilomavirus uman. Organismul nu permite celulelor patogene să degenereze în oncologie și, de asemenea, alungă boala pentru totdeauna. Cel mai adesea, HPV este suprimat sau distrus de forțele naturale ale corpului.
În funcție de localizarea nodulilor, terapia ar trebui să înceapă cu o vizită la un medic specializat. Dacă sunt pe piele, atunci este mai bine să vedeți un dermatolog, în gură - la dentist, pe organele genitale - la ginecolog sau urolog.
Specialistul va determina tulpina bolii, iar după aceea va dezvolta un program individual. O alternanță complexă de metode va activa funcțiile de protecție și va suprima bacteriile.
- Medicamente. Baza sunt medicamentele antivirale care ucid agentul patogen. Injecțiile, tabletele și unguentele distrug infecția.
- Imunomodularea. Se folosesc preparate și proceduri care vizează întărirea funcțiilor protectoare ale organismului. Produsele farmaceutice moderne oferă o selecție uriașă de substanțe chimice și pe bază de plante care promovează sănătatea.
- Corecția stilului de viață. Activitatea fizică normalizată, scăparea de obiceiurile proaste și grijile regulate îmbunătățesc calitatea existenței.
- Terapia cu vitamine. Lipsa oligoelementelor utile afectează negativ starea generală a corpului. Medicii observă adesea că este ușor să vindeci papilomavirus dacă bei o cură de multivitamine. Tumorile încetează să crească, iar erupțiile cutanate scad și dispar.

Un stil de viață sănătos va ajuta organismul să lupte împotriva virusului
Mulți compatrioți sunt jenați să viziteze un specialist, așa că preferă să efectueze singuri procedurile. Amintiți-vă: înainte de terapie, este imperativ să verificați neoplasmul pentru o predispoziție la oncologie. Melanomul periculos este adesea ascuns sub noduli și sigilii discrete. Nu puteți trage sau distruge structura creșterilor, deoarece aceste acțiuni vor provoca răspândirea activă a bolii.
Există mai multe metode dovedite care vă vor permite să curățați tegumentul de formațiuni.
- Un azot lichid. Ca urmare a tratamentului, nodulii dispar la câteva zile după procedură.
- Electrocoagularea. Datorită acțiunii dirijate a curentului, tumora dispare treptat.
- Laser. Vasele de sânge de hrănire sunt sigilate, ceea ce duce la distrugerea completă a excrescentelor.
- Cuțit unde radio. Cu ajutorul unui dispozitiv special, papiloamele sunt îndepărtate.
- Chirurgical. Dacă tumora este neglijată, atunci se folosește metoda de excizie cu bisturiul. În acest caz, totul depinde de experiența chirurgului, deoarece puteți obține cicatrici urâte.
Înainte de a alege una sau alta metodă, rețineți: toate acțiunile trebuie efectuate de un profesionist. Lipsa calificărilor medicului activează virusul să se răspândească în continuare prin tegument. O vizită la un salon de înfrumusețare pentru a elimina formațiunile trebuie făcută după consultarea unui medic.

Electrocoagularea papiloamelor pe față
Lucruri de amintit
Ar trebui tratată sau nu infecția? Mulți nici măcar nu își dau seama că nodulii cu aspect discret pot provoca boli. Dacă lași totul așa cum este, atunci la primul stres sau o răceală pielea ta va începe să se acopere de formațiuni urâte. Adesea, defectele „sar în sus” în locurile cele mai neașteptate (pe pleoape, buze, nas), ceea ce face o persoană complexă.
HPV la femei este o boală periculoasă care provoacă apariția cancerului de col uterin. Virusul suferă mutații, în urma căreia un papilom inofensiv devine o sursă de celule canceroase. Observarea ginecologică de către un medic cel puțin o dată la 6 luni va proteja împotriva apariției unei boli periculoase. Vizitarea unui specialist ar trebui să devină un obicei al doamnelor moderne.
Dacă condilomul este lăsat să crească, poate chiar să provoace probleme cu nașterea, blocând viitoarea persoană să părăsească uterul.
Medicii notează că aproximativ 500 de mii de pacienți sunt diagnosticați anual cu o tumoare malignă cauzată de virus. Cel mai adesea, victimele sunt domnișoare cu vârsta cuprinsă între 16 și 24 de ani. Acest lucru se datorează unui nivel crescut al hormonului estrogen în sânge, care provoacă degenerarea HPV la femei în oncologie.
Peste 240.000 de femei mor din cauza cancerului de col uterin în fiecare an.
Dacă HPV nu este tratat, atunci viitoarea mamă va transmite boala copilului. Un organism mic nu are încă protecție înnăscută, prin urmare, în primii doi ani, ele sunt cele mai periculoase pentru copil. Cel mai adesea, neoplasmele apar pe membranele mucoase.
Probleme mai grave pot fi cauzate de negi care cresc în interiorul corpului: în uretră sau în vagin. Ele provoacă probleme cu urinarea sau complică actul sexual.
La bărbați, papilomavirusul uman provoacă veruci și veruci genitale pe organele genitale. În cazurile mai severe, laringele este afectat. Creșterile cresc treptat, ceea ce le face să arate ca un pieptene. Nodulii sunt ușor deteriorați, așa că deseori sângerează și sunt o sursă de contaminare bacteriană.
Solarul este o procedură foarte periculoasă pentru organism. Efectul agresiv asupra pielii al iradierii artificiale provoacă un virus. Vizitele regulate la salon distrug apărarea naturală a organismului, ceea ce activează degenerarea unui mic sigiliu în melanom.
Este posibil să se vindece complet papilomavirusul uman? Medicii spun că dacă boala nu a dispărut în 48 de luni, atunci infecția devine cronică. Cu cât pacientul este mai în vârstă, cu atât este mai puțin probabil să scape în sfârșit de o boală neplăcută. Dar terapia prescrisă în mod corespunzător va anula toate manifestările bolii.
Majoritatea oamenilor sunt infectați cu papilomavirusul uman, dar având o stare normală de sănătate și funcționarea sistemului imunitar, acesta nu se manifestă în niciun fel.
Sub influența unor factori terți, HPV provoacă apariția de papiloame pe piele și mucoase - formațiuni rezultate din creșterea țesuturilor epidermice.
Astfel de simptome pot provoca complicații severe sau se pot transforma în tumori maligne, deci este necesară decizia unui specialist în tratamentul lor.
Papiloamele sunt adesea localizate în zona genitală, astfel încât tratamentul lor la bărbați și femei are propriile caracteristici individuale. Acest articol discută nuanțele cursului bolii la femei și modalitățile de a scăpa de astfel de formațiuni.
Ce este HPV la femei?
HPV este prezent în organismul a 70% dintre femei, dar evoluția asimptomatică este observată doar în 20% din toate cazurile.
O modalitate de a se infecta este prin contactul sexual, timp în care femeile prezintă un risc mai mare de a transmite virusul, deoarece mucoasa lor genitală este mai puțin protejată decât cea a bărbaților.
Papiloamele pot avea diferite localizări, de obicei problemele cu ele la femei apar în următoarele cazuri:
- Apariția formațiunilor pe față, gâtul și alte zone vizibile ale corpului; papiloamele sunt un defect estetic;
- Apariția formațiunilor pe membranele mucoase ale organelor genitale, laringe, căile respiratorii, în rect sau în apropierea zonei anale, ceea ce provoacă în anumite momente disconfort fizic.
În cazurile în care papiloamele care au apărut nu provoacă durere sau alte tipuri de disconfort, este încă necesară apelul la un specialist, deoarece este imposibil să se evalueze în mod independent stadiul și gradul de pericol al modificărilor interne.
Cauzele bolii
Motivul apariției papiloamelor este infecția cu HPV.
Următorii factori provocatori duc la activarea virusului și la apariția unor manifestări vizibile:
Primele semne la femei și simptome suplimentare
Semnul principal al activității HPV, care poate fi detectat independent în timpul unei examinări vizuale, este apariția papiloamelor în diferite părți ale corpului. Cel mai adesea ele afectează membranele mucoase ale organelor genitale sau zona din jurul lor.
În unele cazuri, pot fi observate o serie de simptome suplimentare, inclusiv:

Caracteristicile evoluției bolii
Semnele activității HPV apar de obicei la vârsta de 25 de ani: experții consideră că, în majoritatea cazurilor, până în acest moment există un remediu independent pentru virus sau începutul activității sale patologice.
Principalele caracteristici ale evoluției bolii sunt descrise mai jos:
- Procesul de reproducere a virusului are loc în epidermă cu localizare în celule, pătrunderea în organele interne și sângele este absentă;
- Atins un anumit nivel de dezvoltare, agentul cauzal al bolii, sub influența factorilor favorabili creșterii, este localizat pe epiteliu, primele papiloame apar pe suprafața pielii;
- După apariția semnelor externe ale bolii, o persoană devine nu numai un purtător, ci și un distribuitor de HPV. În timp ce virusul este în modul de repaus, nu reprezintă o amenințare pentru alții;
- Progresia și dezvoltarea ulterioară a complicațiilor are loc atunci când sunt răniți papiloamele., precum și tendința lor inițială de a se transforma în tumori maligne sau localizare nefavorabilă.
Cum apare infecția?
Infecția cu HPV poate apărea în unul dintre următoarele moduri:

Tipuri de HPV la femei
Până în prezent, sunt cunoscute peste o sută de tipuri de HPV care pot fi găsite în corpul unei femei.
Mai jos sunt cele mai comune tipuri de viruși și formațiuni, a căror creștere provoacă:
- Negi comune plate- apariția lor poate fi cauzată de mai mult de 10 tipuri de virus;
- Tipurile de virus 30, 11 și 6- poate provoca apariția de veruci în zona genitală sau papiloame pe mucoasele laringelui și ale tractului respirator;
- Tipuri de virus 40, 43, 44, 45, 51 și 54- provoaca aparitia verucilor genitale;
- Tipul de virus 41- provoaca aparitia papiloamelor obisnuite si genitale.
De ce este HPV periculos la femei?
Papiloamele, care au apărut din cauza activării HPV, în sine nu reprezintă nicio amenințare pentru sănătate.
Complicații periculoase pe care le pot provoca:
- Apariția neoplasmelor maligne cum ar fi cancerul vulvei sau colului uterin;
- Infertilitate;
- Deteriorarea calității vieții din cauza disconfortului fizic în timpul mișcărilor intestinale, urinării sau actului sexual.

Ce tip de HPV este considerat cel mai periculos la femei?
Cele mai periculoase tipuri de HPV la femei sunt următoarele viruși care pot duce la dezvoltarea unor complicații severe:
- Tipuri de virus 34, 42 și 55- deja în stadiul inițial este considerată o afecțiune precanceroasă, prin urmare necesită tratament sub supravegherea unui specialist;
- Tipurile de virus 45 și 51- provoacă apariția verucilor genitale, în care există o tendință la patologii în dezvoltarea țesuturilor uterine și dezvoltarea neoplasmelor maligne;
- Tipuri de virus 16, 18, 31, 33, 35, 39, 52, 56 și 58- provoacă adesea cancer și provoacă cancer de col uterin.
65% dintre infecțiile cu cel mai periculos tip de HPV ajung cu cancer pentru o femeie. Fiecare tulpină prezintă riscul de a deveni cancer într-o oarecare măsură.
Diagnosticul bolii la femei
Când este infectată cu HPV, o femeie va trebui să facă un diagnostic cuprinzător pentru a confirma diagnosticul, a determina tipul de virus și a prescrie tratamentul adecvat.
Măsurile de diagnosticare sunt următoarele:

Cum să tratezi HPV la femei?
În funcție de tipul de virus și de caracteristicile evoluției bolii, femeilor li se pot prescrie următoarele metode de tratament pentru a scăpa de HPV:
- Recepția și aplicarea locală a preparatelor farmacologice;
- În curs de tratament hardware pentru a elimina papiloamele existente.
Sunt populare și diverse metode de medicină tradițională, care trebuie convenite mai întâi cu medicul curant.
Procedura este determinată după diagnostic și primirea rezultatelor cercetării:
- În absența riscului de a dezvolta neoplasme maligne și disconfort fizic tratamentul nu este necesar, se recomandă vizitarea unui specialist în scop preventiv o dată pe an;
- Dacă există riscul de a dezvolta neoplasme maligne din cauza infecției oncogene cu HPV, dar în absența manifestărilor clinice, nu este necesar un tratament specific - este necesar să fie examinat de un specialist la fiecare 3 luni. Pot fi prescrise terapii simptomatice și antivirale, precum și un set de măsuri pentru menținerea imunității;
- În prezența neoplasmelor maligne, este prescris un consult oncolog care va efectua diagnostice suplimentare și, pe baza acestora, va determina cursul ulterioar de acțiune.
Terapie medicală
La începerea tratamentului cu HPV în stadiile incipiente, imunostimulantele sunt adesea prescrise dacă diagnosticul a confirmat deteriorarea funcționării sistemului imunitar.
Acest grup de medicamente stimulează activitatea sistemului imunitar și ajută organismul să reziste singur virusului, accelerând procesul general de vindecare.
În tratamentul HPV, de obicei sunt prescriși următorii agenți imunostimulatori:
- Immunomax- corectează starea de imunitate slăbită și vă permite să eliminați fenomenele patologice cauzate de activitatea HPV. Înainte de utilizare, conținutul fiolelor este dizolvat în 1 ml de soluție injectabilă, în total, se prescriu de la 3 la 6 injecții intramusculare timp de 10 zile, în funcție de gradul de deteriorare și de severitatea simptomelor. Costul medicamentului este de la 750 de ruble ;
- Gepon- este un imunostimulant cu activitate antivirală crescută, este disponibil sub formă de soluție pentru tratamente externe de 1 dată pe zi. Soluția poate fi administrată pe cale orală, doza zilnică nu trebuie să depășească 10 mg. Durata cursului poate fi de la 1 la 3 luni. Costul medicamentului în farmacii de la 720 de ruble ;
- Galavit- sub forma de tablete contine 25 mg aminodihidroftalazindiona sodica. Odată cu creșterea activității HPV și apariția complicațiilor cauzate de acest virus, se prescriu 3-4 comprimate pe zi; durata cursului este determinată individual. Un specialist poate prescrie injecții intramusculare de Galavit cu un regim de tratament de 100 mg de medicament pe zi timp de 5 zile, apoi alte 15 injecții sunt administrate o dată la două zile. Costul tabletelor este de la 320 de ruble, costul soluției injectabile de la 560 de ruble .
Până în prezent, nu există medicamente antivirale specifice care să scape complet de HPV. Cu toate acestea, terapia complexă implică utilizarea de medicamente antivirale cu spectru larg - acestea reduc activitatea HPV și inhibă procesul de reproducere a acestuia.
Unele dintre opțiunile de medicamente sunt discutate mai jos:
- Viferon- disponibil sub formă de unguent, gel și supozitoare; numai unguentul este potrivit pentru tratamentul papiloamelor. Instrumentul afectează local leziunile și oprește procesul de reproducere a HPV. Prelucrarea se efectuează de 3-4 ori pe zi imediat după apariția primelor formațiuni, durata cursului nu este mai mare de o săptămână. Costul unui tub de unguent Viferon variază de la 100 la 180 de ruble ;
- Altevir- are un efect combinat, eliminand activitatea virala si stimuland sistemul imunitar. Soluția este utilizată pentru injectare subcutanată în localizarea papiloamelor în laringe; procedura se efectuează de 3 ori pe săptămână după îndepărtarea formațiunii pentru a preveni reapariția. Doza este determinată individual. Cu tendința la apariția de noi papiloame, tratamentul poate fi lung și de până la șase luni. Costul soluției injectabile de la 1000 de ruble ;
- Allokin Alpha- este considerat unul dintre cele mai puternice medicamente antivirale, este disponibil sub formă de soluție injectabilă. Utilizarea sa este prescrisă femeilor în caz de probleme cu colul uterin pe fondul activității HPV. O singură doză este de 1 mg, introducerea se efectuează subcutanat o dată la două zile, cursul include 6 injecții. Costul mediu al unui pachet de tratament HPV este 7500 de ruble .
Medicamentele cu efect distructiv sunt prescrise pentru a distruge papiloamele existente.
Câteva instrumente moderne eficiente sunt discutate mai jos:
- Solcoderm- este o solutie de uz extern, care contine acid oxalic, lactic, acetic si azotic. Aplicarea agentului pe papilom se realizează folosind un capilar, apoi este distribuit pe suprafața formațiunii cu un capilar special. După 5 minute, papilomul poate fi îndepărtat cu ușurință, dar acest proces este cel mai bine lăsat la un specialist calificat. Costul unui flacon cu o soluție este de la 620 de ruble ;
- Kondilin- ca si alte medicamente pe baza de podofilotoxina, este indispensabila in tratamentul papiloamelor. Procesați de 2 ori pe zi - 3 zile. Pauza de 4 zile. Din nou procesare 3 zile. Inca o pauza de 4 zile. Cursul tratamentului nu depășește 5 săptămâni. Puteți cumpăra o soluție la un preț de la 500 de ruble .
Metode hardware de combatere a HPV la femei
Dacă este imposibil să se elimine papiloamele prin utilizarea preparatelor farmacologice, se practică tehnici de îndepărtare a hardware-ului.
Metodele moderne sunt după cum urmează:
- Criodistrucție- consta in congelarea si indepartarea ulterioara a papilomului;
- Electrocoagularea- distrugerea papilomului cu ajutorul descărcărilor de curent electric.După procedură se poate transfera formațiunea pentru examen histologic;
- îndepărtarea cu laser- acesta este cel mai comun și modern mod de a elimina papiloamele, se efectuează în majoritatea clinicilor. Procedura se efectuează rapid și nedureros, rana este imediat cauterizată, ceea ce accelerează procesul de vindecare și elimină riscul de infecții secundare. Singurul dezavantaj este distrugerea completă a materialului, ceea ce face imposibilă efectuarea de studii histologice suplimentare;
- Îndepărtarea chirurgicală- excizia papilomului cu un bisturiu, astăzi o astfel de operație nu este aproape niciodată practicată, deoarece este inferioară îndepărtării cu laser în toate privințele.
Tratamentul HPV la femei cu metode alternative
Utilizarea oricăror metode de medicină tradițională trebuie convenită în prealabil cu medicul curant, în caz contrar, puteți provoca vătămări grave propriei sănătăți.
O modalitate de a scăpa de papiloame este să pregătești și să bei o băutură cu vitamine din conifere.
Are efecte antivirale si imunostimulante, potrivite pentru tratamentul HPV, indiferent de localizarea formatiunilor.
Rețeta și instrucțiunile de utilizare sunt următoarele:

Un alt remediu popular se face pe baza de suc de cartofi, are ca scop stimularea sistemului imunitar și este potrivit pentru tratamentul HPV cu orice localizare a formațiunilor.
Pregătirea și utilizarea sunt descrise mai jos:

Nu se practică metode de medicină tradițională pentru auto-înlăturare, cauterizare sau alte mijloace de eliminare a papiloamelor care au apărut pe organele genitale. Această procedură este efectuată numai de un specialist calificat.

HPV în timpul sarcinii
HPV nu afectează sănătatea și dezvoltarea fătului; infecția în timpul nașterii poate apărea numai dacă papiloamele sunt localizate în vagin sau în apropierea zonei anale.
În cele mai multe cazuri, corpul unui nou-născut este capabil să reziste în mod independent virusului. Amenințarea la adresa vieții fătului apare în cazuri rare.
Acest lucru se întâmplă atunci când în corpul unei femei gravide sunt prezente următoarele tipuri de HPV:

În timpul sarcinii, apare adesea activarea virusului, care anterior era prezent în corpul femeii și se afla într-o stare latentă, iar papiloamele existente își pot schimba și culoarea, forma și dimensiunea.
În timpul sarcinii, tratamentul HPV prin administrarea de preparate farmacologice și arderea papiloamelor cu azot lichid este contraindicat.
Sunt posibile următoarele opțiuni pentru a scăpa de formațiuni:
- Electrocoagulare;
- excizie chirurgicală;
- îndepărtarea cu laser.
Prevenirea
Este imposibil să scapi de riscul de a pătrunde în corpul HPV.
Respectarea următoarelor măsuri preventive va reduce probabilitatea activării și reproducerii virusului:
- Normalizarea vieții sexuale- relații apropiate și contacte sexuale numai cu parteneri dovediți și regulați;
- Oferă protecție împotriva bolilor cu transmitere sexuală, cu ajutorul mijloacelor de barieră de protecție;
- Sportul activ și respingerea obiceiurilor proaste- fumatul si consumul de bauturi alcoolice;
- Vizitați un ginecolog cel puțin o dată pe anși testarea preventivă;
- Respectarea normelor și regulilor de igienă personală, precum și asigurarea unei alimentații echilibrate și complete;
- Oferind suficientă odihnă evitarea situațiilor stresante și suprasolicitarea emoțională;
- Creșterea corectă a fetelor de la o vârstă fragedă.
 Ureaplasma trece de la sine (poate trece de la sine)?
Ureaplasma trece de la sine (poate trece de la sine)?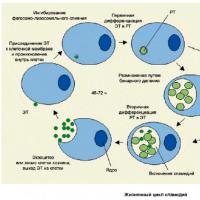 Analiza PCR pentru a detecta chlamydia Chlamydia PCR cum se face
Analiza PCR pentru a detecta chlamydia Chlamydia PCR cum se face COC cu diferite doze zilnice: cum să alegi, o prezentare generală a celor mai bune medicamente
COC cu diferite doze zilnice: cum să alegi, o prezentare generală a celor mai bune medicamente Ureaplasma parvum: caracteristici, teste, simptome la femei și bărbați, ce este periculos, dacă este necesar să se trateze
Ureaplasma parvum: caracteristici, teste, simptome la femei și bărbați, ce este periculos, dacă este necesar să se trateze Tehnologii de bază pentru obținerea nanomaterialelor
Tehnologii de bază pentru obținerea nanomaterialelor Cum să spun ora în engleză?
Cum să spun ora în engleză? Introducere în analiza statistică multivariată
Introducere în analiza statistică multivariată