Sa ai un copil sanatos dupa. Genetica nașterii unui copil bolnav. De ce este importantă planificarea unei sarcini?
Infecția cu HIV introduce un număr mare de restricții în stilul de viață al celor bolnavi și poate dăuna sănătății viitorilor bebeluși. HIV și sarcina - sunt compatibile? Nu pierdeți din vedere gravitatea posibilelor consecințe într-o astfel de situație, totuși, există șansa de a deveni mama unui copil cu drepturi depline.
Cum să dai pe lume un copil sănătos unei femei infectate cu HIV? Aceasta nu este o sarcină ușoară. Pentru a atinge obiectivul, este necesar să combinați eforturile obstetricianului, specialistului în boli infecțioase și ale pacientului însuși.
Virusul imunodeficienței umane este o boală care se dezvoltă treptat, caracterizată printr-o formă cronică a cursului. Boala provoacă leziuni ale sistemului imunitar, sistemului nervos central și altor sisteme de organe cu dezvoltarea ulterioară a SIDA. Stadiul termic al bolii duce inevitabil pacientului la moarte.
Atenţie! Un test de sânge pentru HIV este făcut de orice femeie însărcinată atunci când se înregistrează la o clinică prenatală.
Cum poate fi infectat un copil?
Poate un pacient HIV să aibă copii? Cum va afecta acest lucru femeia și copilul?
Dacă pacienta știe despre boala în curs, ea nu ar trebui să presupună că HIV în timpul sarcinii va duce la o deteriorare a bunăstării ei. Consecințele neplăcute apar adesea din cauza dezvoltării afecțiunilor secundare și a obiceiurilor proaste ale unei femei. Virusul nu afectează negativ dezvoltarea fătului, principalul pericol este posibilitatea de infectare a copilului în timpul nașterii.
Infecția se transmite de la o mamă bolnavă la un copil în trei moduri:
- în perioada de gestație (intrauterin);
- în timpul nașterii unei femei cu infecție HIV;
- când alăptează.
Copiii născuți din mame infectate cu HIV care nu iau nicio măsură pentru a preveni infectarea copilului se nasc bolnavi în 30% din cazuri. Dacă începeți terapia adecvată în timpul sarcinii, șansa de infectare a copilului este de 2-3%.
Astfel, copiii născuți din mame infectate cu HIV sunt probabil să fie sănătoși.
Diagnosticul HIV în timpul sarcinii
O analiză pentru infecția cu HIV în timpul sarcinii aparține grupului de măsuri obligatorii. De câte ori în timpul sarcinii se folosește acest test? În mod ideal, femeile care planifică o sarcină donează sânge pentru HIV de 4 ori:
- atunci când planificați un copil;
- la înregistrare;
- în al treilea trimestru;
- dupa nastere.
Puteți face oricând un test HIV în timpul sarcinii dacă o femeie, dintr-un motiv oarecare, nu a donat anterior sânge.

Testele de sânge pentru virusul pacienților în timpul sarcinii sunt prelevate dintr-o venă. În unele cazuri, un test HIV poate fi fals pozitiv. Un astfel de rezultat al examinării în cazul femeilor însărcinate este observat destul de des.
Reacția la un virus imaginar cu un rezultat fals pozitiv poate fi explicată prin prezența unor afecțiuni cronice la viitoarea mamă. În plus, ADN-ul patern intră în corpul femeii, care acționează ca un virus pentru sistemul imunitar - cantitatea de anticorpi produse în acest caz este motivul unei reacții pozitive.
virus si sarcina
Să presupunem că un cuplu căsătorit plănuiește o sarcină în prezența infecției cu HIV în sângele unuia sau ambilor parteneri. Care sunt caracteristicile unui astfel de caz? Va crește sarcina intensitatea simptomelor bolii? Și, în sfârșit, cum să preveniți infectarea copilului?
Care este pericolul sarcinii pentru o femeie?
La ce preț va avea o femeie bolnavă copii sănătoși? Cât de periculoasă este sarcina pentru o femeie infectată cu HIV?
HIV la femeile însărcinate se manifestă similar cu simptomele bolii la femeile sănătoase. Cu toate acestea, trebuie luat în considerare dublu efect de slăbire a sistemului imunitar al unui pacient infectat cu HIV în timpul nașterii.
În primul rând, corpul viitoarei mame „încetinește” imunitatea pentru a preveni respingerea embrionului, iar în al doilea rând, boala în curs de dezvoltare distruge în mod natural funcția de protecție a corpului femeii.
În astfel de circumstanțe crește riscul de a dezvolta și dobândi forme complicate de afecțiuni concomitente, pe care viitoarea mamă nu le poate evita.
Corpul unei gravide este susținut de terapia antiretrovială tradițională foarte activă, care se efectuează pe toată durata sarcinii (din luna a treia), cu câteva săptămâni înainte de naștere, gravida este internată în spital.

Poate o femeie infectată cu HIV să nască un copil absolut sănătos: opinia expertului
Un pacient infectat cu HIV poate avea un copil sănătos. Este posibil ca femeile infectate să nască, deoarece realizările științei medicale moderne pot reduce riscul de infectare a unui copil născut sau în curs de dezvoltare în uter.
Cu toate acestea, trebuie remarcat faptul că riscul de a avea un copil bolnav crește ușor la femeile însărcinate cu un stadiu avansat al bolii, precum și la cele care au o încărcătură virală ridicată pe fondul unui sistem imunitar slăbit.
Riscul de infectare a bebelușului depinde și de metoda de naștere. În cazul unei femei bolnave aflate în travaliu, este posibilă efectuarea nașterii naturale (cu o încărcătură virală de cel mult 1000 la 1 μl), însă, pentru a minimiza riscul de infecție, se recurge la chirurgie abdominală.
De ce îngrijire are nevoie o mamă în timpul sarcinii?
În cele mai multe cazuri, infecția cu HIV la femeile însărcinate nu provoacă probleme. Au nevoie de aceeași îngrijire prenatală pe tot parcursul sarcinii ca și viitoarele mame sănătoase. Nu există dovezi că consilierea femeilor bolnave ar trebui să apară mai frecvent decât de obicei (cu excepția cazurilor cu complicații).
Începând cu al doilea trimestru de sarcină, pacientelor li se prescrie terapie specifică.
Complicații
O femeie însărcinată infectată cu HIV se poate confrunta cu o serie de complicații în procesul de naștere (naștere) a unui copil. Deci, dacă un rezultat pozitiv al testului HIV s-a dovedit a nu fi fals, o femeie ar trebui să se pregătească pentru nașterea prematură încă din primele luni de sarcină.
O altă consecință evidentă a dezvoltării virusului este SIDA, care împovărează sarcina cu tot felul de patologii. Un loc special în această listă de boli este acordat bolilor de natură virală, fungică, bacteriană. Aceste boli, în funcție de starea generală a organismului, la femeile însărcinate au adesea un curs complicat.
Și, în sfârșit, principala complicație a sarcinii infectate cu HIV este transmiterea virusului la copil în uter, în timpul nașterii unui copil prin cezariană sau după o intervenție chirurgicală (naștere naturală) în timpul alăptării.
Probleme de concepție la părinții seropozitivi
Posibilitatea de a avea un copil sănătos la părinții infectați (sau unul dintre ei), așa cum am aflat mai devreme, este destul de mare. Cu toate acestea, astfel de cupluri se confruntă adesea cu diverse dificultăți. Procesul de concepție la părinții seropozitivi necesită o atenție specială, iar îngrijirea nou-născutului nu este efectuată în mod obișnuit.
Cuplurile în care un singur partener este bolnav în timpul actului sexual trebuie să folosească un mijloc de protecție - un prezervativ. Pentru a proteja un partener sănătos atunci când concepe un copil, există și metode și recomandări speciale.
Important!„Cuplurile speciale” sunt preocupate de posibilitatea de a avea un copil în condiții tradiționale. Unde nasc persoanele infectate cu HIV? Fiecare maternitate oferă blocuri speciale pentru această clasă de femei în travaliu - aici se efectuează toate manipulările necesare, care sunt necesare în timpul nașterii și în perioada de recuperare.
Dacă ambii parteneri sunt pozitivi
Principalul pericol în cazul statusului HIV pozitiv (prezența sindromului de imunodeficiență dobândită) al ambilor parteneri sexuali este efectul infecției asupra fătului, adică infecția copilului. Există, de asemenea, riscul de transmitere prin contactul cu un partener al soiurilor de virus rezistente la terapie.
Înainte de a rămâne însărcinate, o femeie și un bărbat ar trebui să fie supuși unei examinări complete, să se consulte cu specialiști pentru a determina riscul de expunere virală negativă a fătului.
Dacă mama este infectată
Dacă o femeie nu a fost infectată de viitorul tată al copilului, există un fapt al necesității de a proteja corpul unui bărbat de infecție. Pentru a elimina riscul de infectare a partenerului în timpul planificării sarcinii cu statut seropozitiv, femeile preferă auto-inseminarea. În acest scop, lichidul seminal este colectat într-un recipient, viitoarea mamă îl folosește în zilele favorabile concepției așa cum a fost prevăzut.
Când apar primele semne de sarcină, pacienta trebuie să consulte un medic pentru înregistrarea și gestionarea ulterioară a sarcinii.
Printre gravide pot fi și cele care sunt complet sănătoase și vor să aibă un copil de la un bărbat bolnav. Cum să fii într-o astfel de situație? Ce au venit oamenii pentru a proteja mama și copilul? Să trecem la următorul punct.
Dacă tatăl este infectat
Se nasc copiii sănătoși din tați bolnavi? Vom risipi imediat îndoielile: o femeie poate avea un copil sănătos de la un tată infectat.
Într-o astfel de situație, un risc mare de infectare a unei femei este evident. Pentru a minimiza probabilitatea infecției partenerului, în primul rând, un tânăr nu ar trebui să neglijeze prezervativul în timpul actului sexual. Sexul neprotejat în astfel de condiții este permis numai în zilele fertile. Această măsură nu numai că va proteja femeia, dar îi va permite și să conceapă, reducând riscul de infectare a copilului cu infecția HIV a tatălui.
A doua varianta este purificarea spermatozoizilor prin metoda separarii (separarea spermatozoizilor morti de cei vii). Dezavantajul unei astfel de proceduri este costul ridicat, precum și posibilitatea utilizării acesteia numai dacă există o concentrație suficientă de spermatozoizi sănătoși în lichidul seminal al pacientului.
După cum am menționat mai devreme, un copil se poate infecta atunci când se naște pe lume. Cum să nu infectați un nou-născut în timpul nașterii, vom descrie mai jos.
Prevenirea infecției la nou-născut
Cu statutul seropozitiv, viitoarea mamă trebuie să cunoască și să urmeze o serie de recomandări:
- urmați toate instrucțiunile medicale. Examinare în timp util, vizite regulate la medicul curant;
- mâncați corect și duceți un stil de viață sănătos. O astfel de abordare face parte din prevenirea complicațiilor infecției cu HIV, precum și o garanție a asigurării dezvoltării normale a fătului;
- respectați măsurile preventive pentru a preveni nașterea prematură. Bebelușii prematuri au un risc crescut de infecție;
- tratați bolile cronice și bolile acute;
- planificați o operație cezariană la 38 de săptămâni. Decizia de a efectua operația este luată de specialistul clinicii;
- opriți alăptarea. Laptele unei mame bolnave conține un virus. O formulă de lapte adaptată este utilizată ca alternativă.
- respectați tratamentul antiretroviral prescris.

Cum să protejezi un copil de virus după naștere
Copilului născut dintr-o femeie bolnavă i se prescriu medicamente speciale pentru prevenirea infecției, indiferent de specificul tratamentului femeii în timpul sarcinii.
Terapia începe la 8 ore după încheierea travaliului. Până în acest moment, efectul remediului pe care l-a luat mama continuă. De mare importanță este intervalul de timp dintre nașterea copilului și prima doză de medicament. Nu ar fi trebuit să treacă mai mult de 72 de ore de la sfârșitul nașterii. În caz contrar, agentul patogen se va atașa de celulele pacientului.
Pentru copiii mici, este furnizată o formă lichidă a medicamentului. Se introduc prin gură. Se utilizează următoarele medicamente: azidotimidină și nevirapină (la o doză calculată de un specialist).
În următoarele 18 luni, astfel de copii sunt înregistrați. Motivul radierii unui copil poate fi: absența anticorpilor împotriva virusului, hipogammaglobulinemia și simptomele bolii.
Fiecare femeie infectată are dreptul să decidă singură cât de mult are nevoie de un copil, chiar dacă copilul are un risc mare de a contracta virusul. Principalul lucru este că decizia luată ar trebui să fie echilibrată și atentă.
Unul dintre cele mai fatidice și importante evenimente din familie este nașterea unui copil. Multe temeri bântuie viitorii părinți din momentul pregătirii pentru concepție până la nașterea însăși. Toți își doresc copilul să se nască sănătos, fericit, puternic și inteligent. Dar condițiile moderne de mediu, un număr mare de stres și boli ereditare ridică o mare întrebare pentru părinți - cum să dai naștere și să crești un copil sănătos? Acest subiect este deosebit de acut când ce riscuri își asumă o mamă după 35 de ani și cum să le minimizeze - mai multe în articol.
Riscuri de sarcină târzie
Desigur, astăzi vârsta medie a femeilor care naște a scăzut semnificativ. Se încadrează pe perioada de la 25 la 32 de ani. Dar totuși, viitoarea mamă după 35 de ani este considerată în vârstă. Ce probleme promite acest lucru copilului și femeii în travaliu?
În primul rând, corpul nostru, din păcate, tinde să se uzeze. Odată cu vârsta apar din ce în ce mai multe boli cronice, poate că există consecințe ale bolilor cu transmitere sexuală. Pentru unii, este și o sarcină timpurie avortată.
În al doilea rând, uterul feminin nu mai este la fel de capabil să poarte ca la vârsta de 25-30 de ani.
În al treilea rând, conform statisticilor, femeile în vârstă au mai des copii cu anomalii cromozomiale. 70% dintre copiii cu sindrom Down s-au născut din mame peste 35 de ani.
În al patrulea rând, acestea sunt complicații frecvente în timpul gestației, sarcină dificilă, toxicoză, scurgere prematură de lichid amniotic, travaliu slab, necesitatea unui curs de cezariană.
În plus, pot apărea probleme cu alăptarea, dezvoltarea copilului.
În general, sunt nenumărate dificultăți, dar sunt și multe exemple când, după 35 de ani, s-au născut bebeluși sănătoși și fericiți. Concluzia de mai sus este că prima sarcină târzie trebuie planificată; înainte de a avea loc, o femeie trebuie să fie supusă unei consultări complete cu un medic. Deci, după 35 de ani?

Planificarea sarcinii
Pentru a evita multe probleme cu sănătatea și dezvoltarea copilului, o examinare medicală precoce a tatălui și mai ales a mamei va permite. Cum să naști și să crești un copil sănătos? Komarovsky sfătuiește mai întâi să se determine riscurile genetice ereditare care pot apărea în timpul sarcinii târzii. Pentru a face acest lucru, ambii părinți trebuie să viziteze un genetician care va efectua un test de sânge pentru echilibrul setului de cromozomi. Dacă cromozomii mamei și ai tatălui nu se potrivesc, dacă femeia are risc de descendență defectuoasă, medicul va raporta după examinare.
Al doilea pas este vizita unei femei la un ginecolog, care va face toate analizele și frotiurile necesare pentru boli sexuale, toxoplasmoză, hepatită B și C și altele, va verifica dacă există cancer de sân și va face o ecografie. Dacă sunt identificate boli și anomalii, acestea trebuie tratate înainte de apariția sarcinii. Este bine dacă tatăl este supus și unui examen complet de către un urolog și un venereolog.
Și, desigur, principalul lucru de care aveți nevoie pentru a da naștere unui copil sănătos este un stil de viață sănătos pentru ambii părinți, o renunțare completă timpurie a fumatului și alcoolului, sănătatea fizică, sportul, activitățile în aer liber și alimentația adecvată.

Concepţie
Există o mulțime de sfaturi științifice și non-științifice despre cum să concepeți cu succes un copil.
În primul rând, trebuie să respectați ciclul menstruației. Momentul cel mai potrivit pentru concepție este ovulația (12-14 zile după începerea ciclului). O poți determina fie după propria bunăstare (secreții puternice, uneori sângeroase, durere în abdomenul inferior, dorință sexuală puternică), fie să folosești mijloace mai precise, cum ar fi, de exemplu, testele de ovulație.
În al doilea rând, ar trebui să rămâi calm atât în timpul actului sexual, cât și după, când aștepți rezultatul. Oamenii de știință au demonstrat că nu postura afectează rezultatul pozitiv. După act, nu trebuie să alergi, să sari sau să te întinzi cu picioarele până în tavan. Este suficient doar să stai întins pe spate 20-30 de minute, această poziție fiind considerată cea mai favorabilă pentru ca spermatozoizii să ajungă în pereții uterului.
În al treilea rând, actul sexual continuu în timpul ovulației nu crește, ci mai degrabă reduce șansele de a rămâne gravidă, deoarece spermatozoizii după mai multe ejaculare își pierd proprietățile rudimentare. Cel mai bine este să calibrați cu precizie ovulația și să încercați în timpul acesteia.

Sarcina: primii pasi
De îndată ce o femeie află că va deveni mamă, mai întâi apare bucuria nestăpânită în capul ei, apoi apar temerile: cum să nască și să crești un copil sănătos? Da, știe că este complet sănătoasă și pregătită pentru sarcină, dar va merge totul bine la o vârstă atât de matură?
Nu intrați în panică. În primul rând, pentru că poate afecta negativ sarcina.
După ce ai făcut un test sau ai determinat o întârziere în tine, primul lucru pe care ar trebui să-l faci este să vizitezi un ginecolog. El va face teste și va efectua o ecografie, confirmând astfel sarcina și termenul acesteia. Apoi te va înregistra pentru sarcină, va obține o fișă medicală, va colecta o anamneză și te va trimite să treci prin mulți, mulți medici, de la stomatolog la chirurg. Acest lucru vă va permite să verificați din nou dacă totul este în ordine cu sănătatea dumneavoastră.
De asemenea, medicul ginecolog este obligat să vă sfătuiască cu privire la alimentație și comportamentul dumneavoastră în timpul sarcinii. De exemplu, în primele săptămâni, medicii nu recomandă să faci sport și nici măcar să faci sex, deoarece ovulul nu s-a fixat încă pe pereții uterului și activitatea ta poate duce la un avort spontan. Prin urmare, în primul trimestru, o femeie în poziție trebuie să fie cât mai calmă, relaxată, să nu-și facă griji și să fie nervoasă.

Sarcina: nutriție și vitamine
Un medic ginecolog, explicându-ți cum să dai naștere și să crești un copil sănătos, va trebui să prescrie un curs de vitamine. În stadiile incipiente, este vitamina D și acid folic. În plus, magneziul B 6, iod, calciu și altele vor fi adăugate la această listă. Medicul le va prescrie el însuși în funcție de cursul sarcinii și de nevoi. Nu merită să cumpărați și să luați complexe de vitamine fără consultație.
In ceea ce priveste alimentatia, in primele 2 trimestre poti manca aproape tot ce iti cere organismul, cu exceptia alcoolului, cafelei in exces si ceaiului tare, bauturilor carbogazoase, carne si peste crud, conservanti si chimicale, alimente veche.
Ascultă-ți corpul, îți va spune exact ce să mănânci.

Sarcina: odihna si somn
Unul dintre principalele lucruri pe care trebuie să le îndurați și să dați naștere unui copil sănătos este odihna și somnul adecvat. De asta depinde și starea psihologică a mamei. Tratează sarcina ca pe o vacanță înainte de un an dificil de nopți nedormite, capricii și lacrimi ale copiilor. Aceasta este șansa ta de a te relaxa, așa că nu te încărca cu munca obositoare, dormi suficient, petrece mai mult timp în aer curat, fă-ți timp și bucură-te de acest timp senin.
Activitatea fizică, dacă nu există nicio indicație din partea medicului, nu trebuie redusă la minimum. De exemplu, o piscină și mersul pe îndelete vor ajuta la pregătirea mușchilor pentru o viitoare naștere. Nu alergați, săriți, nu ridicați obiecte grele și nu țineți brațele ridicate pentru perioade lungi de timp.
Nu uitați de emoțiile pozitive, pentru că bebelușul simte și înțelege totul în interior. Și dacă ești supărat sau agitat, el simte aceleași emoții.
Prevenirea abaterilor
Ce să faci pentru a naște Odihnește-te, dormi, mănâncă mâncare gustoasă și sănătoasă, nu fi nervoasă. Restul ar trebui să fie încredințat medicilor. Nu ar trebui să vă faceți griji cu privire la posibilele abateri ale copilului, deoarece medicul ginecolog vă va vedea în fiecare lună și va monitoriza evoluția sarcinii. Pentru 9 luni de așteptare, veți găsi multiple analize de sânge și urină, 3 ecografii, consultații de diverse tipuri de medici - un medic generalist, chirurg, oftalmolog, neuropatolog, stomatolog și alții. Dacă apar probleme, veți fi informat despre aceasta, așa că vă relaxați mai puțin și nu fi nervos.
naştere
Dacă crezi că problema purtării unei sarcini este cea mai importantă, atunci te înșeli. Acest lucru este important, dar și mai importantă este întrebarea cum să naștem și să creștem un copil sănătos.
Nașterea este un mare stres atât pentru copil, cât și pentru mamă, mai ales după 35 de ani. Cel mai probabil, te așteaptă o cezariană, deoarece activitatea de muncă a femeii în această perioadă este deja slabă. Dar nici de o astfel de operație nu trebuie să ne temem, pentru că multe mame trec prin asta din diverse motive.
Va fi mai bine dacă vă pregătiți atât mental, cât și practic. Urmați cursuri pentru mămici, antrenamente despre respirație, comportament în timpul contracțiilor, încercări etc.
Amintiți-vă că, prin abordarea corectă, vă creșteți foarte mult șansele de a avea un copil sănătos și fericit.
Orice persoană care așteaptă un copil visează că s-a născut sănătos. Din păcate, aceste vise nu devin întotdeauna realitate. Nu se poate face nimic - chiar și firimiturile sunt predispuse la boli grave, ca să nu mai vorbim despre tot felul de boli și tulburări congenitale.
Multe dintre ele pot fi prevenite prin evitarea problemelor de la copilul mult așteptat cu mult înainte de apariția lui. Și părinții lui vor trebui să se ocupe de asta în primul rând - de îndată ce își plănuiesc un moștenitor.
Pregătirea pentru sarcină începe chiar înainte de concepție și este păcat că mulți oameni neglijează acest lucru. Modul modern de viață îi duce pe oameni la suprasolicitarea sistemului cardiovascular și nervos, stresul cronic, alimentația irațională și inactivitatea fizică.
Puțini oameni își monitorizează îndeaproape sănătatea, neobservând deocamdată simptome alarmante; având multe boli într-o formă latentă sau cronică, puteți afecta sănătatea copilului nenăscut într-un mod rău. Acest lucru este valabil mai ales pentru locuitorii zonelor metropolitane. Orașele imense, din punct de vedere al ecologiei, nu sunt cel mai bun loc pentru a trăi.
Unii se bazează pe propria lor sănătate, pe vârstă, sperând că totul va funcționa și așa - natura le va ajuta. Ajută, dar nu întotdeauna. Adesea, natura umană pur și simplu nu este capabilă să facă față singură consecințelor grave ale tot felul de șocuri și stres care cad în timpul nostru asupra vieții unei persoane obișnuite.
Atunci când planificați o sarcină viitoare, ar trebui să încercați să eliminați posibilele încălcări și abateri - nu numai în mediul extern, ci și în starea de sănătate a ambilor părinți. Nu este nevoie să vă fie rușine de examinarea înainte de sarcină, principalul lucru este să aveți grijă de viitorul omuleț.
În primul rând, viitoarea mamă ar trebui să consulte un medic ginecolog; Cel mai probabil, soțul va avea și un interviu. În unele cazuri, este necesară consultarea cu alți specialiști - este important să se evalueze ereditatea potențialilor părinți și să se evalueze starea lor fizică.
Cea mai mare atenție, desigur, este acordată bunăstării și sănătății viitoarei mame. Va trebui să vadă un ginecolog, să verifice boli oncologice - o examinare a glandelor mamare și tiroide, un frotiu. Examenul obișnuit completează cu siguranță ultrasunetele, care este prescrisă în faza inițială a ciclului menstrual.
Infecții care amenință fătul
O serie de infecții care pot infecta atât mama, cât și tatăl au adesea un curs latent și sunt cauza principală a leziunilor fetale, a morții și a apariției diferitelor deformări. Multe boli apar într-o formă latentă, amenințând să provoace boli congenitale ale fătului.
Toate microorganismele și virusurile sunt împărțite în agenți patogeni necondiționați care provoacă infecția fătului și condiționali, al căror efect patologic nu a fost încă dovedit.
Cel mai adesea cauza bolii sunt virusurile (infectia cu citomegalovirus, herpes simplex, rubeola, hepatita C si B, enterovirusurile, adenovirusurile, HIV); bacterii (treponem, streptococ, klebsiella, chlamydia, listeria, stafilococ); protozoare (toxoplasma, malaria, plasmodia); Ciuperci Candida. Detectarea microorganismelor la făt nu provoacă neapărat dezvoltarea bolii, dar crește riscul unor posibile efecte negative. Chiar și o femeie care a fost bolnavă în timpul sarcinii poate avea un copil complet sănătos.
De la mama la fat, infectia se transmite fie prin tractul genital, fie prin placenta. Pentru a infecta un copil, nu este suficient să ai o infecție în corpul mamei, trebuie să existe un număr mare de microorganisme; aceasta se întâmplă cu o infecție acută sau cu o exacerbare bruscă a uneia cronice. Dar în acest caz, copilul nu se îmbolnăvește neapărat.
Varicelă
Când în copilărie am auzit că este mai bine să ne îmbolnăvim de alte boli înainte de a crește, nu era foarte clar despre ce vorbim. Însă, în fața sarcinii, mulți înțeleg că această părere nu este lipsită de logică.
Există boli infecțioase care apar aproape inofensiv în copilărie, dar pentru femeile însărcinate se dovedesc a fi foarte periculoase. Boala transferată în copilărie este însoțită de producerea de anticorpi, făcând organismul imun la agentul patogen și eliminând posibilitatea infecției la vârsta adultă, în special în timpul sarcinii.
Printre alte infecții, varicela este potențial cea mai puțin periculoasă. Ar trebui subliniat - mai puțin periculos, dar nu complet sigur. În primul rând, această boală nu poate trece neobservată, iar o persoană știe aproape întotdeauna sigur dacă a avut varicela în copilărie. În al doilea rând, varicela este o boală a copilăriei în 90% din cazuri.
În al treilea rând, cursul său este caracterizat de un risc scăzut de deteriorare a embrionului. Varicela devine o boală periculoasă pentru sarcină dacă apare înainte de douăzeci de săptămâni de sarcină, precum și înainte sau după naștere imediat.
Dar asta nu înseamnă că alteori varicela nu este un motiv pentru a consulta un medic. Riscul poate exista întotdeauna și doar un specialist calificat poate determina cum să-l minimizeze cel mai bine.
Rubeolă
Virusul rubeolei pentru o femeie însărcinată este considerat cel mai periculos: cel mai adesea se transmite la făt și provoacă daune ireversibile. Adesea, rubeola congenitală este cauza bolilor de inimă, a cataractei și a surdității. Uneori se dezvoltă pneumonie, tulburări de sânge, subdezvoltarea fizică este posibilă. Cea mai periculoasă infecție în stadiile incipiente - probabilitatea deformărilor congenitale este mare.
Agentul cauzal este transmis prin picături în aer, sursa de infecție este copiii bolnavi; viitoarea mamă ar trebui să evite astfel de contacte. Infecția necesită un contact destul de apropiat și prelungit cu o persoană bolnavă, cum ar fi împărțirea unei camere sau îngrijirea unei persoane bolnave.
Dar se dezvoltă o imunitate puternică față de boală, așa că dacă o mamă a avut rubeolă în copilărie sau a fost vaccinată, este posibil să nu se teamă de infecție. În alte cazuri, este mai bine să faceți un test de sânge pentru prezența anticorpilor la agentul patogen.
Dacă sarcina este planificată în avans, atunci se administrează o vaccinare cu luni înainte de concepție, urmată de o verificare a prezenței anticorpilor care confirmă formarea imunității. Și o altă trăsătură caracteristică a evoluției bolii la femeile însărcinate este că infecția în a doua jumătate a sarcinii, după 20 de săptămâni, nu are practic niciun efect negativ asupra copilului.
Citomegalovirus
Este considerată a doua cea mai periculoasă infecție dintre cele transmise prin picături în aer și pe cale sexuală. Cea mai proastă opțiune este infectarea unei femei însărcinate de la o persoană bolnavă cu o formă acută, deoarece absența anticorpilor în corpul ei permite virușilor să traverseze liber placenta și să afecteze fătul.
Dacă o femeie a fost infectată cu virusul înainte de concepție, iar în timpul sarcinii boala s-a agravat, anticorpii prezenți slăbesc semnificativ virusul, împiedicându-l să pătrundă în făt. Când este infectat în stadiile incipiente, probabilitatea de anomalii de dezvoltare sau avort spontan crește. La o dată ulterioară, se poate dezvolta polihidramnios, „citomegalie congenitală” și este posibilă nașterea prematură. Bebelusul va avea icter, splina si ficat mariti, anemie, leziuni ale auzului, ochilor si sistemului nervos central. Cea mai bună măsură preventivă este evitarea contactului cu persoanele infectate și bolnave.
Herpes
Virusul herpes, printre alte infecții virale, este considerat cel mai puțin periculos datorită faptului că probabilitatea de infectare a bebelușului sau apariția anumitor patologii este scăzută. O situație gravă este o exacerbare a herpesului genital la o viitoare mamă după 32 de săptămâni. Dacă prezența bolii este confirmată de medici, este indicată o operație cezariană, care exclude posibilitatea de infectare a bebelușului în canalul de naștere. Pentru a fi linistita pe acest punct de vedere, la inceputul sarcinii nu strica sa fii testat pentru prezenta virusului herpes.
Gripa
Toată lumea știe despre pericolele gripei, iar infectarea unei viitoare mame cu aceasta poate provoca consecințe destul de grave. Nu mai este periculos agentul patogen în sine, ci complicațiile sistemului imunitar, rinichilor și inimii cauzate de acesta. În plus, boala este plină de naștere prematură sau amenințare de avort spontan. După gripă, este mai ușor să prindeți o infecție cu stafilococ sau pneumococ.
Gripa are cel mai sever impact asupra stadiilor incipiente ale dezvoltării embrionului - în primul trimestru. În această perioadă are loc principala depunere și dezvoltarea inițială a celor mai importante sisteme și organe ale fătului. Concluzia sugerează de la sine - pentru a crește imunitatea viitoarei mame, se recomandă întărirea, o alimentație bună și vitamine.
Toxoplasmoza
Cel mai mare pericol al infecțiilor bacteriene este toxoplasmoza, care poate fi contractată prin carne contaminată sau prin contactul cu o pisică bolnavă. Dacă o femeie fusese bolnavă înainte de sarcină, ea a primit imunitate pe viață. Pericolul toxoplasmozei crește în paralel cu creșterea termenului. Este puțin probabil ca infecția în primul trimestru să provoace patologie; în al doilea, posibilitatea unei boli congenitale crește cu 20% - numeroși agenți patogeni se acumulează în țesuturile creierului și în sistemul nervos al fătului.
Consecințele frecvente ale unei astfel de leziuni sunt creșterea presiunii intracraniene, epilepsie, retard mintal și orbire. În ultimul trimestru, probabilitatea apariției bolii este de 50-60%. Ca măsură preventivă, viitoarele mămici sunt sfătuite să mănânce carne bine procesată și să evite contactul cu pisicile.
Alte infectii
Boli precum afte, sau candidoza, micoplasmoza, gardeneloza, trichomonas, listerioza și chlamydia pot reprezenta o amenințare reală atât pentru mamă, cât și pentru făt. O evoluție severă a bolii poate provoca avort spontan și poate duce la nașterea mortii. Diagnosticul în timp util și tratamentul adecvat suprimă infecția fără a lăsa cea mai mică urmă a acesteia. Principalul lucru este să luați testele prescrise în timp util și să vă supuneți medicului în orice.
Prevenirea abaterilor la copil
Dacă un cuplu s-a confruntat deja cu sarcini nereușite și diverse probleme care au dus la naștere prematură, avort spontan sau nașterea de bebeluși bolnavi, are nevoie de o examinare amănunțită. Ar trebui să includă analize detaliate, ecografie în anumite etape ale ciclului menstrual (pentru a determina starea endometrului), o consultație cu un genetician.
Odată cu debutul sarcinii, studiile și consultațiile sunt necesare chiar și pentru o femeie complet sănătoasă - acestea vor ajuta la identificarea posibilelor abateri și tulburări. Chiar și cu o întârziere săptămânală a menstruației, dimensiunea ovulului fetal și poziția acestuia în uter pot fi determinate cu ajutorul ultrasunetelor.
În aproximativ câteva săptămâni, viitoarea mamă va avea o examinare cuprinzătoare, inclusiv o vizită la terapeut, otolaringolog și dentist. Următoarea ecografie obligatorie este prescrisă pentru o perioadă de 10-12 săptămâni și servește pentru a exclude încălcările evidente în dezvoltarea embrionului.
Dacă bănuiți prezența unor anomalii cromozomiale (mai ales dacă vârsta potențialilor părinți este peste 35 de ani), se poate efectua o analiză genetică - o biopsie corională. Această metodă permite în cel mai scurt timp posibil excluderea fiabilă a anumitor tulburări sau boli severe ale copilului nenăscut.
Începând cu 20 de săptămâni de sarcină, folosind ultrasunete, puteți monitoriza direct starea fătului: în timpul procedurii, organele sale sunt clar vizibile, cantitatea de lichid amniotic, starea placentei, calitatea fluxului sanguin în cordonul ombilical. și vasele uterine și se determină alți indicatori importanți.
Sarcina și stilul de viață
În planificarea sarcinii, este importantă nu numai sănătatea copilului nenăscut și a părinților. Nu mai târziu de 2 luni înainte de concepția intenționată, părinții ar trebui să înceapă să prevină abaterile și tulburările probabile - chiar în acest timp, întreaga „rezervă” de spermatozoizi este complet reînnoită la bărbați.
Ar trebui să încercați să evitați suprasolicitarea și stresul, să aveți grijă de bolile „accidentale” și de răceli, să excludeți alcoolul și, dacă este posibil, să renunțați la fumat. Luarea medicamentelor trebuie convenită cu medicul, cu excepția medicamentelor care sunt contraindicate femeilor însărcinate.
Viitoarea mamă ar trebui să ducă un stil de viață adecvat și să urmeze o dietă: să mănânce legume și fructe, carne și pește, brânză de vaci și produse lactate. Sunt surse indispensabile de proteine si calciu atat de necesare bebelusului. Ele sunt necesare pentru formarea completă a fătului, a oaselor scheletului și a dinților, precum și pentru a reface pierderile corpului feminin și pentru a menține sănătatea unei femei.
Este mai bine să limitați mâncărurile cu făină și dulciurile - excesul de greutate afectează negativ cursul sarcinii. Diverse sifone, ceai și cafea tari, care au o sarcină crescută asupra sistemului cardiovascular, nu vor beneficia. Este mai bine să le înlocuiți cu băuturi sănătoase din fructe și sucuri de fructe și să eliminați gazele inutile din apa minerală.
Activitatea fizică trebuie să fie moderată și planificată; au fost dezvoltate complexe speciale pentru păstrarea sănătății atât a copilului, cât și a mamei, precum și pentru pregătirea nașterii. Înotul într-o piscină interioară este util - pregătește mușchii pelvisului, spatelui și abdomenului pentru sarcinile viitoare. În piscine, există grupuri de exerciții speciale de îmbunătățire a sănătății pentru femeile însărcinate, iar propriile lor complexe au fost dezvoltate pentru diferite perioade.
Înotul în rezervoare naturale este mai bine să se limiteze sau chiar să se lase pentru mai târziu - posibilitatea de a prinde o infecție într-unul dintre ele este prea mare. Este necesară prudență rezonabilă, activitatea fizică trebuie alternată cu odihnă. Viitoarea mamă ar trebui să mănânce alimente sănătoase și variate, să se consulte în mod regulat și să fie examinată de un medic - apoi sarcina va decurge fără complicații, iar copilul se va naște la timp și sănătos.
Etapa de planificare a sarcinii este extrem de importantă, dar nu toate cuplurile trec prin ea corect. Adesea, toate testele importante încep să renunțe după debutul sarcinii. Dacă, conform rezultatelor lor, se constată infecții care amenință sarcina, nu vă puteți automedica. Nu este periculos pentru femeile însărcinate, dar aici poate provoca consecințe dezastruoase. Medicul care conduce sarcina trebuie să prescrie un tratament competent și adecvat care să reducă la minimum posibilele riscuri.
Imi place!
Întrebări noi pe site
Răspunsuri
Răspunsuri
Planificarea sarcinii nu este o frază goală, ci un întreg grup de activități prin care trebuie să treacă părinții dacă vor să nască pe viitor un copil sănătos. Constă în multe proceduri efectuate pentru a examina starea de sănătate a unui cuplu căsătorit, stilul lor de viață corect și o alimentație bună.
În primul rând, planificarea sarcinii este veghea la depistarea și eliminarea ulterioară a tot felul de riscuri pentru copil.
Cum să te pregătești corect pentru sarcină? Ce medici ar trebui vizitați? Cu ce infecții trebuie tratate în primul rând? Despre asta și multe altele - în articolul nostru de astăzi.
Când să începi pregătirea?
Cel mai bine este ca viitorii părinți să înceapă să se pregătească pentru sarcina viitoare cu un an înainte de concepție. Desigur, nu toate cuplurile au atât de mult timp pentru asta, ceea ce se datorează marii dorințe de a da naștere cât mai curând posibil.
De aceea, pregătirea trebuie începută cu cel puțin 3 luni înainte ca cuplul să plănuiască să conceapă un copil. Această perioadă este destul de capabilă să protejeze copilul de potențiale pericole.
Unde să încep?
Cel mai bine este să începeți cu pregătirea psihologică: viitorii părinți ar trebui să fie conștienți de faptul că un copil este un pas responsabil și este extrem de important să înțelegeți cu adevărat semnificația acestuia.
Dacă familia lor are deja copii, atunci este necesar să se pregătească copiii pentru apariția unui frate sau a surorii și, de asemenea, să se determine cine poate ajuta părinții în creșterea copilului nenăscut.
Alimentație corectă
Este foarte important în această perioadă să alegeți dieta potrivită - baza pentru nașterea unui copil sănătos.
- Un cuplu căsătorit trebuie să mănânce multe legume și fructe, să se sprijine pe mâncăruri din pește și carne, să mănânce brânză de vaci și produse lactate.
- O femeie trebuie să mănânce dulciuri și produse de patiserie cât mai puțin posibil pentru a nu se îngrășa în exces înainte de sarcină. Dacă vrei cu adevărat ceva dulce, poți înlocui zahărul cu fructoză sau miere. Prezența sării în alimente ar trebui, de asemenea, limitată.
- Nu ar trebui să bei ceai sau cafea, dar este mai bine să treci la a bea multe sucuri și băuturi din fructe sau să bei apă de izvor îmbuteliată.

- Alimentația viitoarei mame ar trebui să se bazeze pe produse naturale, care să fie consumate încetul cu încetul, dar în niciun caz nu trebuie să mănânci în exces – la fel ca înfometarea.
Antrenament fizic
Pentru a se menține în formă, o femeie trebuie să facă sport. Realizarea zilnica a unor exercitii o ajuta pe viitoarea mama sa poarte fara probleme bebelusul, sa se nasca in siguranta si cat mai repede dupa aceea sa ia formele dorite.
În plus, condiția fizică moderată ajută în lupta împotriva varicelor, previne formarea vergeturilor și a lacrimilor, întărește mușchii și are grijă de starea șoldurilor și a pelvisului.
Luarea de vitamine
Ce bine ar fi dacă o femeie ar primi toate vitaminele importante pentru sănătate în timp ce mănâncă! Cu toate acestea, realitatea este că, în etapa de pregătire, ea trebuie să ia fără greș vitamine din „cutie”.
La urma urmei, corpul unei viitoare mame, de regulă, este epuizat de tot felul de diete, iar sănătatea ei se deteriorează din cauza fumatului și a mediului.
Ce vrei să știi?
Atunci când alegeți vitamine, nu trebuie să vă consultați cu prietenele sau vecinii despre acest lucru. Medicamentele și diversele suplimente alimentare nu sunt, de asemenea, cea mai bună alegere pentru femeile care planifică o sarcină în curând. Iar primirea lor este posibilă doar atunci când ginecologul sau terapeutul insistă asupra ei.
O excepție poate fi acidul folic - se recomandă să-l luați tuturor viitoarelor mame, deoarece reduce riscul unor posibile defecte în dezvoltarea creierului bebelușului. De regulă, acidul este utilizat ca adaos la complexul de vitamine pe care un medic îl recomandă unei femei.
Prin ce fel de medici trebuie să treci?
Ginecolog
În primul rând, o femeie ar trebui să viziteze un ginecolog. Acest lucru este necesar pentru ca el să determine prezența unor posibile boli ginecologice, să afle stabilitatea ciclului și să facă frotiuri pentru microflora vaginală și infecții.

Terapeutul
O programare cu un terapeut este necesară pentru o examinare aprofundată a ambilor părinți. Acest medic stabilește modul în care sănătatea lor poate fi corectată și ce va necesita aceasta: tratamentul necesar, recomandări pentru alimentație și activitate fizică.
Dacă apare o astfel de nevoie, terapeutul trimite viitorii părinți (și mama, în primul rând) la medici de profil restrâns.
Endocrinolog
Fără examinarea lui, pregătirea pentru naștere nu poate fi considerată completă. El va prescrie femeii teste hormonale, arătând exact cum va avea loc nașterea unui copil sănătos.
Dentist
Deoarece bebelușul „ia” mult calciu de la mamă, ceea ce face ca dinții să înceapă să se spargă, o vizită la dentist devine o procedură obligatorie în pregătirea sarcinii. La urma urmei, caria este o problemă nu atât de plan estetic, cât de infecțioasă.
În procesul de gestație, există o probabilitate mare de transmitere a acestei infecții la copil.
Analize necesare pentru planificare
În timpul perioadei de planificare, unei femei i se atribuie de obicei următoarele tipuri de studii:
- UAC și OAM;
- analiză care determină grupa sanguină;
- răzuire din colul uterin și citologia acestuia;
- trei tipuri de ultrasunete;
- teste pentru HIV, sifilis, gonococi etc.;
- coli, stafilococ auriu;
- test de coagulare a sângelui.
Alte analize prescrise de medic, în cazurile în care:
- Femeia a avut deja un avort spontan sau a suferit o sarcină ratată.
- Viitoarea mamă a luat antibiotice.
- Ea a făcut deja un avort.
- Cele mai apropiate rude ale cuplului suferă de tulburări genetice.

Care ar trebui să fie pregătirea viitorului tată?
Cum sa nasti un copil sanatos? Pregătirea pentru sarcină și naștere este importantă nu numai pentru mamă, ci și pentru tată. El este obligat să se alăture unui stil de viață normal, să excludă alcoolul și țigările din dietă, să mănânce bine și să doarmă suficient.
În plus, viitorul tată trebuie să fie supus unui examen medical, în care va trece o spermogramă, va fi examinat pentru prezența unor boli ereditare și posibile infecții și, de asemenea, să-și afle grupa de sânge și factorul Rh.
Posibile infecții: ce sunt acestea?
Infecțiile care afectează viitorii părinți funcționează de obicei într-un „mod” latent. Cu toate acestea, ei sunt cei care ulterior devin cauza posibilei apariții a deformărilor congenitale la sugar.
Desigur, nu orice microorganism găsit în sângele viitorilor părinți provoacă dezvoltarea anormală a copilului lor. Cu toate acestea, nimeni nu vrea să riște sănătatea fătului, prin urmare, înainte de concepție și în timpul sarcinii, este mai bine să vă protejați cât mai mult posibil de orice tip de infecție.
Cum poate fi transmisă infecția unui copil nenăscut?
Se transmite în două moduri:
- cu sânge direct prin placentă;
- prin tractul genital infectat.
Gripa
Foarte des, femeile nu acordă prea multă atenție faptului că pot lua gripă în timpul sarcinii. Cu toate acestea, pericolul nu este atât virusul, cât și complicațiile acestuia, exprimate în sarcina asupra rinichilor și disfuncționalități ale sistemului imunitar. Toate acestea pot duce la avort spontan sau la naștere prematură.
Să spunem mai multe: după gripă o femeie, în special o femeie însărcinată, devine „obiect de atenție” pentru pneumococi sau stafilococi. Prin urmare, este foarte important să nu pierdeți acest lucru din vedere și să întăriți sistemul imunitar prin toate mijloacele disponibile.
Rubeolă
Aceasta este cea mai periculoasă boală infecțioasă, în care este destul de ușor să o luați în a 5-a săptămână de sarcină, dar este extrem de nedorită. Această perioadă devine piatra de temelie în relația cu dezvoltarea viitorului copil, deoarece rubeola este o consecință ireversibilă care duce la avort și moartea copilului.

Dar dacă viitoarea mămică a avut deja rubeolă sau a fost vaccinată la un moment dat, s-ar putea să nu-și facă griji pentru sănătatea micuțului, deoarece are o imunitate puternică la boală.
Pentru alte femei, ar fi mai bine ca prevenirea rubeolei să fie vaccinată împotriva acesteia cu două-trei luni înainte de a plănui să rămână însărcinate, iar apoi să controleze procesul de formare a imunității prin efectuarea unor teste în timpul sarcinii.
Citomegalovirus
De asemenea, este extrem de periculos pentru un nou-născut, iar cel mai rău lucru este dacă o femeie se infectează prin contactul cu o persoană bolnavă.
Dacă acest lucru s-a întâmplat în primele etape ale sarcinii, infecția va deveni o amenințare de avort spontan sau apariția diferitelor anomalii la făt. „Alăturat” mai târziu unei femei, citomegalovirusul poate provoca nașterea prematură sau apariția formei sale congenitale la un copil.
Cea mai bună prevenire împotriva infecției înainte și în timpul sarcinii este să nu contactezi în niciun fel persoane care au această infecție într-un stadiu acut.
Toxoplasmoza
O infecție care reprezintă o amenințare gravă pentru sănătatea mamei și a copilului ei. De regulă, infecția apare după ce o femeie îmbrățișează un pisoi drăguț cu toxoplasmoză. Cu toate acestea, dacă a avut anterior această infecție, imunitatea la aceasta rămâne în corpul ei pentru tot restul vieții.
Pentru toate celelalte mame, pericolul crește odată cu momentul și, dacă infecția nu este periculoasă în primul trimestru, atunci:
- pe al doilea, copilul are șanse de a dobândi toxoplasmoză congenitală (20%), afectând ochii și sistemul nervos central;
- în al treilea trimestru, riscul de infecție crește la 60% din cazuri, iar infecția poate duce la creșterea presiunii intracraniene, retard mintal și chiar epilepsie.
Herpes
Probabilitatea de a contracta herpes este destul de mică, iar exacerbarea lui merită o atenție serioasă dacă s-a întâmplat în a 32-a săptămână de gestație.

Alte infectii
Poate fi afte, micoplasmoză, chlamydia și alte infecții care, în formă severă, cresc riscul de avort spontan și de naștere morta.
Numai diagnosticarea în timp util și tratamentul competent vor ajuta nu numai să le suprimați din răsputeri, ci și să o faceți în avans - chiar înainte ca o femeie să rămână însărcinată.
Ce trebuie să știe femeile după 35 de ani?
Nașterea tardivă, care are loc între 35 și 45 de ani, este o serie de dificultăți care însoțesc femeile încă din momentul concepției. La această vârstă, este adesea dificil pentru femei să rămână însărcinate și să aibă un copil sănătos, mai ales dacă au suferit anterior o serie de boli infecțioase sau au făcut avorturi.
Vârsta de la 35 la 40 de ani este adesea însoțită de o scădere a nivelului de coagulare a sângelui, ceea ce este cel mai periculos în cazul nașterii dificile sau, dimpotrivă, de formarea de cheaguri de sânge. În plus, bebelușii de la femeile din categoria de vârstă după 35 de ani se nasc destul de des cu greutate mică.
Cum îți poți proteja copilul și pe tine însuți?
Dacă o doamnă decide să rămână însărcinată după 35 de ani, trebuie să știe că menținerea în formă fizică bună și îngrijirea sănătății este principala cheie a succesului în domeniul fertilității.
Cea mai bună soluție ar fi să mergi la cursuri pregătitoare, care ar trebui să fie deodată ambii viitori părinți. De asemenea, merită să găsești în prealabil un specialist bun care să îndrume femeia în timpul gestației.
Nu intrați în panică dacă începe brusc să descurajeze o doamnă de la sarcină: anxietatea asociată cu nașterea târzie este firească, dar asta nu înseamnă că nașterea după 35 de ani este interzisă de lege sau de medicină.
Examinarea cuplurilor expuse riscului
Orice boală, fie că este în stadiu activ sau este ascunsă, poate dăuna atât copilului cât și mamei sale. Prin urmare, este extrem de important nu numai să-i determinăm prezența, ci și să o vindeci în prealabil, înainte de sarcină.

În cazul în care viitorii părinți au o problemă clară cu concepția sau femeia a avut deja sarcini nereușite care au dus la avorturi spontane sau la nașterea unui copil bolnav, cuplul trebuie să fie supus unei examinări amănunțite de către medici.
În acest caz, va trebui să se acorde o atenție deosebită analizelor, întâlnirilor cu un genetician și ecografiei în momente diferite.
Dacă medicul care observă cuplul suspectează prezența unor anomalii cromozomiale în corpul mamei, care afectează adesea femeile după 35 de ani, el poate sugera viitorilor părinți să facă o biopsie de corion. Această examinare exclude o serie de boli grave și unele tulburări grave în dezvoltarea bebelușului.
Când este nevoie de ajutorul unui genetician?
Un consult genetic este necesar dacă:
- prezența unei boli ereditare la viitorii părinți;
- cuplul are un copil care a dezvoltat deja boala;
- viitoarea mamă are peste 35 de ani;
- soția sa mutat la ARVI sau a luat medicamente în stadiile incipiente;
- viitorii părinți sunt rude apropiate unul de altul;
- sarcini pe care o femeie le-a dus la un avort spontan sau la nașterea mortii.

7 reguli pentru un stil de viață sănătos (înainte și în timpul sarcinii)
Fara stres
Viitorii părinți ar trebui să evite orice situații stresante, suprasolicitarea la serviciu și acasă, răceli și viruși. Cel mai bine este să eliminați obiceiul de a bea alcool sau de a fuma țigări.
sport moderat
Înainte și în timpul sarcinii, va fi benefic pentru o femeie să treacă la activitate fizică moderată pentru a se menține în formă. Nu ar trebui să le eliminați complet, deoarece practicarea sportului cu o încărcare redusă este extrem de benefică pentru sănătate și bunăstare.
Înot
Este grozav dacă viitorilor părinți le place să înoate și decid să se înscrie la piscină! Înotul are un efect benefic asupra sănătății generale și întărește mușchii.
Femeile care fac parte din grupa „după 40 de ani” nu trebuie să neglijeze acest sport și să fie sigure că merg la grupuri de aerobic în apă, dar este mai bine pentru ele să nu înoate în râu sau în lacuri, deoarece acest lucru crește riscul de a contracta un fel de infecţie.
Fără încărcături suplimentare
Femeilor aflate în poziție le este interzis să lucreze noaptea și să ridice greutăți. De asemenea, în timpul sarcinii, nu poți folosi mașini de cusut pentru picioare sau călătorești cu bicicleta, să faci mișcări bruște și să intri în contact cu substanțe periculoase.
Regimul zilnic
O femeie însărcinată trebuie să meargă mult, saturându-și plămânii cu oxigen, pentru ca ulterior să dea naștere unui copil sănătos. În același timp, ar trebui să doarmă cel puțin opt ore pe zi și se culcă cel târziu la ora 23:00.
Cel mai bine este dacă patul în care doarme viitoarea mamă este confortabil, dar nu foarte moale. Medicii cred că în timpul sarcinii ar trebui să doarmă pe spate sau pe partea dreaptă.

Sex
Sexul în timpul sarcinii nu este interzis, dar este mai bine să le lăsați pentru o perioadă mai favorabilă: după primul trimestru, dacă doamna a suferit anterior avorturi spontane sau a rămas însărcinată pentru prima dată.
De asemenea, este mai bine sa nu intretina sex in ultimele 2 luni pentru femeile care nasc nu pentru prima data, dar in trecut au facut-o prin interventie chirurgicala.
În sfârșit, în timpul sarcinii, trebuie să te odihnești din plin, să mănânci bine și să fii examinată de un medic pentru a da naștere unui copil puternic și a deveni un părinte cu adevărat fericit!
Orice persoană care a devenit deja părinte sau doar așteaptă acest eveniment vesel își dorește un lucru mai mult decât orice altceva - să copilul s-a născut sănătos. Cu toate acestea, această dorință nu se împlinește întotdeauna. Ce să fac - și cei mai mici copii sunt predispuși la boli grave și nici măcar nu vreau să vorbesc despre posibilitatea apariției oricăror tulburări și boli congenitale. Dar este necesar! La urma urmei, mulți dintre ei pot fi avertizați, luați de la o mică creatură fragilă cu mult înainte de a se naște! Și viitorii părinți ar trebui să-și facă griji în acest sens în avans - de îndată ce decid să „aibe un copil”.
Dar înotul în apă deschisă, din păcate, va trebui să fie limitat - în majoritatea dintre ele riscul de a prinde o infecție este prea mare. Aveți grijă rezonabilă, combinați activitatea cu odihna, mâncați corect, faceți controale regulate și consultați un medic - în acest caz, totul va merge bine și copilul dumneavoastră se va naște sănătos!
 Ureaplasma trece de la sine (poate trece de la sine)?
Ureaplasma trece de la sine (poate trece de la sine)?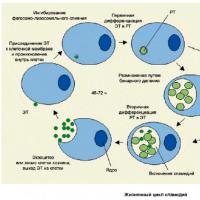 Analiza PCR pentru a detecta chlamydia Chlamydia PCR cum se face
Analiza PCR pentru a detecta chlamydia Chlamydia PCR cum se face COC cu diferite doze zilnice: cum să alegi, o prezentare generală a celor mai bune medicamente
COC cu diferite doze zilnice: cum să alegi, o prezentare generală a celor mai bune medicamente Ureaplasma parvum: caracteristici, teste, simptome la femei și bărbați, ce este periculos, dacă este necesar să se trateze
Ureaplasma parvum: caracteristici, teste, simptome la femei și bărbați, ce este periculos, dacă este necesar să se trateze Tehnologii de bază pentru obținerea nanomaterialelor
Tehnologii de bază pentru obținerea nanomaterialelor Cum să spun ora în engleză?
Cum să spun ora în engleză? Introducere în analiza statistică multivariată
Introducere în analiza statistică multivariată