Болевой синдром в плечелопаточной области: современные подходы к диагностике и лечению. Чем опасен синдром сдавления ротатора плеча для человека Синдром сдавления ротатора плеча лечение народными средствами
Плечелопаточный периартрит является заболеванием, которое связано с патологическим процессом в тканях, окружающие плечевые суставы. При этом гиалиновые хрящи суставов, головки плечевых костей и суставные поверхности не подвергаются воспалительному процессу, в то время как суставные капсулы, связки и сухожилия в области плечевого сустава подвергаются воздействию периартрита.
Если сравнивать с артрозом, синдром плечелопаточного периартрита не повреждает глубокие внутренние структуры и хрящи. Основным симптомом при неврологическом осложнении выступают боли в плечах.
Синдром периартрита плечевых суставов имеет характерные признаки:
Плечелопаточный периартрит, синдром периартрита обычно имеет индивидуальные особенности у каждого отдельного человека. На начальной стадии развития заболевания пациент может не ощущать симптомы.
- Небольшой дискомфорт обычно ощущается, если человек двигает определенные движения руками. Например, пациент может ощущать трудность при поднятии руки вверх или отведении ее за спину, ему проблематично касаться при помощи костяшек пальцев области позвоночника. Между тем подобные симптомы часто исчезают самостоятельно и пациенту даже не приходится прибегать к лечению.
- При острой форме заболевания может развиться хронический плечелопаточный периартрит, синдром периартрита. Особенно высокий риск существует при повторном травмировании поврежденного плеча или излишней перегрузке верхней конечности. В этот момент ощущается резко нарастающая боль, отдающаяся в область руки и шеи. Поврежденная рука при этом не может делать даже элементарные движения, вращаться, двигаться из стороны в сторону.
- При нарушении плечевого сустава пациент обычно держит поврежденную руку в согнутом состоянии, прижимая ее к груди. Заболевание сопровождается ухудшением общего состояния здоровья. В ночное время человек ощущает сильные боли, из-за чего не может полноценно спать. Иногда наблюдается повышение общей температуры тела.
- При хронической форме заболевания у пациента ощущается умеренная ноющая боль в плече, которая может обостряться, если делать неаккуратные движения руками. Особенно сильно плечо ломает в утренние часы, из-за чего пациент долго не может найти удобного положения, чтобы заснуть.
В тридцати процентах случаев плечелопаточный периартрит, синдром периартрита хронической формы приобретает в анкилозирующую стадию болезни. Также такую форму называют «замороженным плечом», блокадой или капсулитом.
Подобная стадия является самой тяжелой, при котором любые движения руками вызывают резкие боли. В некоторых случаях болевые ощущения могут полностью отсутствовать, однако плечевой сустав и верхние конечности находятся в закрепощенном состоянии.
У мужчин плечелопаточный периартрит, синдром периартрита обычно развивается при воспалении длинных головок бицепсов, что случается, если произошел удар в переднюю поверхность плеча.
Также заболевание может появиться после получения микротравм в результате резких движений в виде рывков руками. Признаки периартрита в виде болевых ощущений можно обнаружить, если сгибать и разгибать руку в локте или поднимать тяжести.
Иногда признаки периартрита могут указывать на наличие внутренних проблем в организме пациента. Если плечелопаточный периартрит, синдром периартрита развивается с левой стороны, это может быть следствием перенесения инфаркта миокарда.
При спазмах и отмирании некоторых кровеносных сосудов происходит нарушение циркуляции крови в области левого плеча. Из-за отсутствия качественного снабжения кровью волокна сухожилий приобретают хрупкость, ломкость, при разрыве происходит воспаление и отекание.
Область правого плеча может быть подвержена воспалительному процессу в случае заболевания печени.
Как протекает заболевание Длительность протекания заболевания зависит от того, какие клинические признаки проявляются. Болезнь может исчезнуть через несколько недель, если плечелопаточный периартрит, синдром периартрита имеет раннюю стадию заболевания. В случае хронической болезни она может длиться несколько лет в виде рецидивов.
Длительность протекания заболевания зависит от того, какие клинические признаки проявляются. Болезнь может исчезнуть через несколько недель, если плечелопаточный периартрит, синдром периартрита имеет раннюю стадию заболевания. В случае хронической болезни она может длиться несколько лет в виде рецидивов.
Чаще всего заболевание развивается постепенно медленными темпами, постепенно нарастает и начинает прогрессировать через некоторое время.
Однако в некоторых случаях синдром плечелопаточного периартрита может очень быстро прогрессировать, при этом наблюдаются ранние нарушения функциональности суставов, мышечная гипотрофия, дистрофия сухожилий и связок.
Плечевые суставы поражаются с двух сторон, а второй сустав может страдать от механических перегрузок, выполняя функции обеих верхних конечностей.
Если вовремя обнаружить признаки заболевания и вовремя начать терапию, болезнь лечится относительно быстро. Для этого используются следующие методики:
- Иммобилизация поврежденных конечностей;
- Физиопроцедуры и занятие лечебной гимнастикой;
- Прием необходимых лекарственных средств;
- Проведение хирургической операции;
- Использование народных методов лечения.
После установления диагноза необходимо предпринять все меры для снятия нагрузки на область плечелопаточного сустава. Для этого используется иммобилизация пораженных конечностей.
Пациенту накладывается проволочная шина или подвешивающая марлевая повязка. Повязка не снимается до тех пор, пока не будут устранены все явные признаки воспалительного процесса.
Важно понимать, что при плечелопаточном периартрите нельзя использовать постоянную иммобилизацию, в противном случае повязка может стать причиной тугоподвижности суставов, это в свою очередь не позволит конечности полноценно двигаться.
Использование медикаментов при леченииПрименение необходимых медикаментов разрешается только после согласования с врачом – ортопедом или травматологом.
Чаще всего основные признаки заболевания быстро и эффективно снимаются болеутоляющими и противовоспалительными средствами – нестероидными анальгетиками. Подобные лекарственные средства могут использоваться в виде мазей, гелей, кремов, а также инъекций и таблеток.
При сильных болевых ощущениях делается блокада раствором анестетика околосуставной ткани в области плеча. В том числе вводятся глюкокортикоидные гормональные средства, обладающие сильными противовоспалительными свойствами.
Анестетики, обволакивающие плечевой сустав, не допускают развития боли, позволяют руке двигаться в разные стороны. Такая инъекция вводится через каждые пять-десять дней, до полного стихания боли.
Гормональные препараты очень быстро оказывают эффект, поэтому для лечения может потребоваться не более двух-трех инъекций. Иногда пациенту хватает одной инъекции, чтобы забыть про болезненность.
В некоторых случаях гормональные средства принимаются пероральным путем. Если плечелопаточный периартрит, синдром периартрита развился из-за нарушения снабжения кровью, назначаются лекарства, которые улучшают микроциркуляцию крови в ткани и ангиопротекторы.
Физиотерапевтическое лечение заболеванияЗаболевание эффективно и быстро лечится при помощи всевозможных физиопроцедур.
Также лечение эффективно проводится при помощи иглоукалывания, точечного массажа, электрофореза, грязевых аппликаций, кварцевого облучения. Врачи рекомендуют периодические делать горячий согревающий компресс на место повреждения.
При восстановлении обычно назначаются сероводородные и радоновые ванны.
Проведение хирургической операцииЕсли заболевание находится в тяжелой стадии и запущено, врач назначает проведение хирургической операции. Ее проводят, если пациент ощущает длительные боли, полностью не может двигать плечом и воспалительный процесс не останавливается.
Операция заключается в субакромиальной декомпрессии, то есть врачом удаляется небольшая часть отростка лопатки или акромион и одна из связок. В результате окружающие травмы не травмируются во время движения, из-за чего болевые ощущения исчезают.
Капсула сустава рассекается при развитии фиброзной контрактуры. После подобного хирургического вмешательства пациент может заново свободно двигать плечом, функционирование плечевых суставов практически полностью восстанавливается.
После операции врач назначает курс восстановительного лечения, который длится не менее трех месяцев. Основу этого лечения составляет лечебная гимнастика.
Использование народных средствНародные средства используются в основном в виде горячих согревающих компрессов, растираний, примочек с добавление целебных растений и трав. Настои и отвары укрепляют иммунную систему и останавливают воспалительный процесс.
- Для приготовления отвара необходимы ромашка, листья подорожника, мята перечная, корни лопуха. Каждая из трав берется в одинаковом количестве, смешивается и отваривается на медленном огне. При помощи полученного отвара растирается место поражения мягкими массирующими движениями рук.
- Из свежесобранных листьев лопуха делается эффективный компресс. Листья нагреваются на пару, прикладываются к плечевому суставу два раза в день.
- При помощи настойки из календулы растирают область плеча. Такая настойка продается в аптеке, также ее можно приготовить своими силами. Для этого понадобится 50 грамм цветков календулы, 0,5 литров водки. Цветы заливаются водкой и настаиваются на протяжении двух недель.
- Хрен используется для приготовления лечебной кашицы, которая нагревается, заворачивается в чистую марлю, а после этого прикладывается в пораженному плечевому суставу два раза в день.
- Не менее известным способом является лечение пиявками. Их устанавливают на места, где наблюдается воспаление. Такой метод рекомендован практически всем, за исключением людней, у которых наблюдается аллергическая реакция.
Плечевой сустав представляет собой уникальное сочленение в организме человека, потому что только ему присуща такая большая амплитуда движений во всех 3 плоскостях. Это обеспечивает нам возможность двигать руками в таком большом диапазоне. Но, к сожалению, иногда человек утрачивает эту способность, что связано с заболеваниями плечевого сустава. В таких случаях больше всего беспокоит боль в плече, которая может быть как еле ощутимой, так и несносной.
При боли в плечевом суставе страдает его функция, что часто приводит даже к утере работоспособности пациента и необходимости менять профессию. Поэтому нужно делать все, чтобы избавиться от нее, причем, чем раньше, тем лучше.
В этой статье мы рассмотрим, по каким причинам болит плечевой сустав, а также, как можно избавиться от болевого синдрома.
Почему болит плечевой сустав?Причин, по которым развивается боль в плече, очень много. Это и воспалительные поражения компонентов сустава, и дегенеративно-дистрофические нарушения, и различного рода травмы. Ниже приведены наиболее распространенные причины боли в плече:
- Тендинит – воспаление сухожилий мышц, которые крепятся в области плеча. Может иметь как инфекционный характер, так и развиваться вследствие физических перегрузок, например, работа, связанная с повышенной активностью в плечевом суставе (некоторые виды спорта и пр.).
- Бурсит – это воспаление сумки плечевого сустава. Возникает по тем же причинам, что и тендинит. Очень часто эти патологии сочетаются.
- Артрит – это воспаление сустава, которое может быть инфекционным, аллергическим, аутоиммунным. Примером является ревматоидный, псориатический, ревматический, септический гнойный артрит, поражение плеча при системных заболеваниях соединительной ткани, при бруцеллезе, туберкулезе, реактивный артрит, осложнения острых респираторных инфекций, вирусных гепатитов и пр.
- Травматические повреждения, которые встречаются довольно часто. Травмироваться в плече могут все составляющие: внутрисуставные и внесуставные связки с развитием разрывов и растяжений, капсула, кости (внутрисуставные переломы), хрящевая ткань, которая дополняет суставную впадину, мышцы, которые окутывают плечо, кровеносные сосуды и нервные волокна.
- Артроз – это дегенеративно-дистрофическое заболевание, которое постепенно разрушает внутрисуставную хрящевую ткань и вызывает в суставе вторичные изменения, что может привести к потере его функции.
- Капсулит – воспаление капсулы сустава, которое склонно к хроническому течению и патологическим изменениям в оболочке сустава, что приводит к значительному ограничению амплитуды движений в плече и постоянной боли.
- Кальцификация связок (синдром “столкновения”), когда соли кальция откладываются внутри сухожилий, которые крепятся к суставу. Это вызывает возникновение боли в определенном положении руки, например, при ее отведении и заведении за голову.
- Плечелопаточный периартрит – это воспаление тканей, которые окружают плечевой сустав.
- Причины, которые связаны с патологией внутренних органов и других участков опорно-двигательного аппарата (заболевания шейного отдела позвоночника, когда сдавливаются нервные волокна, которые идут в сторону плеча, патология печени, поражения сердца, легких).
- Импиджмент-синдром плечевого сустава.
Важно помнить! Установление истинной причины боли в плечевом суставе очень важно, так как только в таком случае можно подобрать, действительно, правильное и эффективное лечение, назначить соответствующие профилактические мероприятия.
Подходы к лечению болевого синдрома в плечеЛечение боли в суставах состоит из нескольких компонентов:
- этиотропная терапия, которая направлена на устранение причины боли;
- патогенетическое лечение, которое нарушает механизм развития патологических симптомов;
- симптоматические мероприятия, которые ликвидируют основные признаки заболевания (боль, отек и др.);
- восстановительная терапия, которая применяется для возобновления всех нарушенных функций плеча и амплитуды его движений, а также для профилактики повторных случаев недуга.
Лечить боль в плечевом суставе необходимо только с учетом 4 вышеназванных принципов. В таком случае все болевые ощущения быстро проходят и больше не беспокоят человека.
Все методы, которые для этого применяются, можно разделить на 2 большие группы: консервативные и хирургические. В большинстве случаев избавиться от болевого синдрома можно при помощи консервативных методик, лекарственных и немедикаментозных, но иногда исправить ситуацию поможет только операция.
Медикаментозная терапияПрактически всем без исключения пациентам с болью в плечах назначаются препараты из группы нестероидных противовоспалительных средств и анальгетиков. Они в большинстве случаев позволяют быстро и эффективно победить болевой синдром. Эти медикаменты имеют сразу 2 точки приложения: симптоматическую (устраняют боль, отек, покраснение) и патогенетическую, так как уменьшают воспаление (основной механизм развития боли).
В современной медицине существует большое количество представителей из этой группы препаратов:
- диклофенак,
- ибупрофен,
- индометацин,
- мелоксикам,
- ксефокам,
- ацеклофенак,
- нимесулид,
- кетопрофен и пр.
Все эти препараты отличаются силой противовоспалительного и обезболивающего эффекта, а также риском развития побочных эффектов. Эффективнее всего лекарства из первого поколения (диклофенак, индометацин, ибупрофен), но и количество побочных явлений у них больше. Препараты последующих поколений (селективные и высокоселективные ингибиторы ЦОГ-2), к которым можно отнести нимесулид, мелоксикам, ксефокам, имеют меньшую противовоспалительную эффективность, но их прием гораздо безопаснее для пациента.
Препараты первого поколения применяют в основном при остром болевом синдроме, когда необходимо быстро избавить человека от страданий, причем длительность их применения не должна превышать 14 дней. Лекарства второго и третьего поколения подойдут для длительного употребления, когда боль хроническая и пациент нуждается практически в ежедневном обезболивании.
НПВС существуют во всех лекарственных формах: растворы для внутримышечных и внутривенных инъекций, капсулы и таблетки для приема внутрь, мазь, гель, крем, пластырь для наружного применения. Таким образом, на патологический очаг можно воздействовать одновременно с нескольких сторон, что только повышает эффективность обезболивающего действия.
Важно! Несмотря на то, что лекарства из группы НПВС относятся к безрецептурным препаратам, самостоятельно назначать их и подбирать дозы категорически запрещено, ведь они имеют серьезные противопоказания и побочные эффекты. Применять такие медикаменты нужно только по рекомендациям врача.
В случаях, когда побороть симптомы с помощью НПВС не получаются прибегают к применению глюкокортикоидных противовоспалительных препаратов. Такие медикаменты обычно не назначают системно при боли в суставе, если она не вызвана ревматологическим заболеванием, а применяют локально в виде инъекций в область сустава или в его полость.
Поскольку эти медикаменты имеют очень мощное противовоспалительное и обезболивающее действие, то достаточно 1 укола. В особо тяжелых случаях может понадобиться 2-3 инъекции. После этого у 80-90% пациентов болевой синдром быстро проходит.
Чаще всего применяют препараты, в основе которых находится такое действующее вещества, как бетаметазон:
- дипроспан,
- флостерон.
В особо тяжелых случаях применение ГКС сочетают с местными анестетиками. Такие суставные блокады избавляют даже от высокоинтенсивной боли. В качестве анестетика чаще всего применяют новокаин или лидокаин.
Блокады с местными анестетиками позволяют предупредить развитие такого осложнения, как болевая контрактура, когда из-за боли пациент ограничивает амплитуду движений в плечевом суставе. Это со временем приводит к атрофии определенных групп мышц, что даже после ликвидации боли не позволяет двигать верхней конечностью в полном объеме.
Эффект от блокады длится до 1 месяца, после чего процедуру можно повторить. В это время применяются другие методики лечения, которые направлены на устранение причины болезни.
В некоторых случаях снять боль помогут местно-раздражающие препараты на основе капсаицина (экстракта красного перца), яда пчел или змей, которые наносят на больной сустав в виде мазей. Применять такие препараты можно только в случае, если боль вызвана не воспалением, а дегенеративно-дистрофическим процессом. Такие лекарственные составы вызывают расширение сосудов в области применения и улучшают питание структур сустава и околосуставных тканей, что приводит к снижению болевого синдрома.
Другие консервативные методыМедикаментозное лечение в обязательном порядке дополняется применением других консервативных методов, которые и являются основой лечения и профилактики дальнейших рецидивов болевого синдрома.
Охранный режимОбеспечение иммобилизации плечевого сустава и ограничение нежелательных движений достигается путем обеспечения постельного режима, наложения специальных эластических повязок на сустав, применения ортопедических изделий (бандажи, ортезы). В случае необходимости жесткой фиксации, например, после травмы, операции, врач может применять даже гипсовую повязку на необходимое время.
Физиотерапевтические методыНазначаются после стихания острого болевого синдрома. Программа лечения зависит от основной патологии. Назначают УВЧ, магнитотерапию, ударно-волновую терапию, лечение лазером, электрофорез, фонофорез, постизометрическую релаксацию и др. Важное условие успешного лечения – делать процедуры нужно регулярно и проходить полный курс, рекомендованный врачом даже, если боль уже отступила.
Лечебная физкультура и массажЭто неотъемлемая часть общего лечебного процесса. ЛФК позволяет укрепить мышцы плечевого пояса, повысить степень подвижности в плече, возобновить всю необходимую амплитуду движений верхней конечности. Программа упражнений должна составляться специалистом, который и должен контролировать правильность и эффективность занятий. При каждой патологии подбираются различные упражнения.
Массаж позволяет достичь улучшения местного кровообращения в тканях сустава, увеличения эластичности мышечного каркаса плеча.
Альтернативные методы леченияЧасто люди прибегают к нетрадиционным методам лечения, среди которых самые популярные народные средства, апитерапия, гирудотерапия, остеопатия, иглоукалывание. Необходимо подчеркнуть, что существует множество народных рецептов для устранения боли в плечевом суставе. Но перед тем, как применять один из них, желательно посоветоваться с врачом о его целесообразности и наличии противопоказаний у конкретного пациента.
Хирургическое лечение назначают в случае, когда весь арсенал консервативных методов не приносит желаемого результата, болезнь прогрессирует или ее невозможно вылечить без операции.
Боль в плечевом суставе – это основной симптом его поражения, причем присутствует практически всегда. Чтобы избавиться от боли раз и навсегда, необходимо, в первую очередь, установить причину. Важно не забывать и о профилактике, которая предупредит повторные эпизоды недуга.
Эффективные методики лечения плексита плечевого сустава, которые стоит знать каждому Что собой представляет плексит плечевого сустава? Это воспалительный процесс, который способен вызывать серьезные боли и даже ограниченность в движениях.
Что собой представляет плексит плечевого сустава? Это воспалительный процесс, который способен вызывать серьезные боли и даже ограниченность в движениях.
Развиться он может вследствие множества факторов, провоцирующих его.
Опасность болезни заключается в том, что при отсутствии полноценного лечения можно и вовсе потерять способность двигать рукой, а так же совершать различные сложные действия, связанные с мелкой моторикой.
Формы заболеванияДанная болезнь может иметь три формы развития: лево- и правосторонняя, а так же двухсторонняя. Последняя форма считается наиболее сложной и мучительной, зачастую на ее лечение уходит гораздо больше времени.
Так же в зависимости от основы возникновения плексит можно разделить на следующие формы:
Плексит плечевого сустава имеет следующие причины, которые могут побудить к ее развитию:
- Долго не сменяемое неудобное положение. В этом случае происходит сдавление нерва;
- Травмы. Возникнуть могут в результате повреждения шейных корешков, при растяжениях или вывихах, а так же вследствие механического воздействия или удара;
- Появление микротравм, которые связаны с профессиональной деятельностью;
- Неправильная осанка. Как ни странно, но она тоже может стать причиной появления столь неприятного заболевания. Защемление нерва может произойти из-за сутулости плеч, так как в небольшом пространстве между ключицей и ребром возможно получить это сдавливание;
- Гиперабдукционный синдром. Возникает из-за резкого отведения плеча, в результате чего может защемиться целый пучок нервных окончаний;
- Плечевой неврит. Проявляется воспалением в районе плечевой косте или возникновением аллергической реакции. Возникает после проведения вакцинации.
Этому заболеванию так же подвержены и дети. Причинами плексита плечевого сустава у новорожденных может выступить родовая травма или же инфекция, которая спровоцировала воспалительные заболевания у органов или тканей, расположенных рядом.
ПатогенезДанная болезнь имеет две стадии протекания:
После начала развития плексита плечевого сустава становятся все более и более заметными его симптомы.
Как правило, он обладает следующими признаками:
 Диагностические методики
Диагностические методики
Точный диагноз проставляется только при наличии нескольких форм обследования больного, так как выявить это заболевание достаточно сложно. Чаще всего используются следующие способы диагностирования:
- Визуальный осмотр;
- Опрос;
- Нейромиография;
- Рентгенография;
- Компьютерная и магнитно-резонансная томография;
- Анализы крови;
- Электронейромиография;
- Консультация нейрохирурга.
 При наличии обострения плексита плечевого сустава не рекомендуется лечить заболевание с помощью некоторых физиотерапевтических процедур, так как конечности следует обеспечить полную неподвижность.
При наличии обострения плексита плечевого сустава не рекомендуется лечить заболевание с помощью некоторых физиотерапевтических процедур, так как конечности следует обеспечить полную неподвижность.
Лучше всего зафиксировать поврежденное плечо при помощи гипсовой лангеты, а после начать прием противовоспалительных, а так же обезболивающих препаратов.
- Медикаментозная терапия. Проводится в обязательном порядке, так как без лекарственных средств не обойтись. Чаще всего назначаются нестероидные препараты противовоспалительного типа и анальгетики. Это могут быть как мази и таблетки, так и уколы;
- Параартикулярные блокады. Для них используются обезболивающие и противовоспалительные препараты;
- Физиотерапия. Заключается в использовании целого ряда мер, направленных на снятие боли, улучшении кровообращения. В курс физиотерапевтических процедур входят аппликации при помощи грязи и парафина, электро- и фонофорез, магнитотерапия, динамические токи, а так же некоторые другие способы воздействия;
- Лечебная физкультура. Весьма действенный метод, направленный на выполнение определенного комплекса упражнений. Целью ЛФК при плексите является разработка плечевых суставов и мышц, ускорение кровообращения. Запрещена для применения в период обострения;
- Массаж. Курс подбирается индивидуально с целью предотвращения атрофии мышц, а так же улучшения питания в них, доставку кислорода и так далее;
- Бальнеологические методы терапии. Лечение при помощи минеральной воды, которая добыта естественным образом или создана искусственно. Пик популярности данной методики пришелся на 19 век, однако и сейчас эти процедуры могут оказать существенную помощь в выздоровлении.
- Иглорефлексотерапия. Воздействие при помощи иголок специального строения на улучшение функционирования тканей;
- Гирудотерапия. Лечение при помощи медицинских пиявок так же может дать определенные результаты.
Народные методы лечения врачами не назначаются, однако могут быть использованы для усиления эффекта от лекарственных препаратов.
Народная медицинаПроцедуры из народной медицины заслуживают отдельного рассмотрения, поскольку несколько мер способны существенно помочь в лечении плексита.
- Кора белой ивы;
- Мумие;
- Мята;
- Зверобой;
- Ромашка;
- Душица;
- Кора дуба;
- Лист смородины.
При этом стоит учесть, что эффективность повысится, если использовать несколько видов сборов и трав в комплексе, то это существенно увеличит воздействие полученного отвара на организм.
Все они способны снижать развитие воспалительного процесса.
Профилактические мерыПлексит, полученный при родовой травме, обязательно проявится со временем. Именно поэтому  необходимо уделить особое внимание комплексу мер, которые способны предотвратить развитие заболевания.
необходимо уделить особое внимание комплексу мер, которые способны предотвратить развитие заболевания.
Помимо подобранного лечения дети должны обязательно должны выполнять интенсивный комплекс ЛФК.
В противном случае впоследствии пораженное плечо может существенно отставать в развитии. Так же может проявиться ограниченность при производстве пассивных движений.
- Дробное питание;
- Не переохлаждаться;
- Укрепление иммунитета;
- Закаливание;
- Своевременное лечение болезней;
- Сбалансированное питание.
Развитию импинжмента способствует ежедневная работа с поднятыми руками (штукатуры), при постоянном выполнении бросковых движений (спорт связанный с высоким положением руки – гандбол, бесбол, баскетбол, гимнастика, толкание ядра и т.д.). Появлению импинжмент-синдрома способствуют любые состояния, приводящие к сужению промежутка между акромионом и большим бугорком, например патология вращательной манжеты плеча. Частой причиной такого сужения являются костные шпоры - выросты в виде шипов, исходящие из акромиона или акромиально-ключичного сочленения.
На ранних стадиях развития импинджмент-синдрома основной жалобой пациентов является разлитая тупая боль в плече. Боль усиливается при подъёме руки вверх. Многие пациенты отмечают, что боль мешает им уснуть, особенно если лежать на стороне пораженного плечевого сустава. Характерно возникновение острой боли у пациента при попытке достать до заднего кармана брюк. В более поздних стадиях боль усиливается, возможно появление тугоподвижности сустава. Иногда в суставе отмечается пощелкивание в момент опускания руки. Слабость и затруднение при поднятии руки вверх может свидетельствовать о разрыве сухожилий вращательной манжеты.
Диагностика бурсита или тендонита, обусловленного импинджмент-синдромом основывается на анализе симптомов заболевания и физикального исследования. Доктор задаст Вам вопросы о характере вашей работы, так как импинджмент -синдром очень часто является профессиональным заболеванием. Может быть назначена рентгенография плечевого сустава для выявления аномального или гипертрофированного акромиона или костных шпор около акромиально-ключичного сочленения. Если при осмотре будет заподозрен разрыв вращательной манжеты, то возможно выполнение магнитно-резонансной томографии.
Лечение импиджемент синдрома всегда начинается с консервативного. Оно предусматривает изменение физической активности пациента, специальную лечебную физкультуру, применение нестероидных противовоспалительных средств (НПВС), иногда проведение лечебных уколов в области плечевого сустава. Обычно такое лечение продолжается до 2-3 месяцев. Оно имеет высокую эффективность, не менее 70%. Однако, неэффективность консервативного лечения более 2-3 месяцев предполагает проведение хирургического лечения.
Цель хирургического вмешательства – расширить границы «узкого места» и освободить скольжение вращательной манжеты плеча. Это проводится артроскопически. артроскопическое лечение импиджемент – синдрома одна из самых благодарных операций, она называется субакромиальная декомпрессия. Ее продолжительность около 40 минут, требуются 2-3 прокола. Реабилитация длится в пределах одного месяца. Всего лишь 3-4 недели необходимо для того, чтобы ощутить освобождение от привычных болей.
Наоборот, неоправданные попытки отложить оперативное лечение снижают его эффективность в перспективе, приводят к дополнительным повреждениям – разрывам вращательной манжеты плеча.
Определение и общие сведения [ править ]Плечелопаточный периартрит - обобщенный термин для определения группы заболеваний, возникающих в результате постоянной или однократной, но интенсивной травматизации околосуставных мягких тканей области плечевого сустава и характеризующихся воспалительными и дистрофическими изменениями.
Синонимы: плечелопаточный периартроз профессиональной этиологии, синдром сдавления ротаторов плеча, импинджмент-синдром (shoulder impingement syndrome), субакромиальный синдром, синдром акромиально-бугоркового соударения.
Факторами риска плечелопаточного периартрита являются острая травма, повторные и/или интенсивные движения в плечевом суставе при физической работе или занятиях спортом. Имеются также анатомические особенности плечевого сустава, способствующие развитию импинджмента плеча. Плечелопаточный периартрит чаще всего развивается у людей старше 30 лет. У пожилых людей симптомы заболевания могут развиться постепенно, без предшествующей явной травмы.
Этиология и патогенез [ править ]Плечевой сустав окружен мышцами вращательной манжеты (надостная, подостная, малая круглая и подлопаточная мышцы). Они работают синхронно и обеспечивают стабилизацию плечевого сустава во время разнообразных движений. В частности, они удерживают головку плечевой кости от выскальзывания вверх из суставной впадины лопатки. По данным одного исследования, в первичной сети здравоохранения в 29% всех обращений по поводу боли в плече был диагностирован тендинит мышц вращательной манжеты.
Сухожилие надостной мышцы прикрепляется к головке плечевой кости после прохождения сквозь узкое анатомическое отверстие, образованное сверху изогнутым акромиальным отростком лопатки и мощной клювовидно-акромиальной связкой (соединяет акромион с клювовидным отростком лопатки), а снизу - бугристостью головки плечевой кости, получившее название интервала импинджмента. Любое состояние, способствующее дальнейшему сужению этого пространства (интенсивная компрессия или недостаточность мышц вращательной манжеты), вызывает сдавление сухожилия m. supraspinatorius (импичмент) во время вращения/подъема головки плечевой кости. Предрасполагают к развитию импичмента анатомические особенности этой области: изогнутый в виде крючка акромиальный отросток лопатки, остеофиты, утолщение или кальцификация коракоакромиальной связки. Кроме того, сужению способствуют надрыв или слабость вращательной манжеты, вызвавшие миграцию головки плеча; нестабильность плечевого сустава, адгезивный капсулит и тонкая субакромиальная сумка. Постоянное ущемление сухожилия надостной мышцы в субакромиальном пространстве приводит к вторичному воспалению, дегенерации и обызвествлению (часто встречаются у больных среднего и пожилого возраста). Резкое снижение объема движений в руке, сопровождающее болевой синдром в плече, быстро приводит к атрофии мышц плечевого пояса, в том числе мышц вращательной манжеты. Это способствует развитию нестабильности головки плеча и закреплению состояния импичмента.
Между головкой плечевой кости и клювовидно-акромиальной связкой располагается субакромиальная сумка, воспаление которой также приводит к появлению боли в плече.
В целом боль при плечелопаточном периартрите вызывается травмами и поражением воспалительного характера различных структур плеча, а также состояниями, приводящими к нейромышечной слабости вращательной манжеты или стабилизаторов лопатки.
Клинические проявления [ править ]Плечелопаточный периартрит чаще всего развивается у людей среднего и пожилого возраста и проявляется болью в области плечевого сустава.
Синдром сдавления ротатора плеча: Диагностика [ править ]Тщательный сбор анамнеза и клиническое обследование позволяют уточнить конкретную причину боли. Повреждения вращательной манжеты (воспаление, слабость или разрыв) связаны с движениями или профессиональной деятельностью, которые вызывают напряжение в руке в положении отведения и сгибания вперед. Не всегда удается выявить в анамнезе указание на острую травму.
Тендинит мышц вращательной манжеты проявляется болью в плече при специфических вращательных движениях, при напряжении мышц плеча или подъеме руки. Боль обычно локализуется в области плечевого сустава по его наружной поверхности. Боль может быть очень интенсивной, особенно ночью, усиливается в положении лежа на боку, при одевании, умывании. При надрыве мышц вращательной манжеты к описанной симптоматике добавляется мышечная слабость.
Наблюдают внутреннюю ротацию плеча по тому, как высоко вдоль спины может подняться рука, заведенная за спину. Сравнивают обе руки. Ограничения могут быть связаны со слабостью мышц манжеты или мышц, стабилизирующих лопатку, либо вызваны болью при синдроме импинджмента. Это движение подразумевает нормальную функцию локтевого сустава.
Тесты на субакромиальный импинджмент. Большинство тестов основываются на том, что при их выполнении сужается расстояние между головкой плечевой кости и корако-акромиальной дугой из-за перемещения большой бугристости плечевой кости под корако-акромиальную дугу во время вращения плечевой кости. Всегда сравнивают пораженную и бессимптомную стороны. При наличии боли, затрудняющей произвольные движения, обязательно определяют, нет ли мышечной слабости.
Исследование акромиально-ключичного сочленения. Болезненность при поражении определяют при компрессионных тестах. В норме эти тесты безболезненны. Хотя боль, появляющаяся при них, не является специфичной для патологии акромиально-ключичного сочленения (синдром импинджмента может давать сходную картину), положительный тест может помочь в диагностике артрита этого сустава. Тест начинается в положении пациента с вытянутой вперед рукой под углом 90°. Затем руку двигают поперек верхней части грудной клетки. Возникающая при этом компрессия сустава вызывает боль. Боль в акромиально-ключичном сочленении можно также вызвать, поднимая руку через сторону к потолку. Боль появляется в момент верхних 10° движения.
В типичном случае диагноз плечелопаточного периартрита ставят клинически. Однако если клиническая картина неявная и вызывает затруднения в диагностике, а также при отсутствии улучшения на фоне стандартной консервативной терапии рекомендуется проводить дополнительное исследование. Полезны рентгенография, ультразвуковое исследование и МРТ.
Дифференциальный диагноз [ править ]Проводят с отраженной болью от области шеи (остеохондроз и остеоартроз шейного отдела позвоночника, шейная радикулопатия), грудной клетки и диафрагмы. Если боль в плече отраженная, то она не усиливается при движениях. Кроме того, необходимо исключить возможность того, что боль в плече является проявлением системного заболевания: артрита, ревматической полимиалгии или инфекции, в первую очередь туберкулеза и септического артрита. Реже боль в плече наблюдают при депрессии, сахарном диабете, подагре, онкологических заболеваниях, аваскулярном некрозе головки плеча.
Синдром сдавления ротатора плеча: Лечение [ править ]Устранение боли и воспаления, восстановление функции верхней конечности и укрепление мышц вращательной манжеты.
При острой боли полезны аппликации льдом намин каждые 4-6 ч (через ткань, чтобы не вызвать обморожения). При умеренной выраженности боли можно использовать местные раздражающие и разогревающие мази, тепловые процедуры. Особенно они полезны перед началом физических упражнений.
Как только стихнет боль, необходимо начать комплекс упражнений, направленных на укрепление мышц и увеличение объема движений. Упражнения необходимо делать регулярно 1-2 раза в день и никогда не выполнять их через боль.
Назначаются простые анальгетики парацетамол, НПВС), которые должны приниматься не курсами, а по мере необходимости. У больных с интенсивной болью, а также при отсутствии или недостаточном эффекте от НПВС применяется введение глюкокортикоидов (20-40 мг триамцинолона) в подакромиальную область.
Что такое импинджмент синдром плечевого, голеностопного и тазобедренного суставов, и как его вылечитьИмпинджмент синдром представляет собой состояние, при котором возникает соударение костей, образующих сустав. Это ограничивает движения в конечности и происходит по причине нарушения анатомических соотношений между суставными поверхностями.
Наиболее часто подобная патология встречается в плечевом, тазобедренном и голеностопном суставе, что обусловлено особенностями их строения. Несмотря на значительные нагрузки, синдром соударения коленного сустава практически не встречается. Такое заболевание может приводить к стойкому ухудшению качества жизни пациентов, что предполагает активные врачебные вмешательства.
Причины и механизм развитияНормальный объем и амплитуда движений обеспечиваются благодаря правильной форме суставных поверхностей. Если на одной из них формируется костный нарост – это будет изменять моторную функцию сустава, что выявляется, как правило, в крайних положениях конечности. Наиболее частыми причинами такого состояния могут быть:
Поскольку при синдроме соударения возрастает давление на хрящ, то повышается риск артроза, происходит разрастание мягких тканей. Может наблюдаться ущемление суставной капсулы, связок, менисков. Формируется замкнутый круг, при котором амплитуда движений со временем становится все меньше.
Важно не допустить развития заболевания, обратив внимание на факторы риска, так как лечить его будет гораздо сложнее.
СимптомыПроявления импинджмент синдрома зависят от того, какой сустав вовлечен в патологический процесс. Степень воздействия неблагоприятных факторов зачастую определяет выраженность и длительность симптоматики, а также восприимчивость к терапии. Общими симптомами при соударении суставных поверхностей будут:
- Боль в крайнем положении конечности.
- Невозможность совершить движение в полном объеме.
- Щелчки в суставе.
Чем больше времени прошло с момента появления первых симптомов, тем интенсивнее будет лечение. Поэтому необходимо вовремя обращаться к врачу.
Плечевой суставОдним из наиболее распространенных является импинджмент синдром плечевого сустава. Это происходит при уменьшении высоты субакромиального пространства и истончении так называемой вращательной (ротаторной) манжеты, которая образована сухожилиями подлопаточной, надостной и подостной мышц.
Развитие синдрома соударения сопровождается разлитой ноющей болью в области плеча, которая усиливается при подъеме руки. Иногда патология сопровождается острым болевым синдромом, особенно при заведении кисти за спину в направлении ягодичной области.
Далее формируется тугоподвижность сустава, усиливающаяся при прогрессировании болезни. Если пациент испытывает слабость в мышцах при поднятии руки – это может говорить о повреждении сухожилий ротаторной манжеты.
Тазобедренный суставПри импинджмент синдроме тазобедренного сустава происходит соударение края вертлужной впадины с головкой или шейкой бедра. Это сопровождается болью в паху с распространением по наружной поверхности до коленного сустава. Проявления особенно заметны в крайних положениях бедренной кости.
В зависимости от расположения костных разрастаний, могут страдать отдельные движения: сгибание, разгибание, отведение, ротация. Во время осмотра врач определит вид патологии и поставит предварительный диагноз.
Схожие проявления могут наблюдаться и при других заболеваниях, поэтому важно четко дифференцировать патологию.
Голеностопный суставОпределив, в каком положении стопы наблюдается соударение костей – крайнем разгибании или сгибании – говорят о переднем или заднем импинджмент синдроме. При этом наблюдается нарушение соотношения между различными участками большеберцовой и таранной кости.
Синдром переднего соударения характеризуется болью при крайнем разгибании стопы, а задний импинджмент проявляется затруднением сгибания. В обоих случаях ограничение движений может принимать стойкий характер, если заболевание не было распознано вовремя. При врачебном осмотре пациента просят сесть на корточки или стать на носочки. Возникновение боли в одном из положений говорит о виде соударения.
ДиагностикаПодтвердить диагноз синдрома соударения в суставах можно на основании дополнительных методов. Если после клинического осмотра остаются недостаточно ясными вид патологии и ее стадия, это можно уточнить с помощью таких обследований:
- Рентгенографии.
- Компьютерной томографии.
- Магнитно-резонансной томографии.
- УЗИ суставов.
- Артроскопии.
Такие методы играют большую роль в дифференциальной диагностике заболеваний костно-суставного аппарата, что немаловажно при импинджмент синдроме.
ЛечениеЛечить синдром соударения начинают с консервативных методов, постепенно наращивая их интенсивность. И только в случае их малой эффективности предлагают хирургический путь решения проблемы. В комплексе лечебных мероприятий присутствуют:
Выбор терапевтической стратегии – задача врача. Нельзя доверяться непрофессионалам, и, тем более заниматься самолечением.
Медикаментозное лечениеЛекарственные средства назначаются с целью купирования острых симптомов, снятия воспаления, улучшения микроциркуляции в пораженной области. Для достижения выраженного эффекта сначала применяют препараты в инъекциях, а затем переходят на прием таблеток или использование мазей. Применяют такие группы препаратов:
- Обезболивающие и противовоспалительные.
- Гормоны.
- Средства, улучшающие кровообращение.
- Хондропротекторы.
Дозировку и курс приема определяет лечащий врач. Во избежание ухудшения состояния и нежелательных эффектов настоятельно рекомендуется воздержаться от самостоятельного применения медикаментов.
ФизиотерапияИспользование средств физического воздействия в комбинации с препаратами позволяет достичь более стойкого и выраженного лечебного эффекта. Правда, нужно помнить, что многие из процедур имеют свои противопоказания, особенно для людей с сопутствующими заболеваниями. К наиболее распространенным при синдроме соударения относят такие методы:
Опытный физиотерапевт поможет подобрать комплекс процедур, которые помогут быстрее избавиться от мучительных проявлений болезни.
МассажИспользование различных техник массажа позволяет улучшить кровообращение в тканях, оказывает согревающий и успокаивающий эффект. Такое воздействие хорошо комбинируется с другими реабилитационными мероприятиями. Используют такие элементы массажа:
В зависимости от локализации импинджмент синдрома, возможны определенные особенности выполнения тех или иных массажных движений. Однако, общие правила массажа остаются прежними.
Лечебная гимнастикаБольшое значение в лечении синдрома соударения в суставах занимают упражнения лечебной гимнастики. Они должны выполняться только после стихания острых проявлений болезни. Вначале упражнения проводятся под контролем врача, а далее можно приступать и к домашним тренировкам.
При поражении тазобедренного сустава проводят такие упражнения:
Лечебная гимнастика должна проводиться регулярно и длительно – только так можно рассчитывать на успех реабилитационных мероприятий.
ОперацияЕсли результат консервативных методов неудовлетворителен, лечение импинджмент синдрома проводят хирургическим путем. Широкой популярностью пользуются артроскопические операции. Они малоинвазивны, а потому имеют низкий риск нежелательных эффектов, обеспечивают более быстрое восстановление и возврат пациента к активной жизни.
С помощью микрохирургических инструментов проводится резекция остеофитов и патологически измененных тканей. Операция проводится под рентген-контролем. После успешного хирургического лечения пациенты ощущают увеличение объема движений и исчезновение боли.
Синдром соударения нуждается в своевременном и качественном лечении. Только так можно сохранить двигательную активность и качество жизни.
Как забыть о болях в суставах?- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
- Сегодня, 14:06 В Иркутске разработали универсальную защиту от гриппа
- Вчера, 22:39 В Китае врачи удалили из прямой кишки пациента более 100 рыбных костей
- 9 Мар, 17:11 Ученые назвали масло канолы полезным для здоровья
- 8 Мар, 22:47 Российские ученые создали биочип для диагностики рака
- 6 Мар, 17:43 Молодые люди чаще умирают от сердечных приступов по выходным - исследование
- 5 Мар, 21:43 Экспериментальные антитела к ВИЧ прошли успешное тестирование
Никакого спама, только новости, обещаем!
Использование материалов сайта разрешено только с предварительного согласия правообладателей.oblivki
Синдром сдавления ротатора плечаВпервые это название предложил Нир (Neer) в 1972 г. при описании механического сдавления сухожилий мышц вращательной манжетки плеча. Эта манжетка проходит над головкой плечевой кости и суставной впадиной лопатки, под акромионом, клювовидно-акромиальной связкой и акромиально-ключичным суставом. Повторяющееся трение вызывает бурсит, тендинит и, наконец, дегенеративные процессы, приводящие к разрыву сухожилий.
2. Назовите причины возникновения импинджмент-синдрома.Механическое изнашивание и разрыв. Истинный разрыв вращательной манжетки более характерен для пациентов старшего возраста, тогда как повреждение манжетки и импинджмент-синдром, как правило, развиваются у лиц, чья работа связана с регулярными и длительными движениями рук над головой, или у молодых спортсменов (при видах спорта, также требующих повторяющихся взмахов рук над головой, например при бросках, плавании, игре в волейбол, теннис, в других играх с ракеткой). При поднимании руки выше уровня плеча плечевая кость оказывается под акромионом.
Обычно просвета между акромионом и вращательной манжеткой достаточно, чтобы сухожилие беспрепятственно скользило по кости, пока рука поднимается. Однако при многократном повторном поднимании рук в итоге развивается импинджмент-синдром (от англ. impingement - «ущемление»), т.е. трение по субакромиальной сумке и дистальной части сухожилия. Со временем развиваются воспаление и отек синовиальной сумки (бурсит), приводящие к дальнейшему сужению просвета между акромионом и вращательной манжеткой.
В результате степень сдавления сухожилия нарастает, что становится опасным, так как его кровоснабжение нарушается. В итоге развивается тендинит, а затем и дегенеративное поражение. Появление остеофитов в акромиально-ключичном суставе (непосредственно над синовиальной сумкой и сухожилиями мышц вращательной манжетки) еще больше сужает субакромальное пространство; может нарушаться строение акромиона (например, образуется крючковидный акромион).
3. Как диагностировать тендинит мышц вращательной манжетки?При тщательном обследовании плеча и с учетом знаний о функциях четырех мышц вращательной манжетки (т.е. отведения, ротации кнаружи, ротации внутрь).
Надостная мышца - наиболее важная; из четырех мышц поражается чаще всего. Соединяет верхушку лопатки и плечо, прикрепляясь к большой бугристости. Надостная мышца частично участвует в отведении руки (первые 15°-30° обеспечивает дельтовидная мышца, следующие 60° - надостная, остальные 90° - снова дельтовидная). Таким образом, воспаление сухожилия надостной мышцы приводит к появлению боли при отведении руки на 30°-90°, поскольку плечевая кость придавливает сухожилие к акромиону. Это легко проверить при помощи теста «выливания».
Подостная мышца обеспечивает наружную ротацию плеча; в этом движении также участвует малая круглая мышца. Эти мышцы обеспечивают стабильность плечевого сустава. При исследовании наружной ротации (функции подостной и малой круглой мышц) пациент должен: (1) отвести оба плеча на 20°-30° (локти должны оставаться согнутыми под углом 90°); (2) выталкивать руку вперед (наружная ротация), преодолевая сопротивление. При тендинитах и разрывах сухожилия наружная ротация вызывает боль.
Подлопаточная мышца - одна из четырех ротирующих мышц, которая начинается от передней поверхности лопатки (остальные находятся на спине). Соединяет лопатку с плечевой костью, участвует в опускании головки плечевой кости и устанавливает плечо в определенную позицию (приведение), действуя как внутренний ротатор. Ее функцию проверяют при помощи «теста отрыва» Гербера (Gerber).
(1) попросите пациента завести руку за спину, ладонью наружу, и
(2) вывести руку из-за спины, преодолевая сопротивление.
При тендинитах и разрывах во время ротации внутрь возникает боль. Обратите внимание, что вследствие анатомической близости сухожилия длинной головки бицепса (проходящего в межбугорковой борозде в фиброзной капсуле между сухожилиями подлопаточной и надостной мышц) при повреждении вращательной манжетки иногда развивается также тендинит двуглавой мышцы плеча.
4. Что такое проба «падающей руки»?
Это проба для выявления поражения мышц вращательной манжетки. Попросите пациента поднять вытянутые руки до полного их заведения за голову. Пациенты с разрывом вращательной манжетки не смогут из позиции отведения плавно опустить руки вниз через боковую сторону тела. Фактически рука у них может двигаться только подобно зубчатому колесу.
5. Опишите клиническую картину импинджмент-синдрома.Со временем боль усиливается, сустав утрачивает подвижность, появляются неприятные ощущения при опускании руки. Слабость и невозможность поднять руку свидетельствуют о наличии разрыва вращательной манжетки плеча.
6. Опишите методы диагностики импинджмент-синдрома.Выявить наличие импинджмент-синдрома можно:
(1) при помощи пальпации субакромиального пространства (что при бурсите/тендините вызывает боль) и
(2) путем оценки функции мышц плечевого пояса, особенно во время ротации кнаружи и внутрь и при отведении плеча.
Повреждение надостной мышцы идентифицируют при помощи теста «выливания», который описан Джобом (Jobe) и назван так потому, что при проведении теста пациент выполняет движения, словно выливает жидкость из емкости. Для проведения теста пациент должен:
(1) отвести плечо на 90° и согнуть его вперед на 30°,
(2) полностью ротировать верхнюю конечность (так, чтобы большой палец кисти указывал на пол). Пока пациент выполняет пробу, попросите его согнуть плечо вперед, преодолевая Ваше противодействие.
При тендините надостной мышцы или частичном повреждении сухожилия появится боль. При частичном или полном разрыве сухожилия выполнить сгибание вперед окажется невозможно.
Анатомия мышц плечевого пояса
7. Существуют ли специальные приемы для диагностики импинджмент-синдрома?Да, проба Нира (Neer) для выявления импинджмент-синдрома и проба Хоукинса-Кеннеди (Hawkins-Kennedy). В обеих пробах сухожилие надостной мышцы оказывается под акромионом, следовательно, при наличии импинджмент-синдрома возникает боль. Тем не менее будьте внимательны: как правило, клинически дифференцировать локализацию поражения, т.е. отличить бурсит от тендинита или даже от частичного (неполного) разрыва вращательной манжетки (для чего и нужна МРТ!), очень трудно. Есть один способ - диагностическая пункция субакромиальной сумки: местное обезболивание и введение глюкокортикостероидов в полость синовиальной сумки приведут к уменьшению проявлений бурсита, но окажутся неэффективными при тендините или неполном разрыве вращательной манжетки.
8. Опишите, как проводят пробу Нира.Предплечье пациента поворачивают внутрь, так, чтобы большой палец кисти указывал вниз. Врач стоит за спиной пациента, положив одну руку на лопатку пациента, а другой рукой берет пациента за предплечье и сгибает руку вперед, поднимая ее над головой. В результате принудительного подъема и внутренней ротации руки большая бугристость плечевой кости сдавливает субакромиальную сумку. Это, в свою очередь, приводит к ущемлению сухожилия надостной мышцы под акромионом, вызывая боль в случае импинджмент-синдрома. Проба Нира позволяет дифференцировать акромиально-ключичный артрит от субакромиального бурсита.
9. Как проводят пробу Хоукинса-Кеннеди?Руку пациента удерживают в положении сгибания вперед на 90° (т.е. до уровня плеча) и согнутой в локтевом суставе под прямым углом. Затем с силой поворачивают руку внутрь на 90° (чтобы большой палец руки указывал вниз). При этом большая бугристость плечевой кости сдавливает субакромиальную сумку, а сухожилие надостной мышцы ущемляется под клювовидно-акромиальной связкой, вызывая появление боли (признак ущемления, «импинджмента»). В отличие от пробы Нира, проба Хоукинса-Кеннеди обеспечивает более высокую чувствительность при незначительной выраженности импинджмент-синдрома.
10. Опишите другой прием для выявления боли при воспалении сухожилия надостной мышцы.Рука пациента приведена к туловищу и согнута в локте под прямым углом. Врач удерживает локоть пациента прижатым к туловищу, а пациент поворачивает его кнаружи, преодолевая сопротивление.
11. Что такое симптом «болезненной дуги»?Исследование «симптома болезненной дуги» - полезный диагностической прием для выяснения причины болей в плече. Руки опущены вдоль туловища, затем отводятся вверх на 180° в положение над головой (для завершения дуги необходимо повернуть кисти). При выполнении пробы боль отсутствует, движения должны быть плавными. При импинджмент-синдроме (как при поражении сухожилия надостной мышцы, так и при частичном разрыве вращательной манжетки) появляется боль при отведении руки выше уровня плеч (в положение от 40° до 120°). В диапазоне до 40° и выше 120° боль отсутствует. При артрите плечевого сустава боль наблюдается при выполнении полной дуги.
Материалы подготовлены и размещены посетителями сайта. Ни один из материалов не может быть применен на практике без консультации лечащего врача.
Материалы для размещения принимаются на указанный почтовый адрес. Администрация сайта сохраняет за собой право на изменение любой из присланных и размещенных статей, в том числе полное удаление с проекта.
Травматология для всехПрактические советы при травмах и заболеваниях опорно-двигательного аппарата. Полезные материалы для врачей - травматологов, ортопедов, хирургов.КалендарьRevolver MapsПолучай новые статьиИмпинджмент-синдром плечевого суставаОдно из наиболее распространенных патологических состояний плечевого сустава в современной литературе называют импинджмент-синдромом. Импинджмент-синдром проявляется резкой болезненностью параартикулярных тканей при активном и пассивном отведении плеча, а также болезненной приводящей контрактурой плечевого сустава. Возникает такое состояние обычно после физической работы поднятой выше головы рукой.
В 1872 году Duplay назвал данное страдание термином «плече-лопаточный периартрит», который до настоящего времени широко используется в клинической практике. Ведущим звеном патогенеза данной патологии считали микротравматизацию мышц плечевого пояса, приводящую к воспалительным, а впоследствии и дегенеративным, изменениям в подакромиальной сумке и в сухожилиях вращающей манжеты и длинной головки двуглавой мышцы плеча. У некоторых больных преобладают явления экссудативного бурсита подакромиальной сумки, у других определяется локальная болезненность при пальпации в области большого бугорка плечевой кости, где берет начало сухожилие надостной мышцы.
Поскольку в основе страдания лежит воспалительный процесс, то и лечение применяют соответствующее: противовоспалительные препараты, физиотерапевтические процедуры, лечебные блокады смесями новокаина и стероидов (гидрокортизона, кеналога, дипроспана и т.п.). Подобное лечение дает положительный эффект, однако нередко он краткосрочен.
В 1972 году родоначальник современной хирургии плеча американский хирург Neer C.S. обосновал и предложил новую концепцию давно известного страдания и дал ему название «импинджмент-синдром плеча» или синдром сдавления коротких ротаторов. Обнаружив, что первопричиной данной патологии является сдавление вращающей манжеты, и, прежде всего, надостной мышцы под корако-акромиальной дугой, он выделил стадии заболевания и предложил оперативное вмешательство, направленное на устранение акромиально-бугоркового конфликта.
По современным представлениям клинические симптомы импинджмент-синдрома обусловлены возникающим конфликтом между манжетой ротаторов плеча и акромиальным отростком лопатки. Больные жалуются на болезненность и ограничение движений в плечевом суставе при отведении и сгибании плеча. Максимальная болезненность отмечается при отведении плеча под угломградусов, т.е. в положении, при котором большой бугорок плечевой кости с прикрепляющимися к нему мышцами находится под нижним краем акромиона. При дальнейшем отведении боль уменьшается. Такая динамика болезненности при отведении плеча получила название «болезненная средняя дуга отведения».
Этиологическим фактором данного заболевания считают физическую деятельность с поднятыми вверх руками. Существует ряд профессий, у представителей которых заболевание встречается гораздо чаще, чем у других людей. К ним относятся плотники и столяры, маляры-штукатуры, строители, монтажники, учителя. Занятия спортом также может вызывать данный синдром, особенно такие действия, как броски или удары рукой. Провоцирующие движения характерны для волейбола, гандбола, водного поло, тенниса, бокса и ударных техник восточных единоборств. Причинами данного состояния также могут быть: нейропатия надлопаточного нерва, частичный отрыв и разволокнение интраартикулярной части сухожилия длинной головки бицепса («верхний» импинджмент), грыжи диска С3-С5.
В основе патогенеза лежит хронический конфликт (или соударение) между манжетой ротаторов плеча и корако-акромиальной дугой. В конфликте участвуют подакромиальная сумка, большой бугорок плеча, сухожилие длинной головки двуглавой мышцы плеча и акромиально-ключичное сочленение.
Повторные микротравмы тканей этой области приводят к воспалительно-дегенеративным изменениям в сухожилиях, деформирующим изменениям в костях и как следствие к стенозу подакромиального пространства. Стеноз в свою очередь усиливает травматизацию тканей. Так возникает порочный круг заболевания.
Таким образом, импинджмент-синдром – заболевание, являющееся результатом травматизации мягких тканей плечевого сустава под корако-акромиальной дугой или реже под акромиально-ключичным сочленением, основными проявлениями которого являются болевой синдром и контрактура сустава. Наиболее вероятной причиной хронической боли и ограничения движений в плечевом суставе считается ударный конфликт между акромионом и большим бугорком плечевой кости, при котором происходит ущемление и разрыв сухожилия вращающей манжеты плеча. O.Brien (1990), D. Determe (1996) установили роль нарушения кровоснабжения сухожильной части вращающей манжеты, в зоне которую они назвали «критической», обнаружив в ней дегенеративные изменения и предположили, что корако-акромиальная дуга действует как «абразив» на сухожилие надостной мышцы при циклической нагрузке. Пространство необходимое для скольжения манжеты под корако-акромиальной дугой ограничено и составляет 6-7 мм, толщина же манжеты ротаторов – 5-6 мм. Исходя из ограниченности пространства, предполагаются два механизма соударения: 1) увеличение в объеме структур проходящих под корако-акромиальной дугой, вследствие их отека и воспаления 2) уменьшение самого пространства в котором располагается сама манжета (остеофиты на передненижней поверхности акромиона, особенности строения акромиального отростка, неправильно сросшиеся переломы большого бугорка или акромиона лопатки).
Выделяют плоский, изогнутый (под углом 0-10 градусов) и крючковидный (под углом более 10 градусов). Последние 2 типа строения акромиального отростка являются предрасполагающими факторами к развитию субакромиального конфликта и могут быть выявлены при выполнении «эполетных» рентгенограмм плечевого сустава или компьютерной и магнитно-резонансной томографии.
Методика выполнения «эполетных» рентгенограмм: больной стоит исследуемым плечом к кассете под углом 45 градусов, луч направлен изнутри-кнаружи и свеху-вниз. В результате должен получиться профильный снимок передне-нижнего отдела акромиального отростка лопатки.
В1972 г. Neer C.S. предложил делить это заболевание на стадии:
1 стадия – отека и кровоизлияния (наиболее характерный возрастлет), характеризуется болями в суставе после физических нагрузок;
2 стадия – фиброза и тендинита, характеризующаяся повторными эпизодами механически вызванного воспаления, ведущего к необратимому утолщению вращающей манжеты плеча и бурсы (типично для пациентовлет). В этой стадии наиболее показано хирургическое лечение;
3 стадия – формирования костной шпоры и разрывов вращающей манжеты и сухожилия двуглавой мышцы плеча (типично для пациентовлет). Слабость (недостаточность) поврежденных (дегенеративно-измененных) коротких ротаторов плеча приводит к динамической нестабильности сустава, т. е. к нарушению центрации головки в суставной впадине лопатки во время движения (особенно при отведении и наружной ротации плеча) и возникновению зон соударения в различных участках капсулы и паракапсулярных тканей с последующими их воспалительными и дегенеративными изменениями. Очевидно, данный циклично протекающий процесс и объясняет полиморфную клинико-рентгенологическую картину заболевания.
Типичными являются жалобы больного на боль (часто ночью, в покое) с преимущественной локализацией по передней и наружной поверхности плечевого сустава и нарушение функции (активного отведения плеча) конечности. При изучении анамнеза необходимо обращать внимание на острое начало заболевания, возможную связь с травмой. При исследовании больного в движении оцениваются пораженная и здоровая конечность в сравнении: характерными признаками являются болезненное резистивное (с сопротивлением) активное отведение плеча и его наружная ротация, болезненная «средняя» дуга активного отведения или полное его отсутствие в зависимости от стадии заболевания. Также описаны пробы на наличие синдрома подакромиальной компрессии (Neer, Hawkins, Yocum, Jobe).
Дифференциальную диагностику целесообразно проводить со следующими заболеваниями:
1) Артроз акромиально-ключичного и плечевого сустава
2) Различные формы нестабильности
3) Адгезивный капсулит
4) Кальциноз сухожилия надостной мышцы
5) Остеохондроз шейного отдела позвоночника
6) Невропатия надлопаточного нерва
7) Верхнедолевая пневмония, холецистит
Наиболее простым и информативным способом клинической диагностики, позволяющим достоверно отличить импинджмент-синдром от перечисленных заболеваний, является тест, предложенный Neer C.S. – суть которого заключается во временном снижении интенсивности болевого синдрома у пациента после инъекции лидокаина в субакромиальную сумку.
По современным представлениям лечение импинджмент-синдрома во всех случаях следует начинать с консервативных мероприятий:
Противовоспалительной терапии (перорального приема и местного назначения нестероидных противовоспалительных препаратов – диклофенак, индометацин, ибупрофен, вольтарен)
Выполнение блокад с кортикостероидами (дипроспан, гидрокортизон)
Физиотерапевтических процедур (ультразвук с гидрокортизоном, лазеротерапии)
ЛФК (выполнение упражнений, не провоцирующих болевые ощущения – «маятник» и другие)
В случае отсутствия положительного эффекта от консервативной терапии в течение 3-4 месяцев показано хирургическое лечение – субакромиальная декомпрессия плечевого сустава.
Акромиопластика, которая выполняется сегодня как открытым, так и артроскопическим способами, является методом выбора в хирургическом лечении импинджмент-синдрома плеча.
Сообщаемые в литературе результаты выполнения данной операции открытым способом вариабельны, эффективность ее составляет в среднем 85%. Плохие результаты выполнения вмешательства связаны в основном с неверной диагностикой и неправильным определением показаний к его выполнению.
По мнению большинства ортопедов, эффективность подобных вмешательств определяют и ряд технических моментов на которые указывал в своих классических трудах Neer С.S.:
1. Обязательное выполнение резекции корако-акромиальной связки
2. Удаление передней части акромиона
3. Удаление части акромиона граничащей с ключицей в акромиально-ключичном суставе
4. Удаление дистальной поверхности ключицы от 1 до 1,5 см, в тех случаях, когда имеются существенные дегенеративные изменения в области акромиально-ключичного сустава.
Чрездельтовидный доступ (между передним и средним пучками дельтовидной мышцы). При выполнении доступа следует избегать продолжения разреза дистальнее 5 см от акромиона, чтобы не повредить ветви подмышечного нерва. Для улучшения обзора целесообразно выполнить поперечное отсечение дельтовидной мышцы от акромиона (при этом важно сделать это на ограниченном участке не более 1 см в каждую сторону, предусмотрев последующее восстановление связей в кинематической цепи «дельтовидная мышца – акромион», чтобы не скомпрометировать недостаточность функции дельтовидной мышцы). Далее выполняется резекция корако-акромиальной связки (как правило, с помощью электрокаутера) и иссекается субакромиальная сумка, которая может быть довольно толстой и иногда ошибочно принимается за манжету ротаторов. Идентифицировать сумку можно по отсутствию пространства между акромионом и головкой плеча без иссечения последней. После резекции бурсы выполняется остеотомия передне-нижнего отдела акромиона и последующая обработка поверхности рашпилем. Если имеются дегенеративные изменения акромиально-ключичного сустава, резецируют дистальный отдел (на 1-1,5 см) ключицы. После декомпрессии субакромиального пространства пальпаторно исследуется вращающая манжета плеча и проверяется амплитуда движений в суставе.
Субакромиальный импиджмент-синдром (синдром сдавления ротатора плеча, плечелопаточный болевой синдром с ограниченной подвижностью плеча) - это комбинированное поражение анатомических образований, прилежащих к субакромиальной сумке по причине нарушений биомеханики плечевого сустава.
Импиджмент синдром
– наиболее распространенная причина болей в области плечевого сустава. Болевой синдром является результатом давления акромиального отростка лопатки на капсулу плечевого сустава (конкретно - на ротаторную манжету плеча) при отведении и поднятии конечности. При этом происходят воспалительные и дегенеративные изменения в капсульно-связочном аппарате и связанный с этим болевой синдром. Капсулу плечевого сустава образуется соединенными сухожилиями четырёх мышц: надостной, подостной, подлопаточной и малой круглой, которые покрывают головку плечевой кости.
Плечевой сустав стабилизирует так называемая вращательная манжета, которая есть не что иное, как совокупность сухожилий мышц, которые сливаются с суставной капсулой и между собой, образуя в области плечевого сустава своеобразную сухожильную оболочку. Спереди манжету образует сухожилие подлопаточной мышцы, сзади - подостной и малая круглой мышц и сверху - надостной мышцы. Синовиальная оболочка плечевого сустава выстилает его изнутри и образует две сумки (выпячивания), через которые в полость сустава проникают две мышцы: подлопаточная и сухожилие длинной головки двуглавой мышцы плеча. Поднятие, ротация и вращение плеча осуществляются за счет совместной работы этих мышц. Также в области плечевого сустава есть еще две сумки, которые не сообщаются с суставной полостью, но соединены друг с другом — субакромиальная и поддельтовидная.
Акромиально-плечевое сочленение играет важную роль в понимании механизма некоторых травм плеча. Уникальность этого сочленения состоит в том, что оно представляет собой единственное место в организме человека, в котором мышца или сухожилие располагаются между двумя костями. В этом случае ротаторная манжета покрывает верхнюю часть головки плечевой кости, а ее - нижняя часть акромиона. При физических нагрузках именно надостное сухожилие и мышца оказываются зажатой между акромионом и головкой плечевой кости; в некоторых случаях «в ловушке» могут оказаться подлопаточная и подостная мышцы. Также болевой синдром в плече может быть вызван бурситом (воспалением сумки, покрывающей капсулу плечевого сустава) или тендинитом (дистрофия ткани сухожилия) самой капсулы плечевого сустава.
Нередко причиной острой, подострой и хронической боли в области плечевого сустава является поражение (тендиниты) сухожилий глубоких мышц, которые участвуют в движениях плеча. Столь высокая распространенность мягкотканных поражений области плечевого сустава по сути объясняется особенностями анатомии и биомеханики плечевого сустава.
Иногда боли при импиджмент синдроме плеча могут быть вызваны частичным разрывом капсулы плечевого сустава. Плечевой сустав — самый подвижный сустав человека, движения в котором возможны во всех трех плоскостях (отведение-приведение, сгибание-разгибание и ротация). Объем движений в плечевом суставе обусловлен формой суставных поверхностей (шаровидная у плечевой кости и слабо вогнутая у суставного отростка лопатки, расширенная хрящевой губой).
Гленовидная впадина лопатки уплощена, что дает возможность помимо ротации еще и смещение головки плечевой кости вверх. Это имеет важное значение в механизме импиджмент синдрома.
Плечевой сустав окружен тонкой, растяжимой (особенно в нижней части, где образуется складчатый «карман») капсулой, слабо укреплен связками (как складки на одежде - обеспечивают запас движений). Стабильность сустава при движениях, особенно отведении, обеспечивается сухожилиями глубоких мышц области плечевого сустава. Эта группа мышц, по своим функциональным характеристикам, и получила название «вращательной манжеты плеча». Она включает надостную, подостную, малую круглую и подлопаточную мышцы. Сухожилия этих мышц, а также сухожилие длинной головки бицепса плеча, проходящее в межбугорковой борозде и пересекающее полость сустава, играют роль «депрессоров» головки плечевой кости, предотвращая ее смещение вверх при работе мощных поверхностных мышц плечевой области — дельтовидной, грудных и спинных. Фактически - прижимают головку плечевой кости к гленовидной ямке. В частности, надостная мышца обеспечивает стабильность головки плечевой кости, ее «приякоривание» при отведении плеча, осуществляемом дельтовидной мышцей в диапазоне 60-120°. В этом секторе дуги отведения надостная мышца напряжена максимально.
Спереди плечевого сустава проходит сухожилие короткой головки двуглавой мышцы плеча, прикрепляющееся к клювовидному отростку лопатки. Двуглавая мышца плеча осуществляет сгибание в локтевом суставе и супинацию предплечья. Очень важно клиническое значение субакромиальной сумки, обеспечивающей скольжение большого бугорка плечевой кости и сухожилий ротаторной манжеты относительно нижней поверхности акромиона при отведении руки и совершение вращательных движений плечом в отведенном состоянии. Нижняя стенка субакромиальной сумки тесно прилежит к верхней части капсулы плечевого сустава, в составе которой располагаются сухожилия вращательной манжеты. Субакромиальная сумка может вовлекаться в патологический процесс как изолированно (субакромиальный бурсит при ревматоидном артрите), так и вторично (субакромиальный синдром, при котором первично нарушение биомеханики плечевого сустава).
У кого может возникнуть импиджмент синдром?Субакромиальный синдром распространен среди спортсменов в плавании, волейболе, теннисе. Также высок риск заболевания у людей, чья работа предполагает постоянное поднятие рук или действия выше уровня головы, например, в строительстве, оклейка обоев или малярные работы («плечо учителя», «плечо маляра»). Болезненность, ограничение движения может также проявиться в результате небольшой травмы или внезапно, без явной причины.
Симптомы импиджмент синдромаВ начале заболевания болевой синдром может быть незначительным.
Обычно пациенты не обращаются за лечением на ранних стадиях заболевания.
Несильные боли, появляющиеся как в момент движения (активности), так и во время отдыха. Так называемые «ночные» боли. Боль, распространяющаяся от передней части плеча к руке.
Чаще всего боли возникают при отведении и ротации (вращении) плеча. У спортсменов могут возникать боли при броске мяча. При работе со штангой чаще всего болевой синдром связан с подъемом штанги от груди (жим лежа, под углом 45 градусов).
Импиджмент синдром обычно вызывает локальное повышение чувствительности и опухание передней стороны плеча. При поднятии руки могут возникать болевые ощущения и тугоподвижность (ограничение амплитуды движений). Также боль может возникать при опускании руки из поднятого положения. Может появиться потеря подвижности и мышечной силы. Могут возникать сложности с движениями рукой за спиной, такими как застегивание пуговиц или молнии. На запущенной стадии заболевания потеря подвижности может развиться до синдрома «замороженного плеча». При остром бурсите плечо может стать чрезмерно чувствительным. Возможна ограниченность и болезненность при любых движениях.
Консервативное лечение импиджмент синдромаНа начальной стадии лечение консервативное. В первую очередь назначают покой для руки и отсутствие движений связанных с отведением, вращением плеча. Прописывается курс пероральных нестероидных противовоспалительных препаратов. Также упражнения по растяжке помогут увеличить диапазон движений. Многим пациентам помогают инъекции кортикостероидов. Врач может также назначить программу физиотерапии, массаж и миостимуляцию. Лечение занимает от нескольких недель до месяцев.
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter .
Субакромиальный импинджмент-синдром (синдром сдавления ротатора плеча, плечелопаточный болевой синдром с ограниченной подвижностью плеча) - представляет собой комплексное поражение структур, прилежащих к субакромиальной сумке, связанное с нарушением биомеханики плечевого сустава.
Cубакромиальный синдром – однин из самых распространенных причин болей в области плечевого сустава среди взрослого населения. Боль при этом синдроме является результатом давления лопатки (scapula) на капсулу плечевого сустава (ротаторную манжету плеча) при поднятии руки. Боль в области плечевого сустава, связанная с патологией периартикулярных тканей, - одна из самых распространенных жалоб со стороны опорно-двигательного аппарата среди взрослого населения. Распространенность данной патологии среди взрослого населения, по данным нескольких популяционных исследований, составляет 4-7%, увеличиваясь с возрастом (от 3-4% в возрасте 40-44 лет до 15-20% в возрасте 60-70 лет). Количество новых случаев в год на 1000 взрослого населения также зависит от возраста и составляет 4-6 в возрасте 40-45 лет и 8-10 в возрасте 50-65 лет с незначительным преобладанием у женщин. Капсула плечевого (плечелопаточного) сустава образована соединенными сухожилиями четырёх мышц: надостной, подострой, подлопаточной и малой круглой, которые покрывают головку плечевой кости.
Анатомия ротатора плечевого сустава Плечевой сустав укрепляет так называемая вращательная манжета (ротатор), которая представляет собой совокупность сухожилий мышц, которые сливаются с суставной капсулой и между собой, образуя в области плечевого сустава единую соединительно-тканную покрышку (рис.1). Спереди манжету образует сухожилие подлопаточной мышцы, сзади - подостной и малая круглой мышц и сверху - надостной мышцы. Синовиальная оболочка плечевого сустава выстилает его изнутри и образует две сумки (выпячивания), через которые в полость сустава проникают две мышцы: подлопаточная и сухожилие длинной головки двуглавой мышцы плеча. Поднятие и вращение плеча осуществляются за счет совместной работы этих мышц. Также в области плечевого сустава есть еще две сумки, которые не сообщаются с суставной полостью, но соединены друг с другом - субакромиальная и поддельтовидная.Акромиально-плечевое сочленение играет важную роль в понимании патофизиологии некоторых травм плеча. Его нередко называют надостным "выходом". Уникальность этого сочленения состоит в том, что оно представляет собой единственное место в организме человека, в котором мышца или сухожилие располагаются между двумя костями. В данном случае вращательная манжета покрывает верхнюю часть головки плечевой кости, а ее - нижняя часть акромиона . При занятии большинством видов спорта именно надостное сухожилие и мышца оказываются "в ловушке" между акромионом
и головкой плечевой кости; в некоторых случаях "в ловушке" могут оказаться подлопаточная и подостная мышцы.Также боль может быть в плече может быть вызвана бурситом
, или воспалением сумки, покрывающей капсулу плечевого сустава, или тендинитом (дистрофия ткани сухожилия) самой капсулы.Наиболее часто причиной острой, подострой и хронической боли в области плечевого сустава является дегенеративно-воспалительное поражение (тендиниты) сухожилий глубоких мышц, участвующих в движениях плеча. Столь высокая распространенность мягкотканных поражений области плечевого сустава в значительной степени объясняется особенностями анатомии и биомеханики плечевого сустава, а также физиологией сухожильной ткани.
В некоторых случаях боли при субакромиальном синдроме плеча могут быть вызваны частичным разрывом капсулы плечевого сустава. Плечевой (плечелопаточный) сустав - самый подвижный сустав человека, движения в котором возможны во всех трех плоскостях (отведение-приведение, сгибание-разгибание и ротация). Объем движений в плечевом суставе обусловлен формой суставных поверхностей (шаровидная у плечевой кости и слабо вогнутая у суставного отростка лопатки, расширенная хрящевой губой). Уплощенная поверхность впадины лопатки предполагает помимо ротационных движений возможность смещения головки плечевой кости вверх, что имеет непосредственное отношение к патогенезу
"субакромиального синдрома". Сустав окружен тонкой, растяжимой (особенно в нижней части, где образуется складчатый "карман") капсулой, слабо укреплен связками (в верхней части). Стабильность сустава при движениях, особенно отведении, обеспечивается сухожилиями глубоких мышц области плечевого сустава. Эта группа мышц, по своим функциональным характеристикам, получила название "вращательной манжеты плеча". Она включает надостную, подостную, малую круглую и подлопаточную мышцы (рис. 1). Сухожилия этих мышц, а также сухожилие длинной головки бицепса плеча, проходящее в межбугорковой борозде и пересекающее полость сустава, играют роль "депрессоров" головки плечевой кости, предотвращая ее смещение вверх при работе мощных поверхностных мышц плечевой области - дельтовидной, грудных и спинных. В частности, надостная мышца обеспечивает стабильность головки плечевой кости, ее "приякоривание" при отведении плеча, осуществляемом дельтовидной мышцей в диапазоне 60-120°. В этом секторе дуги отведения надостная мышца напряжена максимально. Спереди плечевого сустава проходит сухожилие короткой головки двуглавой мышцы плеча, прикрепляющееся к клювовидному отростку лопатки. Двуглавая мышца плеча осуществляет сгибание в локтевом суставе и супинацию предплечья. Трудно переоценить клиническое значение субакромиальной сумки, обеспечивающей беспрепятственное скольжение большого бугорка плечевой кости и сухожилий ротаторной манжеты относительно нижней поверхности акромиона при отведении руки и совершение вращательных движений плечом в отведенном состоянии. Нижняя стенка субакромиальной сумки тесно прилежит к верхней части капсулы плечевого сустава, в составе которой располагаются сухожилия вращательной манжеты. Субакромиальная сумка может вовлекаться в патологический процесс как изолированно (субакромиальный бурсит при ревматоидном артрите ), так и вторично (субакромиальный синдром, при котором первично нарушение биомеханики плечевого сустава). Биомеханика метательных движений При занятии спортом движения в плечевом суставе выполняются с максимальной амплитудой и очень высокой угловой скоростью, что предрасполагает сустав к травмам. Кроме того, частые выполнения движений над головой с высокой скоростью и большой амплитудой могут привести к развитию хронических травм (рис.2). Как показывают результаты исследований, во время спортивной деятельности плечевой сустав не подвергается таким нагрузкам, как суставы нижних конечностей (имеются в виду беговые, прыжковые дисциплины), тем не менее сила реакции в собственно плечевом суставе может достигать 90% массы тела при отведении на 60-90°. В сочетании с высокими угловыми скоростями, большой амплитудой движения и многократным повторением одних и тех же движений это приводит к большим нагрузкам на плечевой сустав.Биомеханику метания многие ученые изучали довольно тщательно. Механизм метания можно разделить на три части: 1) поднимание, 2) ускорение, 3) сопровождение.
Поднимание приводит к тому, что плечевая кость оказывается отведенной на 90°, максимально горизонтально разогнутой и вывернутой наружу. Это происходит менее чем за 0,14 с. Вращающий момент, действующий на переднюю суставную капсулу, равен 17 000 кг/см. Это движение, в основном, выполняется дельтовидной мышцей с минимальным участием вращательной манжеты и завершается большой грудной и широчайшей мышцей спины.
Ускорение инициируется внутренней силой вращения широчайшей мышцы спины и грудной мышцей. Во время ускорения двуглавая мышца находится в покое. В течение очень короткого промежутка времени происходит обратимость силы, вследствие чего достигается пик вращающего момента 17 000 кг/см. Ускорение сопровождается относительным отсутствием мышечной деятельности, несмотря на образование значительных вращающих моментов, о чем свидетельствует электромиелограмма.
Сопровождение представляет собой продолжение движения руки вперед во внутреннее вращение с горизонтальным сгибанием руки поперек тела. Задние мышцы вращательной манжеты обеспечивают эксцентрический замедляющий момент вращения, который равен пиковым значениям других производимых усилий. Это фаза наиболее интенсивной мышечной деятельности. Исследование биомеханики метания показывает развитие экстремальных скоростей и вращающих моментов. Такие высокие требования обусловливают вероятность возникновения травмы вследствие любого мышечного дисбаланса или дисбаланса суставов наряду с плохой техникой.
Факторы риска Субакромиальный синдром распространен среди молодых спортсменов и людей среднего возраста. Наиболее уязвимы спортсмены в плавании, волейболе, теннисе. Также высок риск заболевания у людей, чья работа предполагает постоянное поднятие рук или действия выше уровня головы, например, в строительстве, поклейка обоев или малярные работы. Боль может также проявиться в результате небольшой травмы или внезапно, без явной причины. СимптомыВ начале заболевания симптомы могут быть легкими, неострыми. Обычно пациенты не обращаются за лечением на ранних стадиях заболевания.
Субакромиальный синдром обычно вызывает локальное повышение чувствительности и опухание передней стороны плеча (рис.3). При поднятии руки могут возникать болевые ощущения и тугоподвижность (ригидность
). Также боль может возникать при опускании руки из поднятого положения. По мере развития заболевания боли могут появляться в ночное время. Может появиться потеря подвижности и мышечной силы. Могут возникать сложности с движениями рукой за спиной, такими как застегивание пуговиц или молнии.На запущенной стадии заболевания потеря подвижности может развиться до синдрома "замороженного плеча" (плечелопаточного периартериита). При остром бурсите плечо может стать чрезмерно чувствительным. Возможна ограниченность и болезненность при любых движениях.
Диагностика
 |
 |
| Рис. 6 - Артроскопия плеча. | Рис. 7 - Техника открытой хирургической операции. |
 |
 |
| Рис. 8 - Артроскопическая картина переднего края акромиона . Инструмент находится в положении начала под начать акромиопластики. | Рис. 9 - Сдавление может привести к частичному разрыву вращающей манжеты (ротатора) плеча (RC) - разрыв показан тремя зелеными стрелками. Поверхность головки плечевой кости (HH) лежит ниже вращающей манжеты. |
Артроскопия : При процедуре артроскопии делаются 2-3 небольших прокола. Сустав обследуется с помощью волоконно-оптического аппарата, подключенного к телевизионной камере, затем маленькими инструментами извлекаются костные и мягкие ткани (рис.8).
Открытая операция : Для проведения открытой операции делается небольшой разрез на передней стороне плеча. Это позволяет напрямую увидеть акромион и капсулу плечевого сустава.
Инвазивные методы диагностики, такие как артрография и артроскопия , целесообразны лишь в ситуациях, когда решается вопрос о возможности хирургического лечения (частичные и полные разрывы сухожилий вращательной манжеты) или в сложных диагностических случаях. В большинстве случаев удаляют передний край акромиона вместе с частью ткани сумки. Хирург может также решить другие проблемы в плече, имеющиеся у пациента на момент операции. Это может быть акромиально-ключичный артрит , бицепсовый тендинит или частичный разрыв суставной капсулы (рис.9).
РеабилитацияПосле операции в течение небольшого промежутка времени необходимо ношение поддерживающей повязки для ускорения восстановления (рис.10). Как только позволяет заживление, повязку снимают и начинают постепенно пользоваться рукой и выполнять курс реабилитационных упражнений. Хирург составляет реабилитационную программу, основанную на нуждах пациента и результатах операции. Она включает в себя упражнения по восстановлению объема движений плеча и силы руки. Для полного избавления от боли обычно требуется от двух до четырех месяцев, однако иногда этот процесс может длиться до года.
Использованная литература- American Academy of Orthopaedic Surgeons . 2007
Плечевой сустав является одной из самых сложных структур опорно-двигательной системы человека. Суставная впадина образована ключицей и акромиальным отростком лопатки, в ней находится головка плечевой кости.
Шарообразная форма сустава обеспечивает значительный объем движений верхней конечности в различных плоскостях, включая вращение (ротация плеча). Увеличение глубины суставной впадины и повышение стабильности плечевого сустава обеспечивается губой из соединительной ткани, локализующейся вокруг впадины, а также манжетой, сформированной из плечелопаточных связок и мышц, обеспечивающих вращение плеча (ротаторы).
Под акромиальным отростком лопатки локализуется мышца, которая является одной из наиболее уязвимых структур плеча. Результатом ее повреждения является синдром сдавления ротатора плеча или импинджмент синдром.
ПричиныСубакромиальный импинджмент синдром является полиэтиологическим патологическим состоянием. Это означает, что к сдавливанию субакромиальной мышцы плечевого сустава может приводить воздействие значительного количества провоцирующих факторов, к которым относятся:
- Врожденные или приобретенные (следствие перенесенной травмы или деструктивного патологического процесса) анатомические особенности акромиального отростка лопатки. Изогнутая, крючкообразная форма данной структуры вызывает механической сдавливание субакромиальной мышцы, которое усиливается даже при недлительном поднятии руки вверх.
- Появление патологических костных выростов (остеофиты) в области соединения акромиального отростка лопатки с ключицей, что приводит к сдавливанию мышцы.
- Хронический воспалительный процесс в плечевом суставе, приводящий к увеличению толщины соединительнотканной сумки в области задней поверхности и манжеты.
- Перенесенные травмы, при которых имело место нарушение целостности бугорка плечевой кости или акромиального отростка лопатки. Регенерация тканей часто сопровождается формированием костной мозоли, сдавливающей субакромиальную мышцу.
- Врожденное снижение прочности связочного аппарата.
- Патологическое снижение тонуса поперечно-полосатой мускулатуры области плеча вследствие параличей, миастении.
- Разрыв соединительнотканных структур связочного аппарата плеча, который часто сопровождает вывих плечевой кости с выходом ее головки из суставной впадины.
- Патологическое уменьшение размеров («сморщивание») суставной сумки плеча.
После определения фактора, который провоцирует синдром сдавления ротатора плеча, лечение обязательно включает мероприятия, направленные на устранение его последующего воздействия.
В зависимости от преимущественной локализации сдавливания субакромиальной мышцы выделяют 2 основных вида импинджмент синдрома:

При развитии патологического процесса на фоне изначального изменения анатомического соотношения структур плеча имеет место первичное заболевание. Если сдавливание мышцы ротатора произошло на фоне перенесенной травмы или патологического процесса, то диагностируется вторичный субакромиальный синдром.
СимптомыСубакромиальный синдром плечевого сустава имеет достаточно характерную клиническую симптоматику, которая включает несколько симптомов:
- Боль, которую провоцирует подъем руки вверх. Она вначале имеет невыраженную интенсивность, но по мере прогрессирования заболевания может усиливаться и беспокоить человека в покое (в том числе и во сне).
- Болевые ощущения во время прощупывания (пальпации) плечевого сустава. При этом они могут распространяться в надключичную область и вниз по руке.
- Ограничение подвижности в пораженном патологическим процессом суставе, которое часто сопровождается интенсивными болевыми ощущениями.
В дальнейшем субакромиальный импинджмент синдром плечевого сустава проявляется истончением (атрофия) мышц и связок плеча с выраженным снижением их тонуса и прочности.
Достоверная диагностика факта наличия импинджмент синдрома, а также его вида, характера и выраженности сдавливания субакромиальной мышцы проводится при помощи современных методик визуализации внутренних структур плеча, к которым относятся:

Дополнительно для выявления заболевания и его дифференцирования от других патологических состояний проводится импинджмент-тест Neer, суть которого заключается во введении в сумку субакромиального отростка лидокаина. При наличии синдрома сдавливания болевые ощущения после инъекции снижаются.
Как лечить импинджмент синдром плечевого сустава?Лечение патологического сдавливания мышцы ротаторной манжеты является комплексным. Оно включает проведение консервативной терапии, хирургического вмешательства, а также последующую реабилитацию пациента для полного восстановления нормального функционального состояния плеча. Выбор направления и объема терапевтических мероприятий врач проводит на основе результатов клинического обследования и методик дополнительной диагностики.
Импинджмент синдром плечевого сустава – лечение без операцииКонсервативная терапия назначается при небольших изменениях в структурах плеча и невыраженном сдавливании субакромиальной мышцы. Она включает несколько мероприятий, к которым относятся:
- Обеспечение функционального покоя для сустава.
- Использование нестероидных противовоспалительных лекарственных средств для снижения выраженности воспаления в тканях.
- Непосредственное введение глюкокортикостероидов (гормональные препараты, обладающие выраженным противовоспалительным эффектом) в область акромиального отростка, которое назначается коротким курсом не чаще 1-го раза в неделю.
- Физиотерапевтические процедуры, к которым относится магнитотерапия, озокерит, грязевые ванны, электрофорез с противовоспалительными препаратами.
- Леченая физкультура (ЛФК), которая проводится для постепенного восстановления функционального состояния плечевого сустава, а также уменьшения степени сдавливания субакромиальной мышцы.
Консервативное лечение может назначаться в качестве монотерапии или для подготовки пациента к выполнению хирургического вмешательства.
Импинджмент синдром плечевого сустава – операцияХирургическое вмешательство назначается врачом при выраженном сдавливании субакромиальной мышцы или в случае отсутствия необходимого эффекта после проводимой в течение 4-х месяцев консервативной терапии. Основной целью операции является освобождение ущемленной мышцы (субакромиальная декомпрессия), для чего выполняется пластика (акромиопластика) тканей и структур плечевого сустава.
Данный вид хирургического вмешательства проводится при помощи использований 2-х основных методик:

В современных медицинских клиниках артроскопия является методикой выбора, так как не приводит к значительной травматизации тканей. Это сокращает длительность реабилитационного периода, а также сводит к минимуму возможность развития осложнений.
РеабилитацияДлительность периода реабилитации, необходимого для восстановления функционального состояния плечевого сустава, зависит от выраженности патологических изменений, а также от используемой методики хирургического вмешательства.
После выполнения артроскопической операции восстановительный период значительно меньше, что сокращает время пребывания пациента в стационаре. Дальнейшая реабилитация (нормализация функционального состояния плеча) тоже проходит быстрее.
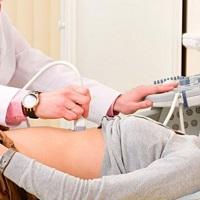 Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной
Узи печени и поджелудочной железы как подготовиться Узи печени поджелудочной Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети
Биография и личная жизнь василия аксенова Василий аксенов личная жизнь дети Упражнение Выражения с глаголом Take
Упражнение Выражения с глаголом Take Приснилось что порвалась цепочка во сне
Приснилось что порвалась цепочка во сне Сонник стакан: пустой, полный, разбитый
Сонник стакан: пустой, полный, разбитый Справка 6 ндфл. Поле «Налоговый агент»
Справка 6 ндфл. Поле «Налоговый агент» Обозначения и коды в табеле учета рабочего времени Унифицированная форма табеля т 13
Обозначения и коды в табеле учета рабочего времени Унифицированная форма табеля т 13